Д-р Алфред Фролих от Виенския университет за пръв път започва да разкрива неврохормоналната основа на затлъстяването през 1890 г. Той описва младо момче с внезапно настъпване на затлъстяване, което в крайна сметка е диагностицирано с лезия в областта на хипоталамуса на мозъка. По-късно ще бъде потвърдено, че увреждането на хипоталамуса е довело до непреодолимо наддаване на тегло при хората, установявайки този регион като ключов регулатор на енергийния баланс.
При плъхове и други животни хипоталамусното увреждане може експериментално да предизвика ненаситни апетити и да предизвика затлъстяване. Но изследователите бързо забелязаха и нещо друго. Всички тези затлъстели животни споделяха характерно чернодробно увреждане, което от време на време беше достатъчно тежък напредък до пълно унищожаване. Поглеждайки назад към наследствено затлъстелите щамове мишки, те отбелязват същите чернодробни промени. Странно, помислиха си те. Какво общо има черният дроб със затлъстяването?
Д-р Самюел Зелман за пръв път установява връзката между чернодробните заболявания и затлъстяването през 1952 г. Той наблюдава мастна чернодробна болест в болничен помощник, който пие повече от двадесет бутилки кока-кола дневно. Това вече беше добре известно усложнение на алкохолизма, но този пациент не пиеше алкохол. По това време затлъстяването може да причини подобно чернодробно увреждане само по себе си. Зелман, запознат с данните за животните, прекара следващите няколко години в проследяване на двадесет други затлъстели, безалкохолни пациенти с данни за чернодробно заболяване. Странността, която той отбеляза, беше, че те единодушно предпочитат богати на въглехидрати диети.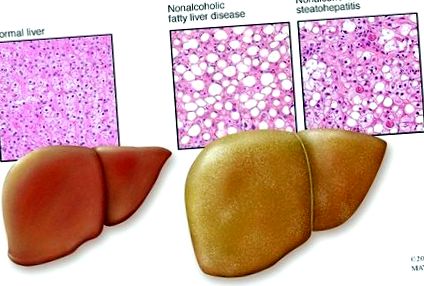
Почти тридесет години по-късно, през 1980 г., д-р Лудвиг и колегите от клиниката в Майо описват собствения си опит. Двадесет пациенти са развили мастно чернодробно заболяване, подобно на това, което се среща при алкохолиците, но те не са пили алкохол. Тази „неназована досега болест“ беше наречена неалкохолен стеатохепатит (NASH), с която е известна и до днес. За пореден път всички пациенти са клинично свързани от наличието на затлъстяване и свързани със затлъстяването заболявания като диабет. Освен увеличения черен дроб, има и различни доказателства за увреждане на черния дроб. Когато мастната инфилтрация е очевидна, но без данни за увреждане на черния дроб, се използва терминът Безалкохолна мастна чернодробна болест (NAFLD).
Това откритие, най-малкото, спаси пациентите от многократните обвинения на техния лекар, че лъжат относно приема на алкохол. Д-р Лудвиг пише, че това е спестило на лекарите „смущението (или по-лошото), което може да е резултат от последвалия словесен обмен“. Някои неща в живота никога не се променят. Днес, когато пациентите изпитват трудности при отслабване на диета „Яжте по-малко, движете се повече“, лекарите обвиняват пациентите в измама, вместо да приемат горчивия факт, че тази диета просто не работи. Тази вековна игра се нарича „Вината на жертвата“.
С новото признание на NAFLD, изследванията потвърдиха изключително тясната връзка между затлъстяването, инсулиновата резистентност и затлъстяването на черния дроб. Затлъстелите индивиди имат пет до петнадесет пъти по-висок процент на затлъстяване на черния дроб. До 85% от диабетиците тип 2 имат мастен черен дроб. Дори и без диабет, тези с инсулинова резистентност сами имат по-високи нива на чернодробни мазнини. Тези три заболявания очевидно са групирани заедно. Където сте намерили едно, вие почти неизменно сте намерили останалите.
Чернодробната стеатоза - отлагането на мазнини в черния дроб там, където не трябва да бъде, е последователно един от най-важните маркери за инсулинова резистентност. Степента на инсулинова резистентност е пряко свързана с количеството мазнини в черния дроб. Повишаването на нивата на аланин трансаминаза, кръвен маркер за увреждане на черния дроб, при затлъстели деца е пряко свързано с инсулиновата резистентност и развитието на диабет тип 2. Дори независимо от затлъстяването, тежестта на затлъстяването на черния дроб корелира с преддиабет, инсулинова резистентност и увреждане на функцията на бета-клетките.
Честотата на NAFLD както при деца, така и при възрастни нараства с тревожна скорост. Това е най-честата причина за анормални чернодробни ензими и хронично чернодробно заболяване в Западния свят. Изчислено е, че NAFLD засяга поне 2/3 от тези със затлъстяване. Новините са още по-лоши за NASH. Смята се, че NASH ще се превърне в основната причина за цироза в западния свят. Той вече се превърна във водеща индикация за трансплантация на черен дроб и вероятно ще стане безспорен лидер в рамките на едно десетилетие. В Северна Америка разпространението на NASH се оценява на 23%.
Това е наистина плашеща епидемия. В рамките на едно поколение тази болест премина от напълно непозната, дори с име, до най-честата причина за чернодробни заболявания в Северна Америка. От виртуално непознат до световен шампион в тежка категория на света, това е Скалистият Балбао от чернодробни заболявания.
Дебел черен дроб - основният проблем
Черният дроб е в центъра на съхранението и производството на енергия от храна. След абсорбцията през червата хранителните вещества се доставят директно чрез порталната циркулация до черния дроб. Тъй като телесните мазнини по същество са метод за съхранение на хранителна енергия, не е чудно, че болестите при съхранение на мазнини засягат черния дроб интимно.
Инсулинът изтласква глюкозата в чернодробната клетка, като постепенно я пълни. Черният дроб включва DNL, за да преобразува тази излишна глюкоза в мазнини, формата на съхранение на хранителната енергия. Твърде много глюкоза и твърде много инсулин в продължение на твърде дълъг период от време води в крайна сметка до затлъстяване на черния дроб.
Инсулиновата резистентност е феномен на преливане, при който глюкозата не може да влезе в клетката, която вече е препълнена. Мастният черен дроб, проява на тези препълнени клетки, създава инсулинова резистентност. Цикълът протича по следния начин:
- Хиперинсулинемията причинява затлъстяване на черния дроб.
- Мастният черен дроб причинява инсулинова резистентност.
- Инсулиновата резистентност води до компенсаторна хиперинсулинемия.
Хиперинсулинемията причинява инсулинова резистентност и е първоначалният спусък за този порочен цикъл.
Мастният черен дроб води до диабет тип 2
Мастният черен дроб е ясно свързан на всички етапи от обикновена инсулинова резистентност до преддиабет до пълноценен диабет, дори независимо от цялостното затлъстяване. Тази връзка е свързана с всички етнически групи, независимо дали са азиатски, кавказки или афро-американски.
Решаващата част, необходима за развитието на инсулинова резистентност, не е цялостното затлъстяване, а мазнините, съдържащи се в черния дроб, където не трябва да има такива. Това е причината да има пациенти с поднормено тегло, както се определя от индекса на телесна маса, които все още страдат от диабет тип 2. Тези пациенти често се наричат „слаби диабетици“ или TOFI (тънки отвън, мазнини отвътре). Общото тегло има по-малко значение от мазнините, пренасяни около средната част и черния дроб. Това централно затлъстяване, а не генерализирано затлъстяване, е характерно за метаболитния синдром и диабет тип 2.
Мазнините, носени под кожата, наречени подкожни мазнини, допринасят за общото тегло и ИТМ, но изглежда имат минимални последици за здравето. Това е козметично нежелателно, но изглежда иначе е метаболитно безвредно. Това лесно се доказва чрез метаболитни изследвания на липосукция, най-често срещаната хирургична процедура, правена под анестезия в САЩ. Годишно се извършват над 400 000 процедури.
Хирургичното отстраняване на големи количества подкожни мазнини намалява телесното тегло, ИТМ, обиколката на талията и хормонът лептин намалява. Въпреки това, метаболитните параметри не се подобряват дори при отстраняване на десет килограма (22 паунда) подкожна мазнина. Няма измерими ползи за кръвната глюкоза, инсулиновата резистентност, възпалителните маркери или липидните профили. Тази липса на полза се появява въпреки подобни нива на загуба на мазнини в сравнение с повечето програми за отслабване с диети.
За разлика от това, загубата на тегло чрез диетична намеса често води до значително подобрение на всички метаболитни параметри. Конвенционалните методи за отслабване намаляват подкожната мастна тъкан, висцералната мастна тъкан и вътре чернодробната мазнина, докато липосукцията премахва само подкожната мазнина.
Висцералните мазнини са много по-добър предиктор за диабет, дислипидемия и сърдечни заболявания в сравнение с общото затлъстяване. Но все пак съществува разлика между мазнините в органа и мазнините около органите (мастната тъкан). Директното хирургично отстраняване на мастната тъкан също не носи метаболитни ползи.
Развитието на мастен черен дроб е решаваща стъпка към повишената инсулинова резистентност, основният проблем на диабет тип 2. С достатъчно глюкоза като субстрат, инсулинът стимулира производството на нови мазнини и в крайна сметка затлъстяване на черния дроб. Инсулинът напразно се опитва да премести повече глюкоза в препълнената чернодробна клетка без особен успех, подобно на преливащия влак на метрото. Това е инсулинова резистентност в черния дроб.
Мазнините, съдържащи се в органите, освен черния дроб, също играят водеща роля при заболяванията. Малко мазнини обикновено се съдържат директно в органите и тази аномалия причинява повечето усложнения на затлъстяването (18). Това включва мазнините, съдържащи се в черния дроб, но както ще видим по-късно, също и мазнините, съдържащи се в скелетните мускули и панкреаса.
Мастният черен дроб предшества диагнозата на диабета често от десет години или повече. Появата на метаболитния синдром следва последователна последователност. Повишаването на теглото, дори само 2 килограма, е първата забележима аномалия, последвана от ниски нива на HDL холестерол. След това се появяват високо кръвно налягане, мастен черен дроб и високи триглицериди, приблизително по същото време. Последният симптом, който се появява, е високата кръвна захар. Това е късно откритие при метаболитен синдром.
Проучването в Западна Шотландия потвърждава, че мастният черен дроб и повишените триглицериди предшестват диагнозата диабет тип 2 най-малко с 18 месеца. Нивото на триглицеридите се повишава повече от 6 месеца преди диагнозата. Това е сериозно доказателство, че натрупването на чернодробни мазнини е от решаващо значение за развитието на инсулинова резистентност, но също така може да действа като стимул за развитието на диабет тип 2.
Докато на практика всички пациенти с инсулинова резистентност имат мастен черен дроб, обратното не е вярно. Само малка част от пациентите с мастен черен дроб имат пълен метаболитен синдром. Това предполага, че мастният черен дроб е предшественик на инсулиновата резистентност, в съответствие с парадигмата за преливане. В продължение на десетилетия хроничният излишък на инсулин води до натрупване на все повече и повече чернодробни мазнини, които сега се противопоставят на допълнителния приток на глюкоза. Препълненият, мастен черен дроб създава инсулинова резистентност.
При пациенти с диабет тип 2 съществува тясна връзка между количеството на чернодробните мазнини и необходимата доза инсулин, което отразява по-голяма инсулинова резистентност. Накратко, колкото по-мазен е черният дроб, толкова по-висока е инсулиновата резистентност.
За разлика от това при диабет тип 1 нивата на инсулин са изключително ниски, а мазнините в черния дроб са по-ниски от нормалните. Това е сериозно доказателство, че нивата на инсулин са ключов причинен фактор за развитието на затлъстяване на черния дроб. Инсулинът стимулира производството на мазнини в черния дроб и ниските нива на инсулин водят до по-малко мазнини в черния дроб.
По много здравословни причини отслабването е важно. Той може да подобри кръвната Ви захар, кръвното налягане и метаболитното здраве, намалявайки риска от сърдечни заболявания, инсулт и рак. Но не е лесно. Тук можем да помогнем.
- Дебел панкреас - T2D34 Онлайн метод на гладуване за периодично гладуване от д-р Джейсън Фунг за загуба
- Постите през ден, нали; t толкова добър метод за отслабване, колкото си мислите - The Verge
- Диетата на гладно може да добави години към живота ви, както и да ви помогне да отслабнете, показва ново проучване на Fox
- Затлъстяване на черния дроб въпреки изследваното нормално тегло
- Ефекти от периодичното гладуване върху индекса на мастния черен дроб - перспективно проучване за наблюдение
