Резюме
Синдромът на постуралната ортостатична тахикардия (POTS) е признат поне от 1940 г. Прегледът на литературата идентифицира различия в дефиницията за това състояние и големи вариации в лечението и резултатите. Изглежда, че този синдром описва група състояния с различна патофизиология, която изисква лечение, съобразено с истинското основно заболяване. Пациентите трябва да бъдат напълно оценени, за да насочват лечението. Необходими са допълнителни изследвания за ефективно класифициране на обхвата на основната патофизиология, която може да предизвика този синдром, и за насочване на оптималното управление.
1. Въведение
2. Симптоми
Пациентите с POTS изпитват различни симптоми, вариращи от леки до тежки. Най-често срещаното основно състояние е церебрална хипоперфузия, която може да се дължи на прекомерна тахикардия, неврологична дисфункция или други идиопатични причини. [5] Тези симптоми включват: замаяност, умора, диафореза, тремор, сърцебиене, непоносимост към упражнения, близо до синкоп и повтарящ се синкоп при изправена стойка. [5], [7] Пациентите с POTS могат да се оплакват от обостряне на симптомите след прости дейности, като хранене, душ или упражнения с ниска интензивност, свързани с висока степен на функционална инвалидност. [8] Пациентите с POTS могат също да страдат от умствено замъгляване („мозъчна мъгла“), замъглено зрение, задух, ранно засищане, гадене, главоболие и дискомфорт в гърдите; [8] Други симптоми включват тревожност, зачервяване, [9] постпрандиална хипотония, [9] болки в долната част на гърба, [10] болки във врата и раменете, [10] студени ръце (и често крака и нос), [11] и хиповолемия. [11]
3. Диагностика
Първата стъпка в диагностиката на POTS е да се изключат или изключат други причини за тахикардия, като специфични сърдечни заболявания и заболявания със симптоми, които припокриват POTS. [12] Според някои лекари пациентът трябва да отговаря на следните специфични критерии.
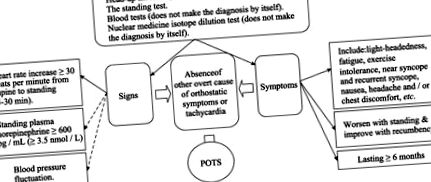
3.1. Диагностични критерии за POTS (вижте също Фигура 1)
Увеличение на сърдечната честота ≥ 30 удара в минута от легнало до изправено положение (5-30 минути), симптоми, които се влошават при изправяне и се подобряват с легнало положение. Неотдавна публикуваното консенсусно изявление отбелязва, че трябва да се използва увеличение с> 40 удара в минута за пациенти във възрастовия диапазон 12∼19 години. [4] симптомите трябва да продължат ≥ 6 месеца и липсата на други явни причини за ортостатични симптоми или тахикардия (напр. Активно кървене, остра дехидратация, лекарства).
Тестването с таблица с наклон на главата нагоре (HUT) е стандартният метод за оценка на реакцията на пациента към постурална промяна. Това включва поставяне на пациента на накланящата се маса и измерване на кръвното налягане и сърдечната честота. След това масата се накланя изправена до вертикален ъгъл от 60∼80 градуса за приблизително 45 минути и кръвното налягане и сърдечната честота отново се измерват, или непрекъснато, или поне на всеки 2∼3 минути. [12]
Постоянният тест, за който се смята, че имитира реалния живот, е друг тест за POTS. [13] Пациентът е помолен да стои изправен без никаква помощ, така че пациентът поддържа собственото си тегло и поддържа баланс. [13] Едно проучване предполага, че въпреки че както постоянният тест, така и HUT имат еднакви критерии за диагностициране на POTS, постоянният тест има специфичност от 79% в сравнение с едва 23% за HUT. [13]
Високото плазмено ниво на норадреналин също се счита за полезно за идентифициране на пациенти с POTS и понякога се нарича хипер-адренергична форма на POTS. Норадреналинът се измерва след вземане на кръвна проба от пациента както в легнало, така и в изправено положение [8], като пациентът е във всяка позиция за поне 15 минути преди вземането на кръв. [8] Увеличението на норадреналин в изправено положение показва, че пациентът принадлежи към тази подгрупа. [8]
Тестът за разреждане на изотоп в ядрената медицина е друг потенциален тест за подпомагане на диагностиката на POTS. Този метод не е диагностичен сам по себе си, [8] тъй като някои пациенти с POTS страдат от нисък кръвен обем, но тестът идентифицира наличието на хиповолемия. [8]
4. Патофизиология
Редица механизми могат да допринесат за симптомите на POTS. Някои могат да допринесат за намаляване на кислорода в мозъка при изправяне. [14] Преводът от легнало положение в изправено положение изисква бърза и ефективна неврологична и циркулаторна компенсация, за да се гарантира поддържането на кръвното налягане и съзнанието. [15] Когато е изправено, човешкото тяло обединява определено количество кръв във вените на глезените и краката, което води до преходно намаляване на венозното връщане, като по този начин намалява кръвното налягане. Нормалната компенсация е бърза и безсимптомна, главно чрез симпатикова стимулация. Пулсът се увеличава, но рядко надвишава 100 удара в минута. Това също води до периферна вазоконстрикция за поддържане на циркулиращия обем в горната част на тялото. Изглежда, че обединяването на кръв във вените на долната част на тялото е основен фактор при повечето пациенти с POTS. Много автори спекулират с възможните причини за това, включително нарушена венозна инервация и/или намален венозен отговор на симпатиковата стимулация. [3] Тази теория подкрепя невропатия, която засяга предимно долните крайници.
Друго обяснение предполага причината за денервация на алфа-1-адренергичния рецептор и/или хипочувствителност [16], но има противоречие, свързано с участието на алфа-1 рецептора на скелетните мускули, тъй като по време на ортостазата алфа-1 се казва важно само при спланхнична и кожна циркулация. [16]
Други приписват венозното обединяване на свръхчувствителността на бета-адренергичните рецептори. Това може да доведе до непряка промяна във венозния пълнеж поради артериална вазоактивност. [17] Променената вазоконстрикция и повишената капилярна пропускливост също се споменават като компоненти на POTS патофизиологията. [18] Diehl предполага, че има все повече доказателства, че повишената симпатикова сърдечна активация е компенсаторен механизъм за поддържане на кръвното налягане постоянно при наличие на нарушена вазоконстрикция. [18] И накрая, пациентите с POTS могат да проявят ненормална съдова структура и/или мускулен тонус, което води до влошаване на свойствата на венозния капацитет и следователно венозно обединяване. [18]
Аномалия в барорефлекторния механизъм на пациентите с POTS също се счита за етиологичен фактор. Барорефлексът играе съществена роля в контрола на невро-кръвообращението. [15] Артериалният барорефлекс поддържа кръвообращението в мозъка и други органи на тялото чрез регулиране на кръвното налягане. [15] Барорецепторите усещат системно кръвно налягане индиректно, чрез степента на разтягане на рецепторите в стените на сънните артерии и на аортата. Сърдечната честота, сърдечната контрактилност, съдовото съпротивление и венозното връщане се коригират чрез барорефлекс обратна връзка при промени в кръвното налягане. Muenter swift et al. [19] показаха, че пациентите с POTS имат преувеличени реакции на мускулна симпатикова нервна активност (MSNA) на предизвикателства с барорефлекс в сравнение със здрави контролни субекти, въпреки че стойностите на MSNA в легнало положение в легнало положение не се различават между групите.
Ендогенният азотен оксид също е механизъм, участващ в контрола на кръвното налягане, но само за краткосрочен контрол чрез механизъм за обратна връзка. Азотният оксид също модулира освобождаването на норадреналин. Едно проучване показва, че честотата на генотипа за определени полиморфи на азотен оксид синтаза изоформа 3 се различава значително между пациентите с POTS и здравите контролни субекти. [20] В допълнение, тези генотипове корелират значително с ортостатичното покачване на HR и плазмен норадреналин при пациенти с POTS. [20] Нещо повече, същото проучване съобщава за по-високи нива на eNOS ендогенна азотна оксида синтаза (eNOS) при пациенти с POTS. [20]
Проучване от 2010 г., проведено от Fu et al. [21] предположи, че тахикардията, свързана с пациенти с POTS, при липса на промени в кръвното налягане се дължи на малкия инсултен обем, сърдечния дебит, масата на лявата камера и обема на кръвта.
Raj et al. [8] предположи, че гръдните болки, преживяни при POTS, почти никога не се смятат за причинени от обструкция на коронарните артерии, но могат да бъдат свързани с електрокардиографски (EKG) промени в долните отвеждания, особено когато са изправени. Те предполагат, че сърдечната болка вляво, често срещана сред страдащите от POTS, се дължи на разликите в налягането в сърдечната камера, необичайни движения на сърдечната стена и/или увреждане на нервите. Въпреки това, въз основа на проучването на Qi Fu [21] болката в гърдите може да бъде свързана с намалено кръвоснабдяване на сърцето, следователно исхемия, което ще доведе до ангина като болка в гърдите.
Други теории включват аномалии на судомотора (свързани с нервите, които стимулират потните жлези) [22] и изключването на безпокойството като основни причини за прекомерната ортостатична тахикардия. [23]
5. Лечение
5.1. Диета
5.2. Упражнение
В редица проучвания се съобщава, че упражненията са полезни както за облекчаване на симптомите на POTS, така и като играят роля при излекуването на състоянието. [21] В едно проучване пациентите с POTS без колебания на кръвното налягане, [21] бяха обучени постепенно да преминават от легнало в седнало положение в изправено положение по време на различни дейности, като плуване, гребане и колоездене. Същото проучване комбинира тренировъчното упражнение с увеличен прием на вода и сол до 3 L4 L/d и 6∼8 g/d, съответно и също включва повдигане на главата на леглото, докато спи през нощта. [21] Grubb съобщава за аеробни упражнения три пъти седмично в продължение на 20 минути също е полезно за пациенти, които могат да го понасят. [27]
5.3. Натриев хлорид 0,9% (нормален физиологичен разтвор)
5.4. Бета-блокери
5.5. Флудрокортизон
Флудрокортизон увеличава плазмения обем при пациенти с POTS [31], [34] поради задържане на сол и вода, а също така сенсибилизира кръвоносните съдове до свиване. [35] Някои лекари комбинират солени таблетки с флудрокортизон, за да гарантират ефективността му, въпреки че това трябва да зависи от приема на сол. [36] Пациентите на флудрокортизон трябва да получават добавки с магнезий и калий поради едновременното им изчерпване. Също така, флудрокортизонът има потенциал да повиши вътречерепното налягане, поради което не може да се използва в някои случаи, които включват мозъка. Подобно на бета-блокерите, флудрокортизонът намалява нивата на ренин и може да има обратен ефект при пациенти с POTS с ниски нива на ренин. [30] Някои пациенти страдат от тежки странични ефекти, особено силно главоболие. [36]
5.6. Ивабрадин
Поради наличието на синусова тахикардия при някои пациенти с POTS, се съобщава за използване на блокер на синусовия възел, по-специално Ivabradine, за подобряване на техните симптоми. Ивабрадин може да е за предпочитане пред бета-блокерите, тъй като намалява сърдечната честота без сексуални смущения, отрицателни йонотропни ефекти и вазодилатация, които обикновено се свързват с бета-блокерите. [37]
5.7. Еритропоетин
Еритропоетинът се счита за вариант за лечение [25] при някои пациенти с POTS, за които се отбелязва, че имат нисък обем на червените кръвни клетки и увреждане на функцията и/или производството на еритропоетин. Това се дължи на способността му да увеличава клетъчната маса, а оттам и кръвното налягане. [27] В допълнение, еритропоетинът е мощен вазоконстриктор, който допълнително помага за повишаване на кръвното налягане. [27] Едно проучване на еритропоетин при пациенти с POTS с хипотония показа полза. [38] Въпреки това, по-късно проучване само на 8 пациенти с ортостатична тахикардия съобщава, че еритропоетинът не помага на тахикардията, [39] тъй като основната патофизиология на тези конкретни пациенти не е свързана с червените кръвни клетки и обема на кръвта. [39] Прокрит (епоетин алфа) е използван вместо еритропоетин, който трябва да се инжектира и е скъп. [39] Освен това, еритропоетинът може да доведе до повишаване на хематокрита, така че пациентите може да се нуждаят от добавки с желязо. [27] Еритропоетинът е свързан с повишена смъртност в определени популации, това е описано подробно от Fishbane и Besarab. [40]
5.8. Пиридостигмин бромид
Понякога пиридостигмин бромид се използва за лечение на POTS. [41], [42] Пиридостигмин бромид засилва ефекта на ацетилхолина, като инхибира неговото разграждане, [43] но някои изследвания предполагат, че патофизиологията при някои POTS атиенти е свързана с производството на антитела, които блокират ацетилхолиновия рецептор. Пиридостигмин бромид има потенциал да увеличи агонистичната активност и да преодолее блокирането на тези рецептори. По този начин може да бъде полезно за пациенти с POTS с поствирусни, паранеопластични или автоимунни форми. Дозата първоначално е 30 mg два пъти дневно, увеличена до 60 mg два пъти дневно, когато е необходимо. [27] Рандомизирано, плацебо контролирано, кръстосано проучване показа, че остър прием на пиридостигмин бромид води до подобряване на симптомите при пациенти с POTS. [44]
Друго проучване показва, че пиридостигмин е безопасен за употреба от деца с POTS (липса на значителна ортостатична хипотония) в три разделени дози. [43] По-нататъшно проучване заключава, че еднократна доза (30 mg перорално) при пациенти с POTS води до умерено, но статистически значимо хемодинамично подобрение, но заключава, че продължителната употреба на пиридостигмин бромид е недостатъчна за лечение на пациенти с ортостатична непоносимост. [45]
5.9. Вазоконстриктори
5.10. НСПВС
Пациентите с POTS, които страдат от постпрандиална хипотония, могат да се възползват от ибупрофен или индометацин [50], тъй като тези лекарства намаляват ефекта на простагландините, като по този начин блокират неговия ефект при намаляване на кръвното налягане. [51]
5.11. Други
Други лекарства, за които се съобщава, че помагат на пациентите с POTS, включват: метилдопа и антидепресанти. [27]
6. Заключение
Патофизиологията на POTS е сложна и е резултат от редица отделни механизми, произвеждащи общ модел на симптомите. Големият брой клинични прояви, които характеризират това разстройство и широката гама от налични лекарства, плюс ясните доказателства, че някои лекарства и стратегии за лечение действат при някои, но не при всички пациенти с POTS, показва, че POTS е набор от разстройства, изискващи цялостно изследване и характеристика за насочване на избора на най-подходящото лечение. Неотдавнашната консенсусна декларация ще помогне да се насочат по-нататъшни изследвания на основните условия, които водят до POTS.
- Диенцефалният синдром като представяне на гигантски детски краниофарингиом Преглед на мениджмънта
- Пълна статия Диагностика и управление на дуоденални перфорации разказ
- Диференциална диагноза на синдрома на Кушинг - wikidoc
- Камъни в жлъчката при котки - симптоми, причини, диагностика, лечение, възстановяване, управление, разходи
- Синдром на хронична умора (CFSME) - Диагноза - NHS