Способността да се прави разлика между холецистит и други диагнози е от решаващо значение за осигуряване на бързо и ефективно лечение. По-долу са изброени три потенциални диференциални диагнози и тяхната връзка с представянето на пациента, предоставени на предишната страница.
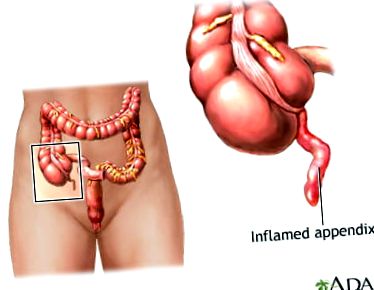
Диференциална диагноза I: Апендицит
Червеният апендикс се намира в дебелото черво, прикрепен към цекума с малко или никаква известна физиологична функция. Апендицитът е възпаление на апендикса. Въпреки че точната патофизиология на апендицита е неизвестна, една обща теория е, че луменът се запушва. Тази пречка може да бъде причинена от изпражнения, тумори или чуждо тяло. Тъй като лигавицата продължава да се отделя, тя не може да се отцеди от апендикса поради запушване и налягането се увеличава. Това повишено налягане води до намаляване на притока на кръв и хипоксия в апендикса. Натрупването на лигавица също увеличава риска от бактериален растеж и инфекция и възникват възпаления и отоци. Ако лигавицата продължава да язва, апендиксът може да перфорира (McCance & Huether, 2019).
Фигура 3. Възпалено приложение. (Американска национална медицинска библиотека, 2019).
Обосновка:
Диференциална диагноза II: Остър панкреатит
Панкреасът е жлеза, разположена зад стомаха в епигастриалната област и има както ендокринна, така и екзокринна роля. Ендокринният панкреас съдържа островчетата Лангерханс, който съдържа четири вида клетки, секретиращи хормони. Екзокринният панкреас се състои от ацинарни клетки, които произвеждат храносмилателни ензими. Тези храносмилателни ензими се секретират в неактивната си форма и се активират от ензим веднъж в дванадесетопръстника. Панкреатитът е възпаление на панкреаса. Това се случва при нараняване на ацинарните клетки, което позволява на храносмилателните ензими да бъдат освободени и активирани, докато са все още в панкреаса. Нараняването на ацинарните клетки може да възникне директно, например от наркотици или травма. Също така могат да бъдат повредени ацинарните клетки поради препятствие на потока, например от камък в жлъчката, което създава възпаление и оток. Освобождаването на активирани ензими вътре в панкреаса причинява автосмилане на панкреасните клетки и кръвоизливът възниква, когато кръвоносните съдове около панкреаса се разграждат (McCance & Huether, 2019).
Фигура 4. Остър тежък панкреатит. (McCance & Huether, стр. 1355, 2019).
Обосновка:
Диференциална диагноза III: Пептична язва
Язвената болест е пробив в лигавицата на лигавицата, който може да възникне в долната част на хранопровода, стомаха или дванадесетопръстника. Пептичните язви могат да се проявят по много начини, включително единични срещу множествени и остри срещу хронични. Пептичните язви могат да бъдат както стомашни, така и дуоденални. Патофизиологията възниква в резултат на повишаване на киселината и/или намаляване на защитната лигавица. Субмукозните слоеве се излагат на кисели стомашни секрети, които след това причиняват разграждане и улцерация. Допринасящите фактори обикновено включват инфекция с H. pylori, употреба на НСПВС и стрес. Най-честата форма са язви на дванадесетопръстника, които могат да възникнат в резултат на всяка комбинация от рисковите фактори и най-често се свързват с инфекция с H. pylori (McCance & Huether, 2019).
Фигура 5. Язва на дванадесетопръстника. (McCance & Huether, стр. 1333, 2019).
- Обриви по лицето каква е диагнозата Диференциални диагнози Насоки на практика
- Диференциални ефекти на стомашния байпас и ивиците върху сърдечно-съдовия рисков профил в morbidly
- Диференциални ефекти на инхибитора на натрий-глюкоза котранспортер 2 и диета с ниско съдържание на въглехидрати върху тялото
- Холецистит Austin TX Лечение на жлъчния мехур Austin TX Тексас
- Холецистит (възпаление на жлъчния мехур)