Субекти
Резюме
Оценихме ефектите от загубата на телесно тегло (BW) върху кръвното налягане (BP) при пациенти със затлъстяване с наднормено тегло с хипертония в етап 1. В това проспективно 12-месечно проучване включихме 376 пациенти с наднормено тегло (индекс на телесна маса (ИТМ) ⩾ 25 и -2) пациенти с хипертония в стадий 1. Всеки пациент е получил съобразени, нискокалорични диетични съвети. След 6 месеца пациенти с намалено телесно тегло
Въведение
Материали и методи
Уча дизайн
Това беше бъдещо, отворено, 12-месечно изпитание. Протоколът за изследване е одобрен от институционалния съвет за преглед на Университета в Павия и е проведен в съответствие с Декларацията от Хелзинки и нейните изменения.
Пациенти
Бяха оценени кавказки наднормено тегло (ИТМ 25–29,9 kg m -2), амбулаторни пациенти, мъже и жени, на възраст 40–65 години, с никога не лекувана хипертония в етап 1 (систоличен BP (SBP) ⩾ 140 и ⩾ 90 и 28. Пациентите бяха изключени, ако са имали анамнеза за промяна на BW> 3 kg през предходните 3 месеца, захарен диабет, вторична хипертония, инфаркт на миокарда или инсулт през предходните 6 месеца, нестабилна стенокардия, застойна сърдечна недостатъчност, значително заболяване на щитовидната жлеза, белите дробове, бъбреците или черния дроб, стомашно-чревни разстройства, бременност или кърмене, значителни неврологични или психиатрични смущения (включително злоупотреба с алкохол или наркотици) или използване на анорексианти, лаксативи, ципрохептадин, антидепресанти, антисеротонинергици, фенотиазини, барбитурати, орални кортикостероиди, антипсихотици или хормонозаместителни терапии. писмено информирано съгласие за участие.
Лечение
Всички субекти са получили диетични съвети от регистриран диетолог. Диетичните съвети са пригодени за всеки пациент въз основа на 3-дневни записи на храната. Препоръчителният състав на диетичния режим беше следният: въглехидрати, 50–60%; протеини, 15–20%; общо мазнини, по-малко от 30%; наситени мазнини, по-малко от 10%; и консумация на холестерол, по-малко от 300 mg на ден. Освен това на пациентите се препоръчва да консумират най-малко 250–300 g плодове, 125–150 g зеленчуци и 25–50 g орехи на ден; те също бяха насърчавани да консумират 400 g пълнозърнести храни (бобови растения, ориз, царевица и пшеница) дневно и да увеличат консумацията си на зехтин. Енергийното съдържание на диетата се изчислява от прогнозната базална скорост на метаболизма на пациента, умножена по 1,3, за да се изчислят общите дневни енергийни разходи за пациенти с лека до умерена дневна активност. От това се изваждат 600 kcal на ден, за да се получи леко хипокалорична диета. Минималният калориен прием, който трябва да бъде предписан, е 1200 kcal на ден. 29
Съответствието с програмата беше оценено от присъствието на срещи и оценката на диетичните дневници. Пациентите, консумиращи контролната диета, получават устна и писмена информация за избора на здравословна храна в началото и при последващи посещения. Пациентите са проследявани в продължение на 12 месеца и са провеждали месечни сесии с диетолог и/или специалист по време на проучването. Веднъж месечно диетолози и/или специалисти предоставиха инструкции за правилните процедури за отчитане на хранителния прием като част от програма за промяна на поведението и също така използваха дневниците за храна на пациентите за консултиране.
За да се постигне висока външна валидност на проучването, хранителната терапия не включва никакви добавки или безплатно доставени хранителни продукти и субектите трябваше да приемат препоръчаната диета строго сами след интензивно обучение.
След 2 месеца пациенти, които не са постигнали нормален ИТМ (-2) и са постигнали намаляване на теглото ⩾ 5% и не са постигнали нормален ИТМ, са удвоили дозата на орлистат (120 mg на обяд и 120 mg на вечеря). След 6 месеца пациенти, постигнали загуба на тегло 30, показаха, че орлистатът е ефективен при антропометрични променливи, като BW и ИТМ, и че е свързан с леко намаляване на стойностите на АН; ние също съобщихме, че орлистат и флувастатин или орлистат и симвастатин изглежда имат синергичен ефект върху подобряването на липидния профил, когато се използват като комбинирана терапия. 31, 32 Съществуват също доказателства, че орлистатът изглежда малко по-ефективен като лекарство против затлъстяване в сравнение със сибутрамин. 33 Комбинация от орлистат и езетимиб има по-благоприятни ефекти върху липопротеините с ниска плътност (LDL-C) и малките, плътни нива на липопротеини с ниска плътност (sdLDL-C) при пациенти с наднормено тегло и затлъстяване с хиперхолестеролемия, отколкото самото лекарство. Освен това, орлистат, самостоятелно или в комбинация с езетимиб, подобрява няколко антропометрични и метаболитни променливи. 34
Оценка на ефикасността и съответствието
Преди започване на проучването всички пациенти бяха подложени на първоначално скринингово посещение, което включваше медицинска история, физически преглед, жизнени показатели, електрокардиограма с 12 отведения и измервания на височина, BW, коремна обиколка, BMI, FPG, FPI, SBP, DBP, сърце скорост (HR), pL, нива на ренин и алдостерон. Индексът на телесна маса, FPG, FPI, pL, нивата на ренин и алдостерон също бяха оценени на 6 и 12 месеца. Всички плазматични променливи се определят след 12-часово бързо гладуване. Проби от венозна кръв са взети от изследователска сестра за всички пациенти между 0800 и 0900 часа. Използвахме плазма, получена чрез добавяне на Na2-EDTA (1 mg ml -1) и центрофугирана при 3000 ж за 15 минути при 4 ° С. Веднага след центрофугирането, плазмените проби бяха замразени и съхранявани при -80 ° C за около 3 месеца. Всички измервания бяха извършени в централна лаборатория.
Индексът на телесна маса се изчислява от изследователите като тегло в килограми, разделено на квадратен ръст в метри. Биолог е отговорен за анализите, проведени в лабораторията.
Плазмената глюкоза се анализира с помощта на глюкозо-оксидазен метод (GOD/PAP, Roche Diagnostics, Mannheim, Германия) с интра- и междуаналитичен CsV 35
Концентрациите на плазмен лептин се оценяват в два екземпляра, като се използват търговски налични ELISA комплекти (TiterZyme EIA Kit, Assay Designs, Ann Arbor, MI, USA). CsV при интра- и междинния анализ е съответно 4,5 и 6,5%. 36
Измерванията на кръвното налягане бяха получени за всеки пациент (дясна ръка) в седнало положение, използвайки стандартен живачен сфигмоманометър (Korotkoff I и V; Erkmeter 3000, ERKA, Bad Tolz, Германия) с маншет с подходящ размер. Измерванията винаги се извършват от един и същ изследовател сутрин и след като субектът почива 10 минути в тиха стая. Бяха получени три последователни показания на BP на интервали от 1 минута и осреднени. Записването на кръвното налягане се извършва от лекари, които не участват в проучването, за да се запази слепотата на изследването на експериментаторите. Сърдечната честота се измерва чрез пулсация с палпация за период от 30 s. За да се оцени оценката на поносимостта, бяха регистрирани всички нежелани събития.
Статистически анализ
Всички данни са представени като средно ± sd. Сдвоени т-тестът е използван за оценка на промените в променливите спрямо изходното ниво. Използва се регресионен анализ на промените в параметрите на BP като функция на намаляване на ИТМ, за да се определи дали промените на SBP и/или DBP са свързани със степента на загуба на BW. P-стойности
Резултати
Общо 395 пациенти са изследвани за допустимост; 376 са изпълнили критериите за включване/изключване и са били записани. От тези пациенти 222 (59%) са завършили проучването. Общо 154 са прекратили проучването, 139 (37%) поради недостатъчно намаляване на BW и 15 по други причини. Таблица 1 показва клиничните и демографските характеристики на изследваната популация на изходно ниво. Не са открити значителни разлики между пациентите, завършили проучването, и тези, които са отпаднали поради недостатъчно намаляване на BW.
Ефектите от загубата на BW върху хемодинамичните, метаболитните и ендокринните характеристики на пациентите, завършили проучването, са представени в Таблица 2. През 12-месечния период, през който е проведено проучването, BW намалява със средно 8,1 kg (-10 %, P -2 (-10,1%, P -1, -11,7%), pL (-7 ng ml -1, -26,3%) и нива на алдостерон (-5 ng l -1, -10,4%) също бяха наблюдавани (всички P Таблица 2 Ефект на загуба на тегло върху хемодинамичните, метаболитните и ендокринните характеристики при пациентите, завършили проучването
От 222 пациенти, завършили проучването, 106 (47%) са постигнали нормален ИТМ (BMI Таблица 3 Ефект на лечението върху хемодинамичните, метаболитните и ендокринните характеристики при пациентите, завършили проучването
От 106 пациенти, които нормализират своя ИТМ, 52 също постигат нормални нива на АТ (Таблица 4 Ефект на лечението върху хемодинамичните, метаболитните и ендокринните характеристики при пациентите, които нормализират ИТМ
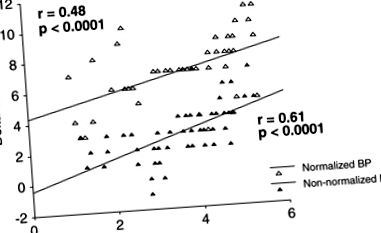
Фигура 1 показва връзката между BMI и DBP намаляване при пациенти, които са постигнали нормални нива на АТ в сравнение с тези, които не са. И в двете групи е установена силно значима положителна корелация между намаляване на ИТМ и DBP, макар и с различна сила.
Връзка между намаляване на ИТМ и DBP при пациенти, които са нормализирали нивата на BP (▵) в сравнение с тези, които не са нормализирали BP (▴).
Дискусия
Целта на това проучване е да се оценят ефектите от 12-месечна диетична интервенция, фокусираща се върху загубата на BW, върху нивата на АН при възрастни с наднормено тегло, без наднормено тегло и никога не лекувана хипертония в етап 1. От 376 записани пациенти, 139 (37%) са дисквалифицирани поради недостатъчно намаляване на BW. Техните демографски, клинични, метаболитни и ендокринни характеристики са доста сходни с тези на пациентите, завършили проучването, което показва, че неспособността да се спазва диетата е основният фактор, който е отговорен за недостатъчното намаляване на теглото. Това потвърждава, че загубата на тегло е трудна за постигане и поддържане, а дългосрочното поддържане на адекватна загуба на тегло се постига само при част от пациентите с наднормено тегло. 26, 37
При пациентите, завършили проучването, средна загуба на тегло от 8,1 kg (P 38, 39, 40, 41, макар и по-ниски от тези, съобщени от някои мета-анализи. 42, 43, 44 Това може да отразява разликите в дизайна на изследването и популацията. Елемент на новост в нашето проучване беше представен от резултатите по отношение на пациенти, които са успели да нормализират своя ИТМ, тъй като, доколкото ни е известно, нито едно друго проучване не е оценило конкретно ефектите от нормализирането на BW при пациенти с наднормено тегло при пациенти без наднормено тегло. В това проучване пациентите, които нормализират своя ИТМ (47% от пациентите, завършили проучването), имат по-голям SBP и още по-голямо намаление на DBP (-5/-4,5 mm Hg) в сравнение с тези, които, въпреки че значително понижават BW, не нормализират техния ИТМ (-3,3/-1,6 mm Hg за SBP/DBP). При тези пациенти неуспехът да нормализира техния ИТМ се дължи изключително на по-малко стриктно спазване на диетата, тъй като не е установена разлика във възрастта, пола или други изходни характеристики между групите.
В това проучване намаляването на телесното тегло, освен понижаването на нивата на АН, е придружено от значително намаляване на плазмения инсулин (-11,7%), алдостерона (-10,4%) и нивата на лептин (-26,3%). Интересното е, че тези промени са по-значими (-19,7% инсулин, -13,5% алдостерон и -29,9% намаление на лептина) при пациенти, които нормализират своя ИТМ, което също показва значително намаляване на FPG (-3,1%) и нивата на ренин (-14,8 %). Намаляването на плазмените нива на глюкоза на гладно и инсулин, наблюдавани в това проучване, предполага подобрена чувствителност към инсулин, което може да бъде отчасти отговорно за спада в АН, наблюдаван при загуба на тегло при нашите пациенти с наднормено тегло, които не са със затлъстяване и хипертония. Добре известно е, че излишъкът от BW е свързан с инсулинова резистентност и хиперинсулинемия, което от своя страна може да насърчи хипертонията чрез множество механизми. 45, 46, 47
Системата ренин-ангиотензин-алдостерон (RAAS) е свръхактивирана при пациенти с наднормено тегло и хипертоници със затлъстяване, а плазмената активност на ренин (PRA) и концентрацията на алдостерон са по-високи от тези при слаби индивиди. 48, 49, 50, 51, 52, 53 Активирането на RAAS увеличава задържането на натрий и периферното съпротивление, като по този начин допринася за затлъстяването. Локално произведеният ангиотензин II, произтичащ от самата мастна тъкан, и протеини, получени от адипоцити, модулиращи секрецията на алдостерон 51, 54, 55, също могат да имат значителна етиологична роля. Доказано е, че намаляването на телесното тегло намалява нивата на PRA и алдостерон при пациенти със затлъстяване с хипертония, вероятно чрез намаляване на активността на симпатиковия нерв. 48, 56, 57, 58 Установено е, че намаляването на активността на симпатиковата нервна система (SNS) съпътства ограничаването на калориите при животни и хора, 59, 60, тъй като SNS и бъбречните нерви са основните фактори за модулиране на освобождаването на ренин. Следователно е възможно промените в PRA да отразяват намалена активност на SNS. В съответствие с няколко проучвания открихме, че намаляването на BW е придружено от значително намаляване на нивата на алдостерон и само при пациенти, които са нормализирали своя ИТМ, на плазмения ренин, което може да е допринесло за наблюдаваното намаляване на стойностите на АН.
Наблюдаваната ефикасност на загубата на BW до значително по-ниски нива на BP и обръщане на някои метаболитни и ендокринологични параметри, свързани с излишък на BW, засилва ролята на диетичната интервенция, насочена към намаляване и евентуално нормализиране на BW като първа линия на лечение на пациенти с наднормено тегло, без затлъстяване хипертония етап 1. Подобна интервенция може да бъде ефективна при тези пациенти, тъй като е по-вероятно да имат функционални, обратими съдови промени, докато структурни, необратими промени се развиват с прогресията и персистирането на излишното тегло.
В това проучване от 106 пациенти, които са нормализирали своя ИТМ, 52 пациенти (49%) също са успели да нормализират своите стойности на АН. Техните демографски и клинични характеристики и техните метаболитни и ендокринни параметри, както в началото, така и в края на проучването, не се различават от тези на пациенти, които не успяват да нормализират АН, въпреки подобна загуба на BW. Оценката на връзката между ИТМ и промените в DBP показва силна положителна корелация и в двете групи, въпреки че тази корелация е различна между групите (Фигура 1). Тоест за една и съща степен на намаляване на ИТМ имаше две степени на понижение на АТ, една по-голяма и една по-ниска. Разликата в корелацията на отговора на АН и намаляването на ИТМ не зависи от възрастта, пола и продължителността на хипертонията. Тези открития повдигат провокативния въпрос дали все още е правилно да се определят „основни хипертоници“ като тези субекти, които нормализират АН чрез намаляване или нормализиране на техния ИТМ или може би е по-подходящо да се счита, че тези пациенти са засегнати от форма на вторична хипертония, която е особено податлива на хемодинамичните, метаболитните и ендокринните ефекти на излишните мазнини.
Заключения
Резултатите от това проучване показват, че при пациенти с наднормено тегло, с наднормено тегло и хипертония от етап 1 (т.е. популация, в която свързаните с теглото структурни промени на съдовата стена все още не са развити и функционалните промени вероятно са все още обратими), BW намаляването е ефективно при значително намаляване на нивата на АН и обръщане на някои метаболитни и ендокринологични аномалии, свързани с излишък на телесно тегло. Това е по-очевидно при пациенти, които нормализират своя ИТМ и показват по-голямо намаляване на АН и в плазмените нива на инсулин, алдостерон, ренин и особено лептин. Половината от пациентите, които нормализират своя ИТМ, също нормализират нивата на АН, което може да е показателно за форма на хипертония, строго вторична спрямо излишните мазнини при тези пациенти.
Конфликт на интереси
Авторите не декларират конфликт на интереси.
- Ефект от умерено отслабване при нормализиране на кръвното налягане при пациенти със затлъстяване върху антихипертензивни средства
- Ефект от умерено отслабване при нормализиране на кръвното налягане при пациенти със затлъстяване върху антихипертензивни средства
- Ефект на загуба на тегло върху магнитно-резонансната томографска оценка на чернодробните мазнини и обема при пациенти
- Ефект на L-карнитин върху отслабването и състава на тялото на плъхове, хранени с хипокалорична диета - Резюме
- Ефект на ограниченията на течности и натрий върху загубата на тегло при пациенти със сърдечна недостатъчност