Джордана Б. Коен
1 Бъбречно, електролитно и хипертонично отделение. Болница на университета в Пенсилвания, Филаделфия, Пенсилвания
Резюме
Цел на прегледа
Няколко взаимосвързани механизма играят роля в развитието на хипертония при затлъстяване, като често допринасят за крайни увреждания на органи, включително сърдечно-съдови заболявания и хронични бъбречни заболявания.
Последни открития
Лечението на хипертония при затлъстяване се усложнява от високото разпространение на резистентна хипертония, както и от непредсказуеми хемодинамични ефекти на много лекарства. Загубата на тегло стабилизира неврохормоналната активност и причинява клинично значимо намаляване на кръвното налягане. Докато интервенциите в начина на живот могат да подобрят кръвното налягане, те не успяват да осигурят постоянна загуба на тегло и не са показали дългосрочни ползи. Операцията за отслабване осигурява по-трайно намаляване на теглото, съответстващо на драстичен спад на кръвното налягане и отслабване на дългосрочния сърдечно-съдов риск.
Обобщение
Хипертонията е тясно свързана с разпространението, патофизиологията и заболеваемостта от затлъстяване. Съществуват множество пречки пред управлението на хипертонията при затлъстяване. Хирургичното отслабване предлага най-много обещание за намаляване на кръвното налягане и намаляване на увреждането на крайните органи при тази популация пациенти.
ВЪВЕДЕНИЕ
Епидемията от затлъстяване е глобална криза, която несъмнено се засилва. През 2015 г. в света имаше 603,7 милиона възрастни със затлъстяване [1]. През последните 25 години разпространението на затлъстяването при деца и възрастни се е удвоило в 73 страни [1]. В Съединените щати (САЩ), въз основа на най-новите данни от Националното изследване на здравето и храненето, оценяващо 2638 възрастни мъже и 2817 възрастни жени между 2013 и 2014 г. [2], коригираната възрастова честота на затлъстяването е 37,7%, нагоре от 22,9% десет до петнадесет години преди [3]. Докато процентите на затлъстяване при мъжете в САЩ започват да се извисяват, има тенденция към нарастване сред жените, като най-голямо е увеличението на степента на затлъстяване от клас 3 (дефиниран като индекс на телесна маса [BMI] ≥40 kg/m 2) [2] . Извън САЩ преобладаването на затлъстяването продължава да се увеличава, особено в развиващите се страни [4].
Критична последица от нарастващото разпространение на затлъстяването е бремето на заболяването, свързано с излишното телесно тегло. Излишното телесно тегло е свързано със 7,1% от смъртните случаи по каквато и да е причина и 4,9% от инвалидността в световен мащаб [1]. Повишеният индекс на телесна маса (ИТМ) е независим рисков фактор за развитието на захарен диабет тип 2, дислипидемия, хронично бъбречно заболяване, исхемична болест на сърцето, инсулт, деменция, няколко злокачествени заболявания, безалкохолна мастна чернодробна болест и обструктивна сънна апнея [5– 12]. Тези безброй болестни процеси водят до повишена инвалидност, заболеваемост и смъртност сред затлъстелите [1, 13–15] и насърчават по-лошо качество на живот [16].
Много от съпътстващите заболявания, свързани със затлъстяването, се улесняват или допринасят за изключително високо разпространение на хипертония сред затлъстелата популация [17–19]. Около половината от пациентите с хипертония в САЩ са със затлъстяване [20]. Съответно, над една трета от населението със затлъстяване в САЩ има диагноза хипертония, в сравнение с по-малко от една пета от хората с нормално тегло [21]. Връзката между затлъстяването и хипертонията е многостранна и тясно преплетена с други съпътстващи заболявания при затлъстяването. Диагнозата и проследяването на хипертонията при затлъстяване често се усложнява от трудности при точното измерване на кръвното налягане при тези пациенти [22]. Освен това силно сложните основни патофизиологични фактори допринасят за няколко предизвикателства при лечението на хипертония при затлъстяване [23], като увековечават по-голямата заболеваемост и смъртност, наблюдавани при тази популация.
ПАТОФИЗИОЛОГИЧНИ МЕХАНИЗМИ НА ХИПЕРТЕНЗИЯТА ПРИ ЗАТЪЛВАНЕ
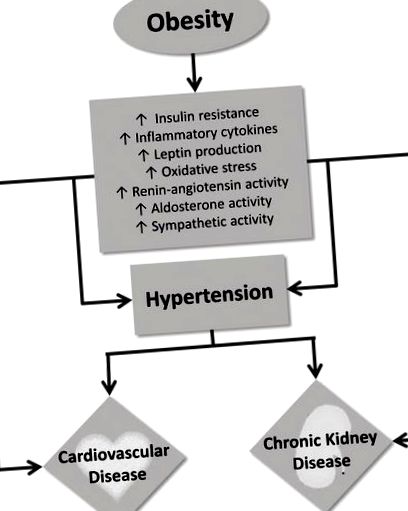
Множество патофизиологични механизми играят роля в развитието на хипертония при затлъстяване, което от своя страна разпространява увреждане на крайните органи, включително сърдечно-съдови заболявания и хронични бъбречни заболявания (Фигура 1). Тези силно взаимосвързани механизми включват инсулинова резистентност, възпаление, оксидативен стрес, адипокини (като адипонектин и лептин), симпатиковата нервна система и ренин-ангиотензин алдостероновата система [24-28]. Много от тези фактори си взаимодействат по двупосочни пътища и се влошават от по-голяма степен на затлъстяване. Като цяло тяхната активност може да предизвика ендотелна дисфункция и да промени хемодинамиката в цялото тяло, насърчавайки повишаването на кръвното налягане, често наблюдавано при затлъстяване.
По-конкретно, повишеното затлъстяване е силно корелирано с ендотелната дисфункция, което се дължи отчасти на усилен оксидативен стрес и намалена наличност на азотен оксид [26, 29]. Затлъстяването също е свързано с повишени циркулиращи маркери на възпалението, включително С-реактивен протеин, скорост на утаяване на еритроцитите и инхибитор на плазминоген-активатора 1, както и възпалителни цитокини като тумор некрозис фактор-алфа и интерлевкин-6 [25]. В допълнение към оксидативния стрес, скорошната литература предполага, че променената чревна микробиота може да бъде важен основен механизъм за насърчаване на възпалението при затлъстяване чрез засягане на чревната пропускливост [25, 30]. Повишената възпалителна активност, наблюдавана при затлъстяване, често води до съдова дисфункция и развитие на хипертония при тази популация пациенти [31, 32].
Инсулиновата резистентност и оксидативният стрес, наблюдавани в условията на повишено висцерално затлъстяване, допринасят за повишена активност на симпатиковата нервна система [33]. Обструктивната сънна апнея, която е изключително често срещана при затлъстяване, също причинява симпатикова стимулация, като допълнително допринася за повишено кръвно налягане при тази популация пациенти [12, 34]. В допълнение към повишената активност на симпатиковата нервна система, излишната мастна тъкан е свързана с повишена експресия на ангиотензин тип 1 и 2 рецептор, както и с повишени циркулиращи ангиотензин II, ангиотензин-конвертиращ ензим и алдостерон [28, 35, 36]. Тази повишена активност на ренин-ангиотензин алдостеронова система може отчасти да се дължи на ефектите на целевите органи от циркулиращите адипокини [27]. В резултат на това тази повишена активност на ренин-ангиотензин алдостероновата система не е системно регулирана и променя бъбречната хемодинамика, причинявайки аферентна бъбречна артериоларна дилатация и еферентна бъбречна артериоларна вазоконстрикция [36]. Комбинацията от засилена активност на симпатиковата нервна система и активност на ренин-ангиотензин алдостероновата система при затлъстяване също причинява нарушена натиуреза, повишена реабсорбция на натрий в бъбреците и разширяване на извънклетъчния обем, което допълнително разпространява развитието на хипертония при затлъстяване [33, 36].
КРАЙНИ ОРГАННИ ЕФЕКТИ НА ХИПЕРТЕНЗИЯТА ПРИ ЗАТЪЛВАНЕ
Голяма част от увреждането на крайните органи, свързано с хипертония при затлъстяване, е свързано със съдовото въздействие на излишната мастна тъкан. Дори след приспособяване към традиционните сърдечно-съдови рискови фактори, затлъстяването е силно корелирано със субклинични мерки за атеросклероза, включително калцификация на коронарните артерии, увеличена вътрешна медиална дебелина на вътрешната и общата каротидна артерия и увеличена маса на лявата камера [37]. Централното затлъстяване също е независимо свързано с по-голям риск от скованост на артериите и микроваскуларни заболявания [38–40], които вероятно са значително медиирани от увеличеното разпространение на хипертония в тази популация пациенти.
По отношение на бъбречните ефекти на хипертонията при затлъстяване, повишеното регулиране на симпатиковата нервна система и активността на ренин-ангиотензин алдостероновата система, оценено при затлъстяването, води до по-висок сърдечен обем и разширяване на екстраваскуларния обем [33, 36]. На гломерулно ниво тези променени хемодинамики разширяват бъбречния плазмен поток и повишават гломерулното налягане, което често води до гломерулна хиперфилтрация [33, 36]. Тези промени в крайна сметка могат да доведат до гломеруломегалия, подоцитопатия, фокална гломерулосклероза и протеинурия [36, 41]. Като такова, затлъстяването е свързано както с развитието на ново бъбречно заболяване, така и с по-голям риск от прогресия на хронично бъбречно заболяване. По-специално, затлъстяването от клас 3 носи седемкратно повишен риск от развитие на терминален стадий на бъбречно заболяване в сравнение с индивидите с нормално тегло в общата популация [7].
Хипертонията при затлъстяване също е силно свързана със сърдечно ремоделиране. Ендотелната дисфункция, причинена от повишена активност на симпатиковата нервна система, активност на ренин-ангиотензин алдостеронова система, възпалителни цитокини и оксидативен стрес при определяне на излишната мастна тъкан, може да допринесе за хипертрофия на лявата камера, исхемична болест на сърцето, сърдечна фиброза и мозъчно-съдова болест [17, 27, 42]. Тези ефекти се усилват при тежко затлъстяване, като до 2 пъти се увеличава рискът от исхемична болест на сърцето и 6 пъти се увеличава рискът от застойна сърдечна недостатъчност, докладван в мащабни наблюдателни анализи при жени с затлъстяване от клас 3 в сравнение с жени с нормално тегло [43].
ПРЕДИЗВИКАТЕЛСТВА ПРИ ФАРМАКОЛОГИЧНОТО УПРАВЛЕНИЕ НА ХИПЕРТЕНЗИЯТА ПРИ ЗАТЪЛВАНЕ
Физиологичната сложност на хипертонията при затлъстяване поражда множество предизвикателства при нейното фармакологично управление (Таблица 1), потенциално допринасяйки за по-големия риск от увреждане на целевите органи при тази популация пациенти. Затлъстяването е силно корелирано с хипертония, резистентна на лечение, често изискваща адитивни и синергични ефекти на няколко антихипертензивни лекарства, за да се постигне адекватен контрол на кръвното налягане. Етиологията на резистентната хипертония при тези пациенти е вероятно многофакторна, включително дисфункционални неврохормонални пътища, особено повишена секреция на алдостерон, както и системните ефекти на адипокини като лептин и адипонектин [27, 28]. Въпреки че не е известно затлъстяването да променя оралната абсорбция на лекарства, фармакокинетиката и фармакодинамиката на много лекарства също се влияят от излишното затлъстяване. Тези промени се медиират чрез различни патофизиологични механизми, включително ненормално боравене с лекарства, разширен обем на разпределение, променен чернодробен и бъбречен клирънс и повишена неврохормонална активност [23, 44].
маса 1
Потенциални фармакологични предизвикателства при лечението на хипертония при затлъстяване
| Резистентна към лекарства хипертония |
| Променени неврохормонални пътища |
| Повишена реабсорбция на натрий в бъбреците |
| Нарушена натиуреза |
| Адипокини |
| Променен обем на разпространение |
| Наркотична липофилия |
| Разширен обем на плазмата |
| Променен клирънс |
| Дисфункционален чернодробен метаболизъм |
| Променена ензимна активност |
| Високо разпространение на безалкохолна мастна чернодробна болест |
| Повишен сърдечен дебит |
| Нарушена оценка на бъбречния клирънс |
| Гломерулна хиперфилтрация |
| Високо разпространение на хронични бъбречни заболявания |
| Неточности на уравненията за изчистване на креатинина |
Обемът на разпределение на лекарството описва общото количество на лекарството в тялото на човек спрямо концентрацията на това лекарство в определено отделение на тялото и осигурява приблизителна степен на доставяне на лекарството в меките тъкани [23] . Въпреки това пациентите със затлъстяване са склонни да имат разширен обем на плазмата, което може да промени обема на разпределение. Това допринася за значителни разлики в плазмените концентрации на някои лекарства при пациенти със затлъстяване в сравнение с пациенти с нормално тегло, въпреки подобни концентрации в меките тъкани [44]. По-специално, обемът на разпределение на липофилните лекарства се влияе от излишното затлъстяване. Липофилните лекарства обикновено се диспергират в мастната тъкан, което затруднява постигането на терапевтични плазмени нива [45].
Няколко малки проучвания са изследвали относителните ефекти на различни антихипертензивни класове при пациенти със затлъстяване със смесени резултати. Комбинираната терапия с ангиотензинови рецептори и терапия с тиазиди демонстрира значително по-голям спад в систолното кръвно налягане в сравнение с комбинираната терапия с блокери на калциеви канали и тиазиди (20,6 срещу 14,5 mmHg, p = 0,011) при пациенти със затлъстяване [55]. Пациентите с наднормено тегло също демонстрират по-силно намаляване на систолното кръвно налягане при рандомизиране на монотерапия с алискирен спрямо монотерапия с тиазид (16,7 срещу 12,2 mmHg, p The GBD 2015 Obesity Collaborants. Health Effects of Overweight and Goes in 195 Countries over 25 Years. N Engl J Med . 2017 doi: 10.1056/NEJMoa1614362. Този систематичен преглед на епидемиологичните данни оценява тенденциите в затлъстяването в 195 страни, оценявайки глобалното въздействие на затлъстяването върху смъртността и уврежданията. и влиянието на епидемиологичния и демографския преход върху тежестта на заболяванията при затлъстяване. [PMC безплатна статия] [PubMed] [CrossRef] [Google Scholar]
- Medohar Guggulu за затлъстяване и загуба на тегло - bimbima
- Влияние на отслабването върху костната фрактура при пациенти с диабет тип 2
- Медицинско наблюдение за отслабване какво трябва да знаете; Новини за затлъстяването днес
- Мъжете и техните проблеми с отслабването Как да се справим със затлъстяването - NDTV Храна
- Влияние на индуцирана от диетата загуба на тегло върху сърдечната автономна нервна система при тежко затлъстяване -