Mallika Tewari 1, Raghvendra Raman Mishra 1, Vinay Kumar 1, Amrita Ghosh Kar 2, Hari S Shukla 1
Отделения на 1 хирургична онкология и 2 патология, Институт по медицински науки, индуски университет Banaras. Варанаси, UP, Индия
* Автор-кореспондент: Малика Тевари
43 Каушлеш Нагар, Съндърпур,
Варанаси-221005, Великобритания, Индия
Телефон: +91-9415.600.250
Факс: +91-542.236.8856
Електронна поща: [имейл защитен]
Получено 5 октомври 2008 г. - Прието 26 ноември 2008 г.
Резюме
Контекст Все още не се съобщава за изолирана туберкулоза на ампулата на Vater. Клиничните характеристики на изолираната периампуларна туберкулоза в пъти са подобни на тези, наблюдавани при пациенти с периампуларен карцином. Диагнозата е трудна и биопсията и културата на предполагаемата лезия често са отрицателни за Mycobacterium tuberculosis. Доклад за случая Тук описваме един такъв случай, маскиран като периампуларен карцином при 70-годишна жена. Поради съпътстващите състояния се извършва само локално изрязване на ампулата. Хистопатологията разкрива гигантски клетки при отсъствие на казеозна некроза и наличието на Mycobacterium tuberculosis е доказано с помощта на полимеразна верижна реакция. Заключение Изолираната туберкулоза на ампула на Vater е изключително рядка, но трябва да се има предвид, когато се прави диференциална диагноза на изолирана ампуларна лезия.
Ключови думи
Ампула от Ватер; Ендемични заболявания; Туберкулоза, стомашно-чревни
ВЪВЕДЕНИЕ
Изолираната туберкулоза на панкреаса е много рядка [1]. Ние съобщаваме за неописан досега случай на туберкулоза на ампулата на Ватер при възрастна жена.
ДОКЛАД ЗА СЛУЧАИ
След лапаротомия, дванадесетопръстника беше кохеризиран. Общият жлъчен канал е внимателно палпиран за възможен камък/тумор. Нямаше перипортални или перипанкреатични възли. Направена е надлъжна дуоденотомия, центрирана върху ампулата. Ампулата изглеждаше изкривена и стенозирана с малък растеж от 2 см. Растежът беше внимателно изрязан. Срязаният край на общия жлъчен канал и панкреасният канал бяха свободно анастомозирани към лигавицата на дванадесетопръстника. Както жлъчният канал, така и панкреасният канал са разширени и анастомозата е завършена без затруднения. След това дуоденотомията беше затворена на 2 слоя. Пациентът се възстанови добре и беше изписан на постоперативния ден 6 на полутвърда диабетна диета.
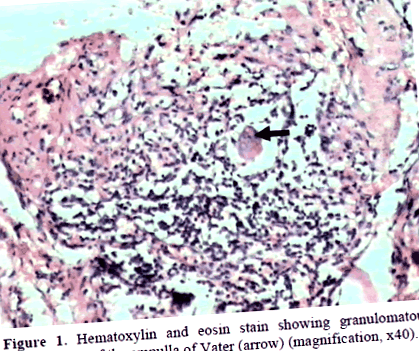
Хистопатологията разкрива грануломатозно възпаление без казеация, но с гигантски клетки, въпреки че типичните клетки от типа на Лангерханс не са идентифицирани (Фигура 1). Киселинно бързото бацилово оцветяване е отрицателно, но полимеразна верижна реакция, използваща вложени протеини на топлинен шок 60, показва амплификационен модел за Mycobacteriun tuberculosis (Фигура 2). Поставена е диагноза туберкулозен ампуларен папилит. Пациентът е на антитуберкулозно лечение.
Фигура 1. Хематоксилиново и еозиново петно, показващо грануломатозно възпаление на ампулата на Ватер (стрелка) (увеличение, x40).
Фигура 2. Полимеразна верижна реакция (PCR), показваща амплификация с вложен протеин на топлинен шок 60 праймера на Mycobacterium tuberculosis.
Mmr: 100 bp молекулен маркер
Резултат от първичния цикъл. Линии 1 до 3: без усилване (път 1: ДНК на тестовата проба; път 2: отрицателен контрол; път 3: положителна референтна ДНК). Резултат от вторичния цикъл. Пътища 4 до 6: получен е амплификационен модел (път 4: ДНК на тестовата проба; път 5: отрицателен контрол; път 6: положителна референтна ДНК)
ДИСКУСИЯ
Периампуларните не-неопластични лезии са редки и често се групират като „псевдотумори“. Те включват аденомиоматозна хиперплазия на ампулата на Ватер, хамартоми (а именно клетъчен, вретено-клетъчен вариант с експресия на c-kit (CD117)), псевдолимфом, отлагания на чуждо тяло, вродени лезии и грануломатозни възпаления (като саркоидоза или туберкулоза) [ 2].
Понякога тези имитиращи панкреатични и периампуларни тумори често произвеждат обструктивна жълтеница, кървене и запушване на стомашния изход [3]. Смята се, че до 5% от панкреатектомиите, извършени с предоперативната клинична диагноза на карцином, ще се окажат не-неопластични [2].
Периампуларните грануломатозни „псевдотумори“ представляват интерес, особено при пациенти, идващи от региони, ендемични за туберкулоза, въпреки че в литературата са докладвани само няколко случая [3, 4, 5]. Те често се свързват с милиарна туберкулоза с увеличени перипанкреатични лимфни възли и се срещат по-често при имунокомпрометирани пациенти [6].
Рентгенография на гръден кош може да покаже доказателства за белодробна туберкулоза в до 20% от случаите [3]. Предоперативната ендоскопска биопсия, дори при улцерирани лезии, рядко разкрива грануломи, тъй като тези лезии са предимно субмукозни, а ендоскопските биопсии често не включват субмукозата. При преглед на 27 пациенти, подложени на ендоскопска биопсия за дуоденална туберкулоза, грануломи са открити само при 7 пациенти, въпреки че 20 са имали изображения на неспецифичен дуоденит [5]. В друга серия само 2 от 20 пациенти са имали положителни ендоскопски биопсии [3]. Киселоустойчивите бацили рядко се възстановяват от биопсичния материал, въпреки че аспирационната цитология с фина игла може да има по-висок добив [3]. Микобактериите рядко се култивират от проби за стомашна промивка [5]. Полимеразната амплификация на верижна реакция на микобактериална ДНК може да подобри скоростта на откриване [7]. Въпреки това, фалшиви отрицания се съобщават в 40-65% от случаите [8]. За лечение, когато е възможно, се препоръчва подходяща резекция с лечебно намерение при пациенти с „псевдотумор“, последвано от антитуберкуларно лечение [3].
ЗАКЛЮЧЕНИЕ
Изолираната туберкулоза на ампулата на Vater е рядко заболяване, което трябва да се има предвид при извършване на диференциална диагноза на пациенти от ендемични за туберкулоза региони. Локалната ексцизия на лезията на ампулата при нашия пациент е задоволителна и може да бъде общ терапевтичен подход за възрастни хора с лошо работно състояние.
Конфликт на интереси
Авторите нямат потенциален конфликт на интереси
- Случайна високостепенна дисплазия на ръба на кистозния канал и преглед на литературата -
- Епидурална липоматоза свързана ли е с аномалия в разпределението на телесните мазнини Доклад за случай
- Henoch-Schonlein Purpura успешно лекувана с дексаметазон Доклад за случай на шестгодишни
- Късно усложнение на доклад за матката Couvelaire и преглед на литературата
- Фенотип на дефицит на рецептор на меланокортин-4 с интерстициално 18q изтриване