От лабораторията по атерогеномика, Канадски център за сърдечно-съдова генетика и катедра по кардиология, Медицински отдел, Университет на Института за сърце на Отава, Отава, Онтарио, Канада.
Затлъстяването е сложно метаболитно разстройство, което засяга 35% от възрастното население в САЩ. Като важен рисков фактор за исхемична болест на сърцето (ИБС) и нейните метаболитни прецеденти, той се превърна в един от най-сериозните здравословни проблеми в много части на света. Nordestgaard и сътр. 1 по-рано съобщават, че алелен резултат за затлъстяване, базиран на 3 единични нуклеотидни полиморфизми (SNP), се свързва с IHD и в съответствие с други открития 2,3 поддържа причинно-следствена връзка. Както се съобщава в този брой, 4 те са се опитали да определят междинните продукти, които са в основата на повишения риск.
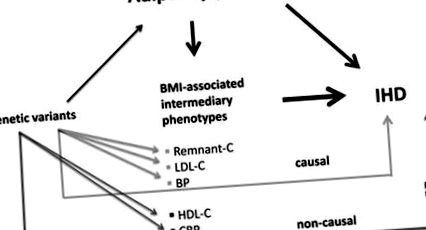
Техният подход представлява ново приложение на принципите на Менделевската рандомизация към медиационен анализ, насочен към изследване на потенциални причинно-следствени механизми, които могат да свържат затлъстяването със сърдечно-съдови заболявания, фокусирайки се върху липопротеини, кръвно налягане (BP), глюкоза и С-реактивен протеин (CRP). Използване на SNP, които допринасят значително за всеки от индекса на телесна маса (ИТМ) и междинни променливи, засягащи риска от ИХС, включително остатъчен холестерол, липопротеинов холестерол с висока плътност (HDL-C), липопротеинов холестерол с ниска плътност (LDL-C), систолен и диастолни BP, глюкоза и CRP, те се опитваха да изяснят до каква степен тези променливи допринасят за повишен риск от IHD с увеличаване на затлъстяването (Фигура). Една сила на това проучване е голямата популация на проучването, състояща се от 3 големи датски кохорти, обхващащи ≈90 000 индивида и ≈14 000 IHD резултата.
Фигура. Въз основа на принципите на рандемизацията на Мендел, при условие че са спазени всички предупреждения, ако генетичните варианти, свързани с даден признак, свързани с фенотип на болестта, признакът и фенотипът се считат за причинно-следствени. Varbo et al 4 демонстрират значимите връзки на измерения индекс на телесна маса (ИТМ) с исхемична болест на сърцето (ИБС) и всяка от горните посреднически черти. Резултат от алелен риск, базиран на ограничен брой единични нуклеотидни полиморфизми (SNP), за всеки от остатъчния холестерол, липопротеиновия холестерол с ниска плътност (LDL-C) и кръвното налягане (BP) също се свързва с IHD и обяснява значително, но малка част от излишния риск от генетично обусловено затлъстяване, подкрепяща причинно-следствена връзка. За разлика от това, въпреки че измереният ИТМ корелира добре с всеки от липопротеиновия холестерол с висока плътност (HDL-C) и С-реактивния протеин (CRP), генетичните варианти, свързани с последните черти, не променят риска от IHD, което показва непричинна връзка.
Основната констатация е, че често срещаните генетични варианти за междинни променливи обясняват значителна, но малка част от излишния риск от ИХС от генетично детерминирано затлъстяване, като това са LDL-C (8%), систоличен BP (7%), остатъчен холестерол (7%), диастолен BP (5%) и глюкоза (4%) без принос нито от HDL-C, нито от CRP. Последната констатация е в съответствие с предишните рандомизационни проучвания на Мендел, 5,6, което показва, че това не са причинно-следствени рискови фактори. За разлика от това, наблюдаваният излишен риск при използване на измерени фенотипове е по-голям при 21% за LDL-C, 11% за всеки от систоличните и диастолните BP, 6% за глюкозата, отразявайки факта, че тестваните генетични варианти непълно предсказват даден междинен фенотип.
Тук трябва да се отбележи (тяхната Фигура 2 4), че наблюдателната връзка на измерения ИТМ с LDL-C и остатъчния холестерол се изравнява или дори обръща за лица с ИТМ> 30 kg/m 2. Всъщност средните нива на LDL-C при затлъстели индивиди обикновено са близки до средното за популацията. По този начин констатациите трябва да се интерпретират по съответния начин и да се приложат най-важното за ефекта от вариацията на ИТМ в рамките на нормалното (2) и наднорменото тегло (25–30 kg/m 2), а не затлъстяването.
Като се има предвид, че един от най-важните рискови фактори за IHD, свързани със затлъстяването, е захарен диабет, изглежда изненадващо, че свързаните с гликемия SNP не са силно свързани с излишния риск от коронарна артериална болест. Тук би било полезно да се включи диагноза захарен диабет или нива на А1с вместо единично измерване на глюкозата. Други мерки за затлъстяване, по-пряко свързани с метаболитни черти, като обиколка на корема, 7 също може да са засилили това откритие.
Има и други ограничения, присъщи на този анализ. Включените SNPs предсказват малка част от всяка посредническа променлива и в много случаи са ограничени до няколко гена (LDLR, APOB, PCSK9 за LDL-C; ATP2B1, CYP17A1 за BP; LIPC, ABCA1 за HDL-C). Тъй като различните биологични пътища водят до променливост на тези признаци, тълкуването на резултатите трябва да бъде ограничено до процесите, регулирани от гените, включени в анализа. Ако са налични данни, би било за предпочитане да се изгради оценка на генетичния риск въз основа на по-голям брой рискови SNP за всеки фенотип. Например, скорошни проучвания за асоцииране в целия геном са идентифицирали 157 значими локуса за плазмени липидни признаци 8–10 и 98 локуса за вариация в ИТМ. 11,12 Изискване за рандемизация на Мендел е липсата на плейотрофия. Плейотропните ефекти обаче са очевидни за всички 3 гена, показващи връзки с остатъчния холестерол. TRIB1 също се свързва с LDL-C и HDL-C и APOA5 с HDL-C и LDL-C 8. Генетични варианти в близост GCKR (кодиращи глюкокиназния рецептор) са свързани с повишена глюкоза на гладно и CRP на гладно, но намалени триглицериди 13 (и следователно остатъчен холестерол).
Като цяло констатациите представляват интерес и разширяват предишни доклади от тази група, свързващи генетичен риск за ИТМ с IHD, 1 до метаболитни рискови фактори за IHD, включително остатъчен холестерол 14 и BP 15 и CRP. 15 Степента, до която е установено, че рискът от ИБС се медиира от свързани с ИТМ рискови фактори, може да изглежда малка, като се има предвид общото убеждение, че затлъстяването увеличава сърдечно-съдовия риск само до степента, в която възникват метаболитни аномалии. Въпреки това, концепцията за метаболитно здравословно затлъстяване наскоро беше поставена под въпрос и повишена честота на сърдечно-съдови заболявания също е очевидна при пациенти със затлъстяване без явна метаболитна дисфункция. 16 При липса на данни, сочещи, че хипертонията или дислипидемията придават по-голям риск от IHD при индивиди със затлъстяване спрямо нормално тегло, основно заключение на проучването е, че свързаните с липопротеините рискови фактори трябва да се лекуват при лица със затлъстяване, които не могат да постигнат и поддържат загуба на тегло, е просто в съответствие с настоящите насоки за общото население.
На тази основа и други скорошни проучвания авторите подчертават необходимостта от големи клинични интервенционни проучвания, изследващи дали понижаването на остатъчния холестерол при лица с повишени нива ще намали риска от ИБС. Тук е важно да си напомним, че остатъчният холестерол и триглицеридите са тясно свързани. В това проучване, с изключение на пациенти с тежка хипертриглицеридемия, остатъчният холестерол не се измерва директно, а се извлича от формула, базирана на изчисленото съдържание на холестерол в богатите на триглицериди липопротеини. Въпреки констатираните тук констатации и няколко генетични и менделови рандомизационни проучвания 17–19, подкрепящи причинно-следствената връзка между триглицеридите и сърдечно-съдовия риск, скорошни големи рандомизирани контролирани проучвания, тестващи фармакологични агенти, които най-ефективно понижават триглицеридите и остатъчния холестерол, а именно ниацин 20 и фибрати, 21 22 са дълбоко разочароващи.
Източници на финансиране
Тази работа е финансирана от Канадски институти за здравни изследвания (CIHR) MOP-2390941, OPB-134211, MOP-136936 и Фондация за сърдечни и инсулти на Канада BR-7519 .
- Здравословно метаболитно затлъстяване ”Хората с по-висок риск от исхемична болест на сърцето - Ендокринни новини
- Затлъстяване и сърдечни заболявания, свързващи здравето на точките в храма
- Затлъстяване и циркулация на сърдечни заболявания
- Затлъстяване и сърдечни заболявания
- Затлъстяването Дали това е болест или избор Изследователски институт за здраве на жените