Мин Танг
отделение по гастроентерология, Първата болница на Медицинския университет в Анхуей
b Катедра по гастроентерология, Втората болница на Медицинския университет в Анхуей, Хефей, Китай.
Jian-Ming Xu
отделение по гастроентерология, Първата болница на Медицинския университет в Анхуей
Песен Ша-Ша
b Катедра по гастроентерология, Втората болница на Медицинския университет в Анхуей, Хефей, Китай.
Цяо Мей
отделение по гастроентерология, Първата болница на Медицинския университет в Анхуей
Li-Jiu Zhang
b Катедра по гастроентерология, Втората болница на Медицинския университет в Анхуей, Хефей, Китай.
Свързани данни
Резюме
Острият панкреатит по време на бременност (APIP) представлява сериозна заплаха за майката и нейния плод и може да доведе до загуба на плода, включително спонтанен аборт и мъртво раждане при някои пациенти. Ние се опитахме да идентифицираме възможните фактори, които влияят на феталния дистрес и оценихме резултатите от пациентите с APIP.
Прегледахме ретроспективно клиничните записи на 54 бременни жени с APIP, които са били лекувани в 2 третични клинични центъра за период от 6 години. Бяха анализирани клиничните характеристики, включително етиологията и тежестта на APIP, данните от феталния мониторинг и резултатите от maternofetal.
Етиологията на APIP включва остър жлъчен панкреатит (ABP, n = 14), хиперлипидемичен панкреатит (HLP, n = 22) и други етиологии (n = 18). Тежестта е класифицирана като лек остър панкреатит (MAP, n = 23), умерено тежък остър панкреатит (MSAP, n = 24) и тежък остър панкреатит (SAP, n = 7). Честотата на преждевременно раждане, фетален дистрес и фетална загуба се увеличава с прогресирането на тежестта на APIP (P Ключови думи: остър панкреатит по време на бременност, оценка на тежестта на заболяването, загуба на плода, хиперлипидемия, нестимулиращ експеримент
1. Въведение
Острият панкреатит по време на бременност (APIP) е рядко заболяване, което обикновено се проявява като остра коремна болка по време на бременност. Напоследък се съобщава, че честотата на APIP достига до 1/1000. [1,2] Острата прогресия на APIP може да доведе до панкреатична некроза, абсцес, мултиорганна дисфункция и да доведе до други неблагоприятни материнофетални резултати. Следователно APIP силно застрашава здравето на майката и плода. Поради напредъка в диагностичните и лечебни технологии, майчината и феталната смъртност са намалели значително през последните години. Един доклад [3] през 2014 г. показва спад в свързаната с APIP майчина смъртност от 37% на 0% и спад в свързаната с APIP фетална смъртност от 60% на около 3%.
Какво може да причини загуба на плода от остър панкреатит по време на бременност?
За да отговорим на горните въпроси, ретроспективно събрахме и анализирахме клинични данни за пациенти с APIP, лекувани в 2 третични центъра от 2009 до 2015 г. Целта на настоящото проучване беше да се идентифицират фактори, които могат да повлияят на резултатите от плода при пациенти с APIP, и да се изследва необходимостта от засилена оценка на тежестта на APIP и внимателно наблюдение на плода при тези пациенти.
2. Материали и методи
Настоящото проучване беше одобрено от Комитета по етика към Медицинския университет в Анхуей. Ние ретроспективно анализирахме клинични данни за пациенти с APIP от 2 центъра за третична помощ (1-ва и 2-ра свързана болница на Медицинския университет в Анхуей), за 6-годишен период от 2009 до 2015 г. От 3784 медицински досиета на бременни жени в 2-те третични центъра, 54 случая на APIP са включени в това проучване.
2.1. Критерии за диагностика и класификация на тежестта на AP
Според указанията за диагностика и лечение на AP в Китай [10], диагностиката на остър панкреатит изисква 2 от 3 критерия: коремна болка, съответстваща на остър панкреатит (постоянна силна епигастрална болка, остро начало, обикновено излъчва в гърба ); серумна липазна активност (или амилазна активност) най-малко 3 пъти по-голяма от горната граница на нормалния референтен диапазон; и характерни находки на остър панкреатит при контрастна компютърна томография (CECT) или по-рядко при ядрено-магнитен резонанс (MRI) или трансабдоминална ехография. Въз основа на наличието на персистираща органна недостатъчност и локални или системни усложнения, тежестта на AP се класифицира на MAP, MSAP и SAP.
2.2. Критерии за избор на пациент
В това проучване са включени жени, които са диагностицирани като AP по време на бременност или в рамките на 1 седмица след раждането. Критериите за изключване бяха: небременни жени; появата на AP настъпи след 1 седмица след раждането; наличие на друго тежко заболяване като остър мастен черен дроб на бременността, гестационна хипертония, прееклампсия и гестационен диабет.
2.3. Етиологии на APIP
Най-честата етиология на APIP са камъни в жлъчката, последвани от злоупотреба с алкохол и хиперлипидемия.
Според китайските насоки за остър панкреатит [10] и изследване на хиперлипидемичен панкреатит (HLP) [11] пациентите с АП са диагностицирани като индуциран от хипертриглицеридемия остър панкреатит (HTGP), ако отговарят на следните критерии: серумен триглицерид (TG)> 11,3 mmol/L, или между 5,65 и 11,3 mmol/L (500–1000 mg/ml), но с липемичен серум и при липса на жлъчни заболявания, алкохол или злоупотреба с лекарства. Острият жлъчен панкреатит (АБП) се определя като AP, свързан с камъни в жлъчката или утайки в жлъчното дърво или жлъчния мехур. Панкреатитът при пациенти с анамнеза за злоупотреба с алкохол е класифициран като алкохолен панкреатит. Панкреатитът, свързан с диета с високо съдържание на мазнини, остро обостряне на хроничен панкреатит, инфекциозен панкреатит, панкреатит, причинен от сфинктер на една дисфункция (СОД), и панкреатит с идиопатична етиология е класифициран в категорията „друга етиология“. Панкреатитът, причинен от камъни в жлъчката при пациенти с хиперлипидемия, също се счита за HLP.
2.4. Резултати при майката и плода
Различните тримесечия на бременността бяха определени като: първи (1–12 седмици); второ (13–28 седмици); и трети (≥29 седмици) триместър. Срочната бременност се определя като ≥37 завършени гестационни седмици и включва спонтанен термин, раждане по време на цезарово сечение поради усложнения на майката или плода и предизвикване на раждане с вагинално раждане. Преждевременната бременност (28–36 гестационна седмица) включва както раждане чрез цезарово сечение поради индикации за майката или плода, така и спонтанно преждевременно раждане с вагинално раждане. Аборт 160 или 5 показва фетален дистрес. Загубата на плода включва аборт, смърт на плода и мъртво раждане. Смъртта, настъпила преди 28 гестационна седмица, е класифицирана като аборт, а смъртта, настъпила след 28 седмици, е класифицирана като смърт на плода или мъртво раждане.
2.5. Оценка на APIP
Събрахме следните клинични данни от бременни жени с AP, оценка на Ронсън при прием, оценка на острата физиология и хронично здраве (APACHE) II, фетален мониторинг (включително NST, BPS, трансабдоминална ултрасонография). Тежестта на AP беше преоценена въз основа на китайските насоки за диагностика и лечение на AP [10] и модифицираната система за оценка на Marshall за AP. [12] Пациентите, които са получили медицинска помощ както от акушер-гинеколози, така и от специалисти от отделение за интензивно лечение (ICU) или от общите хирурзи, се считат за получили медицинска помощ от мултидисциплинарен екип (MDT).
2.6. Статистически анализ
Анализът на данните беше извършен с помощта на софтуера SPSS 17.0 (SPSS Inc., Чикаго, Илинойс). Категоричните променливи са представени като честоти и проценти (n [%]); непрекъснатите променливи са представени като медиана (диапазон). Разликите между групите бяха оценени чрез тест с квадрат на Chi, U-тест на Mann-Whitney или точен тест на Fisher, според случая. P Таблица 1. 1. Сред 54 пациенти 14 (25,9%) са идентифицирани като АБП, а 40,7% (22 случая) са HLP (включително 2 пациенти) с гестационен диабет и 1 пациент с диагноза холелитиаза, открита при ултрасонография, но с нормална чернодробна функция (аланин аминотрансфераза [ALT] 20 U; аспартат аминотрансфераза [AST] 20 U; гама-глутамил трансфераза [GGT] 30 U; алкална фосфатаза [ALP] 89 U; общ билирубин [TBIL] 24 mmol/L; обща жлъчна киселина [TBA] 2,0 mmol/L; триглиериди [TG] 16.62 mmol/L; общ холестерол [TC] 29.11 mmol/L). Останалите 18 пациенти (33,3%) включват 2 пациенти с остро обостряне на хроничен панкреатит, 2 пациенти с инфекциозен панкреатит, 2 пациенти със съмнение за сфинктер на дисфункция на Оди (SOD), 9 пациенти с панкреатит с идиопатична етиология и 3 пациенти с панкреатит, тъй като на диета с високо съдържание на мазнини.
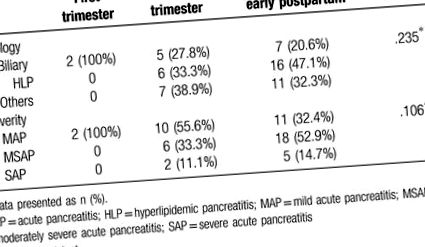
маса 1
Етиология и тежест на APIP през различните тримесечия.
Пациентите са категоризирани като MAP (n = 23), MSAP (n = 24) и SAP (n = 7). Няма значителни разлики по отношение на различни етиологии на АП, срещащи се в различни триместри (Таблица (Таблица1). 1). Въпреки това, HLP има тенденция да се увеличава с прогресирането на гестационната възраст (0 срещу 33,3% срещу 47,1% през 1-ви, 2-ри и 3-ти триместър, съответно; Таблица Таблица1). 1). По същия начин, появата на MSAP и SAP има тенденция да се увеличава с прогресията на гестационната възраст (MSAP: 0 срещу 33,3% срещу 52,9%, съответно; SAP: 0 срещу 11,1% срещу 14,7%, съответно; Таблица Таблица1 1).
Тежестите на APIP при различни етиологии са ясно изброени в таблица Таблица2. 2. Наблюдавани са значителни различия между групите в тежестта на AP, разпределена по етиологии (Таблица (Таблица2, 2, тест на Kruskal – Wallis, Chi-square = 25.476, P Таблица3. 3. Настоящите данни предполагат, че хиперлипидемията може да има по-силна асоциация с фетален дистрес в сравнение с други етиологии (χ 2 = 11,477, P Таблица 4. 4. Въпреки че всички пациенти са били подложени на рутинна ехография, само 36 пациенти са били подложени на фетален ултразвуков преглед и само 12 от тях са били подложени на NST (22,2%). По-специално, само 1 от 7-те пациенти със SAP са получавали мониторинг на NST, докато 75% от пациентите с MSAP не са получавали мониторинг на NST.
Таблица 4
Наблюдение на майката и плода.
За пациенти, получили лечение с MDT, е извършен перкутанен перитонеален дренаж за 2 пациенти с MSAP и 1 пациент със SAP за облекчаване на симптомите. Поставен е стент от ERCP за 1 пациент с дилатация на жлъчните пътища, причинена от SOD. Седемнадесет пациенти са прехвърлени в интензивно отделение, но все пак има 1 случай на SAP (14,3%) и 15 случая на MSAP (62,5%), които не са прехвърлени в интензивно отделение за интензивно наблюдение. Подробно наблюдение и управление на плода, както и резултатите от майката и плода са изброени в допълнителни таблици 1 и 2.
3.5. Връзка между тежестта на APIP и резултатите от майката и плода
Рядко се съобщава за увреждане на плацентата по време на APIP. Cheang et al [23] през 2007 г. съобщават за 1 случай на остър некротичен панкреатит, усложнен с маточноплацентарна апоплексия, който е имал синдром на системен възпалителен отговор (SIRS) за повече от 48 часа. Изследователите предполагат, че появата на маточноплацентарна апоплексия може да се дължи на SIRS, което би причинило огромно увреждане на почти всички системи, включително дихателната система, храносмилателната система, сърдечната функция, бъбречната функция, имунната функция [24] и вероятно плацентата в конкретния случай . Няколко проучвания върху животински модели документират увреждане на плацентата, свързано с панкреатит. В 1 проучване, [25] експресията на Е-селектин в серума и плацентата тъканите значително се увеличава 1 час след индукция на панкреатит в APIP модел на плъх. Концентрацията на Е-селектин е свързана значително със степента на увреждане на панкреаса и плацентата. Въз основа на задълбочено изследване на свързано с панкреатит плацентарно увреждане, изследователите предполагат, че увреждането на плацентата по време на панкреатит може да бъде свързано с активиране на митоген активиран път на протеинкинази, по-специално, c-Jun N-терминална киназа и p-38. [26] Въпреки това, подробните механизми на загуба на плода, причинени от AP-индуцирани увреждания на плацентата, изискват допълнително проучване.
В това проучване тежестта на APIP е тясно свързана с резултатите от майката и плода. Нашето проучване предоставя по-подробни и по-категорични доказателства от тези, съобщени от Sun et al. [4] В нашето проучване не са настъпили майчини смъртни случаи; обаче са се появили 11 (20,4%) случая на фетална загуба, 8 (14,8%) от които са мъртвородени. Честотата на преждевременно раждане, фетален дистрес и фетална загуба също се увеличава с прогресирането на тежестта на APIP. Загубата на плода е много по-висока в групите MSAP и SAP в сравнение с тази в групата MAP. Тези констатации подчертават значението на оценката за APIP при прием, прогностична оценка на пациенти с MSAP и SAP и внимателно наблюдение на плода.
Екип от MDT, състоящ се от гастроентеролог, специалист по реанимация, акушер-гинеколог и общ хирург, е силно препоръчителен, за да сведе до минимум честотата на фетална загуба. Един случай на SAP (14,3%) и 15 случая на MSAP (62,5%) не бяха прехвърлени в интензивно отделение за интензивно наблюдение. Тази липса на лечение с MDT на бременни жени с APIP може да бъде една от възможните причини за загуба на плода. Всички клиницисти в екипа на MDT трябва да са опитни в оценката на AP и феталното наблюдение. Някои пациенти могат да имат неспецифична коремна болка, която лесно може да бъде диагностицирана погрешно като други акушерски проблеми. Участието на гастроентеролог, акушер, хирург и специалист по интензивно отделение може да помогне при диференциалната диагноза на APIP и други проблеми със сходна симптоматика като гестационен диабет, индуцирана от бременност хипертония, еклампсия, хемолиза, повишени чернодробни ензими и синдром на ниски тромбоцити (HELLP), мастен черен дроб на синдром на бременност, апендицит и холецистит. Здравното обслужване от екипа на MDT може да осигури достатъчно и задълбочени грижи за всеки пациент и следователно да подобри резултатите от плода.
Необходимо е по-внимателно наблюдение и оценка на плода и майката при приемане. Напредъкът на благосъстоянието на майката и плода трябва да бъде информиран незабавно на всеки клиницист в екипа на MDT за по-подробно и чрез оценка на състоянието на плода и майката. Клиницистите трябва да избягват ятрогенни наранявания, включително използване на лекарства (особено фенофибрат) и рентгеново излагане на плода. Ядрено-магнитен резонанс също съобщава, че потенциално може да предизвика прегряване на тъканите и може да попречи на развитието на плода, [30] и следователно трябва да се избягва през първия триместър.
Управлението на APIP трябва да бъде индивидуализирано въз основа на гестационната възраст [3] Консервативното управление на APIP се препоръчва за пациенти в първия триместър и може да се осигури лапароскопия за пациенти през втория триместър. За пациенти в третия триместър или консервативно лечение, или ERCP до раждането, или лапароскопия в ранния следродилен период. [3] Някои изследователи [31] съобщават, че ERCP, който не включва облъчване, е безопасен и ефективен за лечение на холедохолитиаза по време на бременност. Някои скорошни доклади [32] предлагат комбинация от интравенозна инфузия на хепарин и инсулин в тежки случаи на гестационна хипертриглицеридемия, предизвикана от АР, което повишава липопротеиновата липазна активност. Освен това, въпреки че няма налични окончателни клинични указания, се съобщава, че използването на плазмафереза и хемофилтрация е полезно в някои случаи. [5]
Внимателното вземане на решения, свързани с прекъсване на бременността при пациенти с APIP, и времето му са важни, за да се сведе до минимум загубата на плода. Прекъсването на бременността трябва да се има предвид в случай на клинично влошаване въпреки 24 до 48 часа активно лечение на умерени и тежки случаи, паралитичен илеус, мъртво раждане, фетална малформация, тежък панкреатит и тежък фетален дистрес. [33]
В заключение APIP представлява сериозна заплаха за безопасността на майката и плода. Честотата на фетален дистрес и фетална загуба се увеличава с прогресирането на тежестта на APIP. HLP по време на бременност се свързва с по-голям вътрематочен фетален дистрес в сравнение с APIP от други етиологии. Недостатъците на мониторирането на състоянието на плода, липсата на оценка и управлението на бременни жени може да са основната причина за увеличена загуба на плода от APIP. По-внимателната оценка и мониторинг на състоянията на майката и плода, както и подобреното управление от MDT са от съществено значение за подобряване на резултатите при майката и плода.
- Какво научихме за острия панкреатит при деца
- При остър панкреатит времето е от съществено значение ACP Hospitalist
- Влиянието на затлъстяването върху резултатите от остър панкреатит при по-възрастни пациенти SpringerLink
- Представяне на енцефалопатия на Вернике при пациент с тежък остър панкреатит Insight Medical
- Какви храни да избягвате по време на бременност, които причиняват подуване на корема Здравейте майчинството