Джоузеф Х. Каро
Катедра по ортопедия и рехабилитация Университет на болници и клиники в Айова
Шон Е. Ситън
Катедра по ортопедия и рехабилитация Университет на болници и клиники в Айова
Матю Болиер
Катедра по ортопедия и рехабилитация Университет на болници и клиники в Айова
Резюме
Биомеханичните проучвания показват, че медиалните разкъсвания на корена на мениска водят до екструзия на мениска и повишено контактно налягане в тибио-феморалната става, което може да ускори прогресирането на артрита. Поправянето обикновено се препоръчва при остри наранявания при млада активна популация пациенти. Далеч по-честото представяне обаче е подостра разкъсване на корена с медиална екструзия на мениска при пациент на средна възраст. Съпътстващият артрит е често срещано явление в тази популация и усложнява вземането на решения. Лечението трябва да се основава на тежестта на основния артрит. В случаите на ранен или минимален артрит, възстановяването на корени е идеално за подобряване на симптомите и възстановяване на функцията на мениска. При пациенти с умерен или тежък артрит на медиалния компартмент първоначално може да се изпробва укрепване на медиалното разтоварване или инжекции. Когато неоперативното лечение се провали, се препоръчва висока остеотомия на тибията или артропластика. Необходими са дългосрочни клинични проучвания, за да се определи естествената анамнеза за медиални сълзи на менискален корен при пациенти на средна възраст и най-добрият хирургичен вариант.
Въведение
Остава малко съмнение, че менискусът играе решаваща роля за поддържане на хомеостазата на колянната става. В допълнение към смазващите свойства и осигуряването на вторична стабилност, менискусът разпределя значително натоварване през тибио-феморалната става. 1, 2 Текущи данни сочат, че разкъсванията на менискуса нарушават нормалната хомеостаза и увеличават силата на контакт, което може да доведе до преждевременен артрит. 3 - 5
Нараняването на корена на медиалния менискус е подтип на разкъсване, което може да има дълбоко въздействие върху здравето на коляното. Сълзите на вмъкването на корен на менискуса водят до екструзия на мениска и последваща загуба на обръчи - напрежение по същество от съществено значение за структурата на менискуса. 6 Разкъсванията на корена на менискус създават дълбоки промени в предаването на натоварване и са биомеханични сходни с тези на тоталната менискектомия. 7 Въпреки че истинската честота не е известна, медиалните разкъсвания на корен на менискус (MMRT) могат да се появят в до 10% от коленете, подложени на артроскопия, 8 с дори по-високи нива в азиатската популация. Средната възраст на презентацията е близо 58 години, като рисковите фактори са възраст, повишен индекс на телесна маса (ИТМ), женски пол и намалено ниво на активност. 9
Хирургическите техники за разкъсване на корените се развиха в последно време, като повечето техники са насочени към артроскопско анатомично възстановяване на кореновата аувулсия. 10 Докато биомеханичните последици от разкъсването на корена изглеждат ясни, клиничната последица от възстановяването е по-малко ясна, тъй като резултатите не са добре обосновани; по-специално сред населението на средна възраст. Независимо от това, разпознаването на разкъсването и задълбоченото разбиране на последиците и съществуващата съвместна патология могат да помогнат на лекуващия лекар да предоставя подходящи препоръки на пациентите.
В този преглед ние илюстрираме клиничното представяне, резултатите от изображенията и обсъждаме вземането на хирургични решения чрез преглед, базиран на казус, за да помогнем за разширяване на общата база знания и да улесним вземането на решения за лечение на клиницистите, изправени пред този предизвикателен проблем.
Заден план
Въпреки че медиалните разкъсвания на менискален корен могат да се появят в условията на травма или във връзка с остро нараняване на сухожилията, те са много по-често резултат от хроничен процес, който се проявява при пациенти на средна възраст с дегенеративно коляно. Страничните разкъсвания на корена, от друга страна, са по-често свързани с остра травма на коляното и сухожилни наранявания. Последните проучвания също показват, че разкъсванията на задния корен на медиалния менискус са по-чести при пациенти със следните рискови фактори: повишена възраст, женски пол, заседнал начин на живот, затлъстяване и цялостно варусно механично подравняване на коляното. 9, 11 MMRT често могат да бъдат пропуснати при тези пациенти, тъй като обикновено няма анамнеза за травма и често присъства с подостра анамнеза за болка.
Етиология
Връзката на хроничния MMRT в артритното коляно не е добре разбрана, тъй като остава неясно дали разкъсването и екструзията на корен на менискус е причина или ефект. Лерер съобщава, че 20% от пациентите с екструзия на медиалния менискус нямат или имат минимални данни за дегенеративно заболяване на ставите, като по този начин стига до заключението, че може би коренните сълзи предшестват артрита. 12 И все пак, други са открили значителна корелация на напреднал артрит с MMRT, предполагайки, че екструзията и разкъсването може да са ефект на стесняване на ставното пространство, а не на причина. В цялостно проучване за артропластика на коляното, Choi и сътр. Установяват, че 78% от пациентите имат разкъсвания, включващи корена или задния рог по време на операция за смяна на коляното. 13 Независимо от причината или следствието на MMRT, изглежда, че има връзка с медиалния артрит на коляното, за което е важно да се оцени връзката.
Анатомия: Медиален менискус
Медиалният менискус е с полукръгла форма, с малко по-широка област отзад. Вмъкването на предния рог е донякъде променливо и има прикрепване към предния рог на страничния менискус чрез интерменнискалния лигамент и е наблюдавано при 50% от трупните колене в поне едно проучване. 14 Докато предният рог има само долни прикрепвания към пищяла, тялото на менискуса има директни превъзхождащи и долни периферни прикрепвания към капсулата, която се слива с дълбоката медиална колатерална връзка. Задният рог на менискуса губи своите превъзходни капсулни приставки, но се вмъква върху задния пищял през задния корен. Според скорошни анатомични проучвания, коренът може да бъде възпроизвеждан на 9,6 mm отзад и на 0,7 mm странично от медиалната тибиална еминенция. Като алтернатива може да се намери 3,5 мм странично от медиалното плато на тибиалната пластина, точката на инфлексия на ставния хрущял, 15, 16, която може да служи като надеждно артроскопско място за фиксиране.
Биомеханика/Патология
Менискусите са фибро-хрущялни клиновидни дискове, които действат като амортисьори, като разпределят силата чрез периферни напрежения на обръча. Менискусите обикновено носят някъде между 40-70% от механичната сила, която се предава през колянната става. 17 - 19 Менискусът служи и като важен вторичен стабилизатор на коляното, който помага да се поддържа нормална кинематика на коляното и да се предотврати дегенерацията на хрущяла.
Образност
Рентгенографиите с тежести са стандарт при болезнена обработка на коляното и трябва да включват предно-задна (AP), странична (LAT), стояща AP с 45 ° колянна флексия (изглед на Розенберг) и търговски изгледи. Дълги филми за подравняване на краката също трябва да се имат предвид, за да се постигне по-добро разбиране на механичната ос, ако се подозира неравномерност.
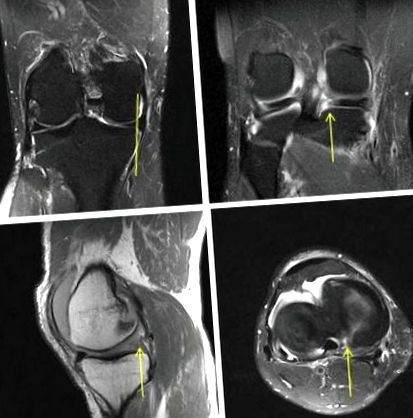
Когато рентгенографиите изключват умерен до тежък артрит на медиалния компартмент, ядрено-магнитен резонанс (ЯМР) трябва да се има предвид, тъй като клиничната диагноза на разкъсване на корена може да бъде предизвикателна. Екструдирането на менискуса, както се вижда на коронарен образ, често, но не винаги е свързано с разкъсване на корена на менискус. Ако периферният ръб на менискуса е по-голям от 3 mm извън външния ръб на тибиалната повърхност, той се казва, че е екструдиран и трябва да насочи клинициста към евентуално увреждане на корена (Фигура 1). В скорошно, многоцентрово проучване за остеоартрит, Crema et al, установи, че MMRT е силно свързано с екструзия на менискус. В това проучване те определят наличието на екструзия на менискус, увеличени шансове за разкъсване на корена с коефициент 10,2. 24
Coronal T2 претеглено изображение, показващо екструзия на медиалния менискус отвъд размерите на медиалното плато на тибията (горе вляво), докато горното дясно изображение потвърждава аувулсията на корена на медиалния менискус. Патогномоничен „знак на призрак“ или сегментен дефект на задния корен на Т1 претеглено сагитално ЯМР изображение (долу вляво) и радиално разкъсване на задния корен, както се вижда на аксиално Т2 претеглено изображение (долу вдясно).
Задният рог на медиалния менискус обикновено може да се визуализира при ЯМР. Претеглени изображения на Coronal T2, за които някои твърдят, че имат най-висока точност за диагностициране на сълза. 25 Т1 сагитални изображения могат да се използват за търсене на „знак призрак“, който представлява или повишен сигнал, или отсъствие на типично тъмния сигнал, открит в задния корен на менискуса. 18, 19, 26 Аксиалните изображения също имат стойност и могат да бъдат използвани за визуализиране на разкъсване (Фигура 1). Choi et al съобщават за много висока диагностична точност на ЯМР за откриване на MMRT. Положителните прогнозни стойности, отрицателните прогнозни стойности, чувствителността и специфичността на аксиалните, коронарните и сагиталните стойности са> 90%. 27
Трябва да се извърши и диференциация на истинско разкъсване на корен от парацентрално радиално разкъсване. Докато кръвоснабдяването на корена е изобилно, кръвоснабдяването на парацентралния менискус е по-ограничено и може да не е толкова подходящо за възстановяване. 28, 29 (Фигура 2) представлява сравнение на истинска коренна аувулсия и парацентрална сълза на корена. Въпреки че парацентралното разкъсване на корена може да представлява различен модел на разкъсване, Laprade et al показват значително повишено средно контактно налягане след радиално разкъсване на 3, 6 и 9 mm от корена, което ги прави по същество биомеханично еквивалентни на разкъсванията на корените. 10
Обърнете внимание на истинска аувулсия на корена (вляво), докато изображението отдясно показва пълна радиална аувулсия на задния рог, с остатъчен корен, който все още е прикрепен.
Свързани находки от ЯМР често се срещат при MMRT. Едно проучване показва, че 97% от ЯМР, получени с MMRT, също имат някои доказателства за дегенеративно заболяване на ставите. Както се очакваше, често се наблюдават лезии на бедрените кондили на бедрената кост. 30 Наблюдават се също така повишен оток на бедрената кост, свързан със стрес и субхондрален колапс и изглежда има връзка с MMRT. 31 Освен това са съобщени добре дефинирани костни костилки в менискусовото вещество във връзка с MMRT. В ретроспективно образно изследване на менискални костилки, Mohankumar et al съобщават, че 66% са открити в задния корен, а когато в менискуса има костилка, в 74% от случаите се визуализира разкъсване на корена. Не е ясно обаче дали костилките са посттравматични, вродени или свързани с мукоидна дегенерация. 32
В обобщение, асоциираната патология е често срещана при тази обстановка на MMRT, поради което цялостното здраве на хрущяла трябва да бъде критично оценено и взето предвид от клинициста при обмисляне на възможностите за лечение.
СЛУЧАИ
Случай 1: Неоперативно управление
55-годишен фермер е представил хронична, задномедиална болка в болката в лявото коляно без ясна история на нараняване. Неговият изпит се отличава с лека чувствителност на задномедиалната ставна линия. Изпитът за връзки беше нормален. Рентгенографиите демонстрират леко стеснение на средната линия на ставите, което е по-лошо при възгледите на Розенберг. ЯМР на лявото му коляно демонстрира разкъсване на корена на менискус със значителна екструзия и загуба на медиална бедрена хрущялна тъкан с пълна дебелина. Като се има предвид степента на артроза, той е съветван относно възможностите за лечение и е избран за неоперативно лечение. В крайна сметка той претърпя серия от стероидни инжекции и успя да се върне към дейности и работа без ограничения. Интересното е, че той се е представил 7 години по-късно след остро нараняване на контралатералното дясно коляно и е установено, че има остро, екструдирано разкъсване на корена на менисуса. Придобит е скрининг на рентгеновата снимка на лявото му коляно и както се вижда на серийната рентгенография, артритът му напредва значително с течение на времето. Въпреки това лявото му коляно остава безсимптомно (Фигура 3).
Рентгенова снимка на Розенберг (вляво), показваща леко стесняване на ставната линия. Т2-претеглена коронална ЯМР (средна) показва екструзия на менискус с медиален дефект на кондилома на бедрената кост и по този начин се лекува неоперативно. Пациентът е наблюдаван 7 години по-късно за увеличаване на контралатералната болка в коляното и е подложен на скрининг рентгенови лъчи, показващи прогресия на медиалния артрит (вдясно). Трябва да се отбележи, че той остава асимптоматичен въпреки рентгенологичното прогресиране на артрита.
Неоперативното лечение на MMRT трябва да се има предвид в условията на напреднал артрит, онези, които не могат или не желаят да се съобразят с постоперативна рехабилитация или тези, които са лоши хирургични кандидати. Нехирургичните мерки, които трябва да се обмислят, включват нестероидни противовъзпалителни лекарства (НСПВС), инжектиране на кортикостероиди, модификации на активността, укрепване на медиалното разтоварване, физическа терапия (PT) и управление на загуба на тегло.
Доказано е, че неоперативното лечение с НСПВС и контролиран ПТ е ефективно за контролиране на симптомите в поне две ретроспективни проучвания на ниво IV. Kim, et al лекува 30 пациенти с MMRT (средна възраст 59 години) с PT и НСПВС в продължение на 8- 12 седмици и показва подобрени симптоми до 12 месеца. 33 Авторите съобщават за лек спад в клиничните резултати след това. Neogi и сътр. Съобщават за своя опит с НСПВС и PT лечение на MMRT при 33 пациенти със средна възраст 55,8 години. Авторите отбелязват клинични подобрения в продължение на 6 месеца, но постепенно клинично спадане и прогресиране на артрита чрез рентгенови лъчи се наблюдава на 35 месеца. Независимо от това, последното проследяване все още е значително подобрено от състоянието преди лечението. 34 Неотдавнашно проучване на Krych и сътр. Показва, че неоперативното лечение на MMRT има много висок процент на неуспех, като 31% от пациентите са подложени на артропластика до 30 месеца след това и общ процент на неуспех от 87% 36 .
В обобщение трябва да започне нехирургично лечение при пациенти с умерен до тежък артрит или такива, които не са кандидати за хирургическа намеса, но тъй като прогресията на артрита е често срещана, трябва да се предприемат консултации относно прогресията на артрита.
Случай 2: частична менисектомия
АР, Розенберг и странични рентгенографии (отгоре), показващи леко стесняване на медиалната ставна линия. ЯМР демонстрира разкъсване и екструзия на корена с дифузно изтъняване на хрущяла медиално.
- Дали е Queen and Slim въз основа на истинска история, която го е вдъхновила
- Лъв, Дева, Водолей, Овен Диетичният план, който трябва да спазвате въз основа на вашия зодиакален знак PINKVILLA
- Преглед на Лесли Сансон (АКТУАЛИЗИРАНЕ 2020) 14 неща, които трябва да знаете
- HSA предупреждава обществеността да не купува или взема; отслабване; продукти след случай, включващ тежки
- Ползи от корен на бяла ружа, странични ефекти и др