Резюме
Повишеното висцерално затлъстяване е рисков фактор за метаболитни нарушения като дислипидемия, хипертония, инсулинова резистентност и диабет тип 2, докато периферното (подкожно) затлъстяване не е такова. Въпреки че специфичните механизми, които допринасят за тези разлики в мастните депа, са неизвестни, висцералното натрупване на мазнини води до метаболитна дисрегулация поради повишен отток, напр. Мастни киселини и/или адипокини/цитокини, към черния дроб през чернодробната портална вена. Патологичното значение на натрупването на висцерална мазнина също се приписва на характеристиките на мастното депо/специфични за адипоцитите, по-специално разликите в структурните, физиологичните и метаболитните характеристики в сравнение с подкожната мастна тъкан. Мазнините с мазнини, като отстраняване или трансплантация, са използвани за идентифициране на зависими от местоположението или независими фактори, които играят роля в метаболитната дисрегулация. Индуцираните от затлъстяването промени във функцията на мастната тъкан/присъщите характеристики, но не и масата, изглежда са отговорни за предизвиканата от затлъстяването метаболитна дисрегулация, поради което „качеството“ е по-важно от „количеството“. Този преглед обобщава последиците от предизвиканата от затлъстяването метаболитна дисфункция, тъй като се отнася до анатомичното място и присъщите характеристики на адипоцитите.
Въведение
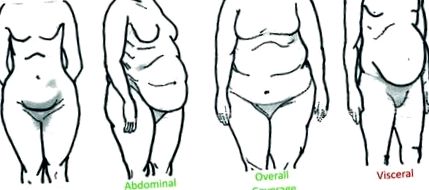
Разпределението на натрупващата се мастна тъкан варира между отделните индивиди, но обикновено може да се класифицира като долна част на тялото, коремна подкожна (под кожата), цялостно покритие или висцерална мастна тъкан (разположена в коремната кухина между органите) (фиг. 1). Неблагоприятните последици за здравето, свързани със затлъстяването, обаче са по-малко свързани с отлагането на мазнини в тялото и по-силно свързани с точното разпределение на мазнините. По-конкретно, натрупването на мазнини в долната част на тялото и подкожно 2 - 4 на корема е свързано с намалени метаболитни смущения, докато разпределението на мазнините в горната част на тялото и повишената висцерална мастна тъкан, 5 - 8 е свързано с метаболитна дисрегулация. Метаболитните нарушения, свързани с горното тяло/висцералното затлъстяване, включват дислипидемия, 9 хипертония, 10, 11 инсулинова резистентност и диабет тип 2. 12, 13 Въпреки че механизмите за тази връзка трябва да бъдат изяснени, отрицателните последици от висцералната мазнина обикновено се дължат на мастната маса, местоположението и/или специфичната физиология на адипоцитите.
Фигура 1. Описание на разпределението на телесните мазнини при хората. Долна част на тялото: съхранение на мазнини около седалището, бедрата и бедрата. Подкожно на корема: съхранение на подкожни мазнини около стомаха и гърдите. Общо покритие: натрупване на мазнини в ръцете, гърдите, бедрата, седалището, кръста и гърдите. Висцерално: интраабдоминално отлагане на мазнини сред органи като червата, стомаха, черния дроб и панкреаса. Разпределената мастна тъкан във висцералната кухина е силно свързана със свързаните със затлъстяването последици за здравето, докато други разпределения на мазнини не са.
Местоположение на мастната тъкан
Приблизително 85% от общата маса на мастната тъкан при слаби или затлъстели хора е подкожна, докато останалите 15% представляват интраабдоминална мастна тъкан, включително висцерални и ретроперитонеални мастни депа. 14 Висцералната мастна тъкан, обхващаща мезентериални и оментални мастни депа (фиг. 1), представлява само
10% от общата телесна мазнина, 14 все още има най-високия асоцииран риск от метаболитна дисрегулация. Предполага се, че висцералното затлъстяване предразполага хората към неблагоприятни последици за здравето въз основа на неговото анатомично място и венозен дренаж към черния дроб; т.е. инсулиночувствителните хепатоцити са директно изложени на метаболитите и секреторните продукти, освободени от висцералните адипоцити в порталната вена. 15 - 17 Тъй като доставката на субстрат е основен фактор както за чернодробната глюконеогенеза, така и за синтеза на липопротеини с много ниска плътност (VLDL), 6 увеличен обем висцерална мазнина и последващо освобождаване на мастни киселини, глицерол и лактат в допълнение към многобройните адипокини и про -възпалителните цитокини директно в порталната вена биха могли да окажат голямо влияние върху тези чернодробни процеси.
Хроничното излагане на черния дроб на повишени свободни мастни киселини насърчава чернодробната глюконеогенеза, 17, 18 намалява ензимите, участващи в окисляването на мастните киселини и увеличава съхранението и синтеза на мазнини в черния дроб 19 - 21 и инсулиновата резистентност. 21 Повишеният поток на мастни киселини към черния дроб също намалява свързването и разграждането на чернодробния инсулин. 22 Това води до системна хиперинсулинемия 23 и допълнително отслабване на инсулиновото потискане на производството на чернодробна глюкоза (т.е. чернодробна инсулинова резистентност). 24 В допълнение, мастните киселини улесняват производството на чернодробна глюкоза, като осигуряват непрекъснат източник на енергия и субстрат. Като цяло, излишното липидно натоварване на черния дроб може да доведе до извънматочно натрупване на липиди и развитие или обостряне на инсулиновата резистентност. 23, 25 Инсулиновата резистентност, свързана с тези процеси, от своя страна усилва метаболитните ефекти на затлъстяването чрез увеличаване на дислипидемията. 26
Въпреки че висцералното затлъстяване е свързано с увеличаване на системната концентрация на мастни киселини след прандиал 27 и пост-абсорбция 28, а концентрацията на мастни киселини в порталната вена изглежда се увеличава пропорционално с натрупването на висцерални мазнини 29 (фиг. 2), някои предполагат, че висцералното затлъстяване не е главният инициатор на метаболитна дисфункция. Алтернативни наблюдения предполагат, че причинената от затлъстяването патофизиология на черния дроб може да се дължи на ограничената способност на подкожната мастна тъкан да съхранява излишната енергия. При затлъстелите хора се изчислява, че подкожното мастно депо доставя по-голямата част от свободните мастни киселини в портала 29 и системното кръвообращение. 29, 30 Всъщност някои изчисляват, че само 5–20% от концентрацията на мастните киселини в порталната вена произхожда от висцералната мастна тъкан. 29 Докато фактори, различни от висцералната мазнина, вероятно участват в свързаните със затлъстяването метаболитни нарушения, тези данни показват, че силната връзка на висцералната мастна тъкан и метаболитната дисфункция включва множество секретирани фактори.
Фигура 2. Разлики между висцералните и подкожните депа на мастната тъкан. Местоположение на дренажа: висцералното депо (вляво) пуска продукти в порталната вена, докато подкожното депо (вдясно) пуска продукти в системното кръвообращение. При затлъстяване изтичането на портална вена към черния дроб съдържа по-високи концентрации на свободни мастни киселини и интерлевкин-6 в сравнение със системното кръвообращение. Мастно депо: Висцералните и подкожните мазнини се характеризират с присъщи разлики. В сравнение с подкожната мастна тъкан висцералната мазнина се характеризира с намален адипонектин и лептин, повишена възпалителна адипо/цитокини, засилена липолиза, намален отговор на инсулин и намалена диференциация и ангиогенеза.
Адипокин/цитокин отток към чернодробната портална вена също се предлага да играе роля в неблагоприятните последици за здравето в резултат на разширяване на висцералната мастна тъкан. Общите адипоцитокини, предложени да допринесат за инсулиновата резистентност на черния дроб, включват адипонектин, лептин, резистин, фактор на туморна некроза (TNF) -α и интерлевкин (IL) -6 (фиг. 2). Адипонектинът е модулатор на множество метаболитни процеси като регулиране на глюкозата и метаболизма на мастните киселини. Той се счита за антидиабетен, атерогенен и възпалителен пептид, който е силно корелиран със системната инсулинова чувствителност. 31 - 33 За разлика от повечето адипокини, секрецията на адипонектин и рецепторната експресия в черния дроб са обратно свързани с увеличаване на масата на мастната тъкан и неалкохолен стеатохепатит. 34, 35
Въпреки това, предизвиканите от затлъстяването промени в адипонектина на порталната вена не изглежда да се различават от артериалния адипонектин като маркер за нарушена чернодробна метаболитна дисрегулация. 36 Въпреки че и лептинът, и резистинът могат да предизвикат инсулинова резистентност, изглежда тези ефекти не се дължат на разлики в порталната вена и системната концентрация. 37, 38
Друго следствие от разширяването на масата на мастната тъкан е увеличеното производство на провъзпалителни молекули, освободени от адипоцити и/или инфилтриращи макрофаги. 39 Затлъстяването се характеризира с повишаване на няколко възпалителни цитокини, включително TNF-α и IL-6, и тези цитокини са свързани с нарушения в действието на инсулина в черния дроб, мускулите и мастната тъкан. 37, 40 Въпреки че системните концентрации на TNF-α в кръвта са повишени при затлъстяване, концентрациите в порталната вена не се различават от тези, измерени в периферната артерия. 38 Някои изследвания показват, че TNF-α в кръвта на хората, за разлика от гризачите, 41 не се секретира при измерими нива. 42, 43 Вместо да предизвиква системни промени, TNF-a модулира локално инсулиновата чувствителност 42 в рамките на адипоцитите и стимулира експресията на други адипо/цитокини като лептин и IL-6 и също така увеличава освобождаването на мастни киселини. 44 Въпреки че порталната и системната концентрация на TNF-α не изглежда да са различни, когато се откриват, индуцирани от TNF-α промени в локалните мастни депо фактори могат да допринесат за увеличаване на порталната вена при други адипо/цитокини. Алтернативно, IL-6 при затлъстели хора е
50% по-високо в порталната вена, отколкото в периферната артерия, 38 по този начин е потенциална механистична връзка между анатомичното място на мастното депо и предизвиканите от затлъстяването неблагоприятни последици за здравето. Като цяло са необходими допълнителни изследвания, за да се изяснят преките ефекти на разширяването на висцералната мастна тъкан върху чернодробната и извънчеренната метаболитна регулация и степента, до която тези ефекти се медиират от молекули, секретирани във порталната вена.
Присъщи характеристики на мастната тъкан
Складовете на мастната тъкан показват различни структурни, физиологични и метаболитни характеристики. По този начин се предлага, че различните биологични свойства на естествените адипоцити допринасят за връзката между висцералната мастна тъкан и метаболитната дисрегулация. Тъй като мастната тъкан е призната за ендокринен орган, който секретира множество протеини, които модифицират метаболизма, голяма част от изследванията са фокусирани върху специфичните за депо разлики в освобождаването на адипо/цитокини. Тъй като производството на повечето адипо/цитокини се увеличава в мастната тъкан на индивиди със затлъстяване, 45 се предполага, че диференциалната протеинова секреция отчита различните метаболитни последици от висцералните и подкожните мазнини. Затлъстяването увеличава много адипо/цитокини, но е доказано, че само някои от тях постоянно се различават между мастните депа (фиг. 2). Например, експресията на гена на лептин и адипонектин 46 - 48 и освобождаване 49, 50 изглежда е по-висока в подкожната мастна тъкан в сравнение с висцералната. Обратно, експресията на цитокини, по-специално IL-6, IL-8, PAI-1, MCP-1 и Visfatin, изглежда е по-голяма във висцералната мастна тъкан в сравнение с подкожната мастна тъкан (за преглед вж. Справка 51).
Други вътрешни и външни разлики между депата на мастната тъкан също могат да модифицират генната експресия и метаболизма в адипоцитите. Някои предложени вътрешни влияния включват среден размер на адипоцитите, капацитет за разширяване на адипоцитите и хетерогенност на клетките. Увеличеният размер на висцералните адипоцити е свързан с дисфункция на мастната тъкан, възпаление, апоптоза на адипоцитите, системна липотоксичност и последващ спад на метаболитните параметри 67 - 69, докато увеличаването на размера на адипоцитите в подкожната мастна тъкан не е такова. Висцералната мастна тъкан също се характеризира с намален капацитет за диференциация 71 и повишена податливост на апоптотични стимули 69 в сравнение с подкожната мастна тъкан. Други фактори, които понастоящем получават внимание, включват вариации в съединителната тъкан, макрофагите, имунните клетки и стромоваскуларните клетки. 72, 73 Външните фактори, които могат да играят роля в метаболитните усложнения, свързани с повишената висцерална мастна маса, включват ангиогенен капацитет и инервация. 74, 75 Като цяло, настоящите изследвания показват, че висцералната мастна тъкан е морфологично и функционално различна от подкожната. Точните механизми, отговорни за неблагоприятните последици за здравето от разширяването на висцералните мазнини, все още остават неясни.
Идентифициране на връзката между висцералните мазнини и вредните метаболитни резултати чрез манипулация на мазнините
Изследвания на липектомия (отстраняване на мазнини)
Селективното намаляване на интраабдоминалната мастна тъкан подобрява метаболитния профил. По-конкретно, интраабдоминалната липектомия обръща инсулинова резистентност и непоносимост към глюкоза при затлъстели, възрастни и млади гризачи. 76 - 81 Макар и противоречиви при хората, 82, 83 отстраняването на мазнини от омала подобрява действието на инсулина, 84, 85, докато премахването на не-висцералната мазнина няма ефект. 86 Противоречиви резултати между проучванията на човешки оментектомии вероятно се появяват, тъй като измерванията на резултатите не са достатъчно последователни или чувствителни, за да се открият метаболитни подобрения. Освен това, ако оментектомията се комбинира със стомашен байпас, ускорената загуба на тегло поради байпас може да прикрие благотворните ефекти от отстраняването на мастната тъкан. Докато няколко проучвания са изследвали индуцираните от липектомия промени в действието на инсулина, толерантността към глюкозата и дори адипокините, механизмите, чрез които възникват тези подобрения, остават неясни. Изследванията обаче показват, че промените в свободните мастни киселини и адипо/цитокините могат да играят видна роля в предизвиканите от премахването на мазнини подобрения в инсулиновата сигнализация и глюкозната хомеостаза. 76 - 81
Предишни изследвания на липектомия при гризачи са донякъде ограничени, тъй като има неяснота дали изрязаната мазнина всъщност е била прикрепена към порталния дренаж към черния дроб. Като пример, епидидималната бяла мастна тъкан (EWAT) е на интраабдоминално място при плъхове и мишки, което позволява бързо и лесно отстраняване, поради което много изследователи смятат, че епидидималната мастна тъкан е висцерално депо. Въпреки това, поради оттичането му в системната циркулация, EWAT не трябва да се счита за висцерално депо. 103 В допълнение, EWAT няма човешки еквивалент, което прави по-подходящо провеждането на изследвания на липектомия, които манипулират действителната висцерална мастна тъкан като мезентериална и оментална WAT (MWAT и OWAT).
Трансплантационни изследвания
Основно проучване, използващо трансплантация на мастна тъкан, за да се определи ролята на физиологията на мастната тъкан в инсулиновата резистентност и диабет тип 2 използва парадоксален подход чрез липоатрофичен реципиент (с ниско съдържание на мазнини). Това проучване демонстрира, че добавянето на нормална подкожна мастна тъкан към липоатрофни мишки обръща хиперфагия, инсулинова резистентност, чернодробна стеатоза и хиполептинемия, 108 което предполага, че липсата на мастна тъкан причинява метаболитни аномалии. Механизмите, водещи до тези подобрения, обаче са неизвестни, но могат да включват засилено усвояване на свободни мастни киселини от адипоцитите и мускулите и повишен циркулиращ лептин.
- Безалкохолно мастно чернодробно заболяване Предшественик на метаболитния синдром - ScienceDirect
- Пренатални фактори, свързани с феталното висцерално затлъстяване - ScienceDirect
- Метаболитни адаптации при бременност Преглед - FullText - Анали за храненето и метаболизма 2017,
- Метаболитна адаптация към диета с ниско съдържание на въглехидрати и протеини („Традиционна“) в Австралия
- Метаболитно - хранителна терапия работи