Клара Гарсия-Каро
1 Изследователска група по нефрология, Изследователски институт Vall d’Hebron (VHIR), Нефрологичен отдел, болница Universitari Vall d’Hebron, Universitat Autònoma de Barcelona, 08035 Барселона, Испания; [email protected] (C.G.-C.); [email protected] (А.В.); ten.norbehv@zargai (I.A.); ten.norbehv@lenipsee (E.E.); ten.norbehv@noresd (DS)
Андер Вергара
1 Изследователска група по нефрология, Изследователски институт Vall d’Hebron (VHIR), Нефрологичен отдел, болница Universitari Vall d’Hebron, Universitat Autònoma de Barcelona, 08035 Барселона, Испания; [email protected] (C.G.-C.); [email protected] (А.В.); ten.norbehv@zargai (I.A.); ten.norbehv@lenipsee (E.E.); ten.norbehv@noresd (DS)
Ирен Аграз
1 Изследователска група по нефрология, Изследователски институт Vall d’Hebron (VHIR), Нефрологичен отдел, болница Universitari Vall d’Hebron, Universitat Autònoma de Barcelona, 08035 Барселона, Испания; [email protected] (C.G.-C.); [email protected] (А.В.); ten.norbehv@zargai (I.A.); ten.norbehv@lenipsee (E.E.); ten.norbehv@noresd (DS)
2 Red de Investigación Renal (REDINREN), Институт Карлос IIIFEDER, 28029 Мадрид, Испания
Конксита Джейкъбс-Кача
1 Изследователска група по нефрология, Изследователски институт Vall d’Hebron (VHIR), Нефрологичен отдел, болница Universitari Vall d’Hebron, Universitat Autònoma de Barcelona, 08035 Барселона, Испания; [email protected] (C.G.-C.); [email protected] (А.В.); ten.norbehv@zargai (I.A.); ten.norbehv@lenipsee (E.E.); ten.norbehv@noresd (DS)
2 Red de Investigación Renal (REDINREN), Институт Карлос IIIFEDER, 28029 Мадрид, Испания
Евгения Еспинел
1 Изследователска група по нефрология, Изследователски институт Vall d’Hebron (VHIR), Нефрологичен отдел, болница Universitari Vall d’Hebron, Universitat Autònoma de Barcelona, 08035 Барселона, Испания; [email protected] (C.G.-C.); [email protected] (А.В.); ten.norbehv@zargai (I.A.); ten.norbehv@lenipsee (E.E.); ten.norbehv@noresd (DS)
2 Red de Investigación Renal (REDINREN), Институт Карлос IIIFEDER, 28029 Мадрид, Испания
Даниел Серон
1 Изследователска група по нефрология, Изследователски институт Vall d’Hebron (VHIR), Нефрологичен отдел, болница Universitari Vall d’Hebron, Universitat Autònoma de Barcelona, 08035 Барселона, Испания; [email protected] (C.G.-C.); [email protected] (А.В.); ten.norbehv@zargai (I.A.); ten.norbehv@lenipsee (E.E.); ten.norbehv@noresd (DS)
2 Red de Investigación Renal (REDINREN), Институт Карлос IIIFEDER, 28029 Мадрид, Испания
Мария Хосе Солер
1 Изследователска група по нефрология, Изследователски институт Vall d’Hebron (VHIR), Нефрологичен отдел, болница Universitari Vall d’Hebron, Universitat Autònoma de Barcelona, 08035 Барселона, Испания; [email protected] (C.G.-C.); [email protected] (А.В.); ten.norbehv@zargai (I.A.); ten.norbehv@lenipsee (E.E.); ten.norbehv@noresd (DS)
2 Red de Investigación Renal (REDINREN), Институт Карлос IIIFEDER, 28029 Мадрид, Испания
Резюме
1. Въведение
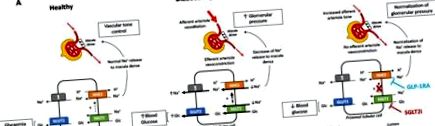
Диабетното бъбречно заболяване (DKD) е първата причина за хронично бъбречно заболяване, водещо до преждевременна смърт и краен стадий на бъбречно заболяване (ESRD) в развитите и развиващите се страни. В отговор са тествани множество потенциални терапевтични агенти, фокусирани върху лечението на хипергликемия и хипертония, насочени главно към блокадата на ренин-ангиотензиновата система [1,2,3,4]. Тези терапии обаче само частично забавят прогресирането на DKD към ESRD, така че има спешна нужда от допълнителни ефективни лечения. В този контекст наскоро инхибиторите на ко-транспортер 2 на натрий-глюкоза (SGLT2) и агонистите на глюкагоноподобния пептид-1 рецептор (GLP-1RA) наскоро се очертаха като нови потенциални стратегии за пациенти с диабет тип 2 и 1 [5,6, 7].
В този преглед описваме новите стратегии за рено-сърдечно-съдова защита при пациенти с диабет тип 2 и техните потенциални механизми. Ние обхващаме най-важните проучвания, фокусирани върху повторната защита, упражнявана от SGLT2 инхибитори, GLP-1RA и DPP-4 инхибитори при пациенти с DKD.
2. Класически фармакологични рено-сърдечно-съдови подходи при диабет
Пациентите с диабет имат по-високо разпространение на сърдечно-съдовата заболеваемост и смъртност в сравнение с общото население [11]. Добре известно е, че диабетът е свързан с ускорена атеросклероза, засягаща коронарните съдове, което увеличава риска от инфаркт на миокарда, сърдечна недостатъчност и може да причини диабетна кардиомиопатия, независимо от коронарна артериална болест, хипертония и клапни усложнения [12]. Според някои автори по време на ранните етапи на диабета се наблюдава повишаване на активността на ренина в плазмата, средното артериално налягане и съдовата резистентност на бъбреците [13], което предполага, че активирането на ренин-ангиотензин-алдостероновата система (RAAS) играе основна роля в развитието на сърдечно-съдови заболявания (ССЗ) [14]. Следователно, инхибиторите на ангиотензин-конвертиращия ензим (ACEi) и блокерите на рецепторите на ангиотензин II (ARB) в продължение на много години са първата линия терапия за вторична профилактика на ССЗ при пациенти с диабет [15].
3. Рено-сърдечно-съдова защита на инхибирането на SGLT2
маса 1
Обобщение на бъбречните резултати в контролирани рандомизирани проучвания с инхибитори на ко-транспортер 2 на натрий-глюкоза (SGLT2) и агонисти на глюкагон-подобен пептид-1 (GLP 1).
| Антидиабетно средство | Емпаглифлозин | Канаглифлозин | Дапаглифлозин | Канаглифлозин | Лираглутид | Семаглутид |
| Медиана на проследяването (години) | 3.1 | 2.4 | 4.2 | 2.6 | 3.84 | 2.1 |
| Брой пациенти (n) (активни спрямо плацебо) | 4687 срещу 2333 | 5795 срещу 4347 | 8582 срещу 8578 | 2202 срещу 2199 | 4668 срещу 4672 | 1648 срещу 1649 |
| % Пациенти с умерено до тежко бъбречно заболяване a | 25,9% | NR | 7% | 59,8% | 23,1% | 28,5% |
| Съотношение на опасност (95% CI) | ||||||
| Композитен бъбречен изход | 0,61 (0,53–0,70) b | 0,60 (0,47–0,77) c | 0,76 (0,67–0,87) d | 0,70 (0,59–0,82) д | 0,78 (0,67–0,92) b | 0,64 (0,46–0,88) б |
| Ново начало на персистираща макроалбуминурия | 0,62 (0,54–0,72) | NR | NR | NR | 0,62 (0,54–0,72) | NR |
| Постоянно удвояване на серумния креатинин | 0,56 (0,39–0,79) f | NR | NR | 0,60 (0,48–0,76) g | 0,89 (0,67–1,19) f | NR |
| Започване на бъбречно-заместителна терапия | 0,45 (0,21–0,97) | NR | NR | 0,74 (0,55–1,00) | 0,87 (0,61–1,24) | NR |
| Смърт поради бъбречно заболяване | NA | NR | NR | NA | 1,59 (0,52–4,87) | NR |
a Оценена скорост на гломерулна филтрация (eGFR) по-малка от 60 mL/min/1,73 m 2. Различни първични съставни резултати: b ново начало на персистираща макроалбуминурия, персистиращо удвояване на серумния креатинин и eGFR по-малко от 45 ml/min/1,73 m 2, необходимост от бъбречна заместителна терапия при липса на обратима причина или смърт поради бъбрек болест; c 40% намаление на eGFR, необходимост от бъбречно-заместителна терапия при липса на обратима причина или смърт поради бъбречно заболяване; d ≥ 40% намаление на eGFR до по-малко от 60 mL/min/1,73 m 2, нов краен стадий на бъбречно заболяване или смърт от бъбречни или сърдечно-съдови причини; краен стадий на бъбречно заболяване, постоянно удвояване на нивото на серумния креатинин или смърт от бъбречни или сърдечно-съдови причини. f постоянно удвояване на серумния креатинин и eGFR по-малко от 45 ml/min/1,73 m 2; g постоянно удвояване на нивото на серумния креатинин. NA: неприложимо, тъй като има докладвани по-малко от 10 събития. NR: не се съобщава.
Програмата Canvas изследва сърдечно-съдовите и бъбречните ефекти на канаглифлозин (100 mg или 300 mg) спрямо плацебо при 10 142 пациенти с диабет тип 2 с предишна анамнеза за сърдечно-съдови заболявания или два или повече сърдечно-съдови рискови фактори и eGFR> 30 ml/min/1,73 m 2. Средният eGFR е 76,5 ± 20,5 ml/min/1,73 m 2; 22,6% представиха микроалбуминурия и 7,6% представиха макроалбуминурия. Приемът на канаглифлозин значително намалява нивата на HbA1c, както и кръвното налягане и телесното тегло. В групата на канаглифлозин смъртните случаи от сърдечно-съдови причини, нефатален миокарден инфаркт и нефатален инсулт са значително намалени с 14% (26,9 срещу 31,5 пациенти, със събитие на 1000 пациент-години) [24]. Що се отнася до бъбречните резултати, канаглифлозин намалява риска от съставния резултат от продължително 40% намаление на eGFR, започване на бъбречна заместителна терапия и смърт от бъбречни причини. Канаглифлозин намалява прогресията на албуминурията (HR 0.73; 95% CI 0.67-0.69), а регресията на албуминурията се наблюдава по-често при пациенти, лекувани с канаглифлозин (HR 1.7; 95% CI 1.51–1.91).
Таблица 2
Нови антидиабетни лекарства, инхибитори на дипептидил пептидаза 4 (DDP4), агонисти на GLP-1 рецепторите и инхибитори на SGLT2, както и показания за лекарства според стадия на хронично бъбречно заболяване.
7. Настояща роля на DPP-4 инхибиторите при пациенти с диабет тип 2 и ХБН
8. Заключения
Диабетното бъбречно заболяване е водещата причина за преждевременна смърт и краен стадий на бъбречно заболяване в развития свят. До 2016 г. единственото лечение, което демонстрира, че може да смекчи DKD, е блокадата на ренин-ангиотензиновата система, или чрез ACEi или ARB. Частичната ефективност на тези средства обаче означава, че все още са необходими нови терапевтични стратегии за забавяне или предотвратяване на прогресията към ESRD. През последните години беше демонстриран профилът на рено-сърдечно-съдова безопасност на инхибиторите SGLT2 и GLP-1RAs [6,9,68,69,70]. Тези нови класове лекарства предлагат рено-сърдечно-съдови защитни ефекти при пациенти с диабет. По този начин кардиологът и нефролозите трябва да обмислят прилагането на инхибитори на SGLT2 или GLP-1RA за реноваскуларна защита при техните пациенти с диабет тип 2. Последните проучвания, публикувани от ендокринолози, нефролози и/или кардиолози, препоръчват използването на инхибитори на SGLT2 или GLP-1RA като лечение от втора линия при пациенти с диабет тип 2, когато не е противопоказано [71,72,73,74].
Благодарности
Авторите са настоящи получатели на безвъзмездни средства за научни изследвания от FONDO DE INVESTIGACIÓN SANITARIA-FEDER, ISCIII, PI17/00257 и REDINREN, RD16/0009/0030. А.В. изпълнява тази работа в основата на дисертацията си в Катедрата по медицина на Университета в Барселона (UAB).
Принос на автора
C.G.-C., I.A., A.V. и M.J.S. написа ръкописа и проектира таблиците. C.J.-C. написа ръкописа и проектира фигурата. M.J.S., D.S. и E.E. прегледаха и редактираха ръкописа.
Финансиране
Авторите са настоящи получатели на стипендии за научни изследвания от FONDO DE INVESTIGACIIGN SANITARIA-FEDER, ISCIII, PI17/00257 и REDINREN, RD16/0009/0030.
- Том Ханкс, Рита Уилсън Диета за диабет тип II и отслабване
- Съображения за тегло във фармакотерапията за диабет тип 2
- Диабет тип 2 Можете ли да го излекувате Пациенти; Семейства
- Диабет тип 1 - симптоми ADA
- Загуба на тегло може; лекува; диабет тип 2 като пациенти, прехвърлили обратна смъртоносна болест