Сара Джей Холбърг
1 Virta Health, 535 Mission Street, Сан Франциско, Калифорния 94105, САЩ; moc.htlaehatriv@einimahs
2 Здраве на Университета в Индиана, Арнет, Лафайет, IN 47904, САЩ; gro.htlaehui@nubzaht
3 Медицинско училище в Индиана, Индианаполис, IN 46202, САЩ
Виктория М Гершуни
4 Катедра по хирургия, Медицински факултет Perelman University of Pennsylvania, Philadelphia, PA 19104, USA; moc.liamg@dminuhsregairotciv
Тамара Л Хазбун
2 Здраве на Университета в Индиана, Арнет, Лафайет, IN 47904, САЩ; gro.htlaehui@nubzaht
3 Медицинско училище в Индиана, Индианаполис, IN 46202, САЩ
Шамини J Athinarayanan
1 Virta Health, 535 Mission Street, Сан Франциско, Калифорния 94105, САЩ; moc.htlaehatriv@einimahs
Резюме
1. Въведение
Според статистиката на Международната федерация по диабет (IDF) за 2017 г. в света има приблизително 425 милиона души с диабет [1]. В Съединените щати около 30,3 милиона възрастни живеят с диабет и разпространението му бързо нараства, като всяка година се диагностицират поне 1,5 милиона нови случая на диабет [2]. Диабетът е основна епидемия в общественото здраве, въпреки скорошния напредък както във фармацевтичните, така и в технологичните възможности за лечение.
Диабетът тип 2 (T2D) отдавна е идентифициран като нелечимо хронично заболяване. Най-добрият резултат, който се очаква е подобряване на симптомите на диабета или забавяне на неизбежната му прогресия. Приблизително 50% от пациентите с Т2D ще се нуждаят от инсулинова терапия в рамките на десет години от поставянето на диагнозата [3] Въпреки че в миналото диабетът е бил наричан хроничен и необратим, парадигмата се променя [4,5].
Неотдавнашният глобален доклад за Световната здравна организация (СЗО) за диабета от 2016 г. добави раздел за обръщане на диабета и призна, че това може да бъде постигнато чрез загуба на тегло и ограничаване на калориите [4]. „Обръщането на диабета“ е термин, който е попаднал както в научни статии, така и в непрофесионалната преса; „Ремисия“ също е използвана. Въпреки че точните критерии все още се обсъждат, повечето се съгласяват, че хемоглобин A1c (HbA1c) под диабетния праг от 6,5% за продължителен период от време, без използването на лекарства за гликемичен контрол, би отговарял на изискванията [6]. Изключването на метформин от списъка на лекарствата за гликемичен контрол, тъй като има индикации извън диабета, също може да бъде съображение [7,8]. По същия начин термини като „частичен“ (HbA1c 40, или> 35 kg/m 2 със съпътстващи заболявания, свързани със затлъстяването) [12]. Интерес представлява постоянната констатация, че гликемичните подобрения настъпват бързо, често в рамките на часове до дни и предшестват загубата на тегло, което вероятно представлява ентероендокринните отговори на променен поток на чревното съдържание (т.е. сигнализиране на жлъчните киселини и промени в микробиотата и техния метаболом) [ 13,14,15,16,17,18,19].
Най-често извършваните бариатрични операции в Съединените щати включват лапароскопски и роботизиран Roux-en-Y стомашен байпас (RYGB) или ръкавна гастректомия (SG). Докато хирургичното лечение се основава на принципите на ограничение и чревна малабсорбция, доказателствата сочат, че има по-сложни механизми. Постоянно е показано, че бариатричната хирургия драстично и бързо подобрява глюкозата в кръвта [20], като същевременно позволява намаляване на оралните хипогликемични лекарства и употребата на инсулин, ефективно обръщайки диабета при до 80% от пациентите [21] в краткосрочен план. В допълнение към ранното следоперативно подобряване на кръвната глюкоза и инсулиновата чувствителност, бариатричната хирургия също е показала, че води до промени в освобождаването на стомашно-чревния хормон, включително грелин, лептин, холецистокинин (CCK), пептид-тирозин-тирозин (PYY) и глюкагон подобен на пептид 1 (GLP-1), който може да повлияе на поведението на хранене през оста на червата и мозъка в допълнение към модулирането на евгликемия [22]. Освен това, микробните промени в човешките черва са свързани със затлъстяването, а хирургическите промени в стомашно-чревната анатомия са свързани с драматични промени в популациите на чревната микробиота с превръщане от „обезогенна“ в чиста бактериална популация [13,14,16,19, 23,24].
Дългосрочните резултати от бариатричната хирургия зависят от множество фактори, включително вида на извършената операция, съпътстващите заболявания на пациента, готовността на пациента за промяна на диетата през целия живот и текущото наблюдение. Докато бариатричната хирургия е доказана като цяло безопасна и ефективна, важно е да се признае, че не е без рискове. Всеки пациент трябва да прецени рисковете и ползите, свързани с нелекуваното болестно затлъстяване, спрямо тези, свързани с операция или ефективно управление на диетата, и да избере съответно. Хирургията от всякакъв тип може да бъде свързана с усложнения, водещи до заболеваемост или смъртност; е посочено, че нивата на усложнения са съответно 13% и 21% за SG и RYGB. Степента на следоперативна смъртност е 0,28–0,34% за SG и 0,35–0,79% за RYGB; за сравнение, елективната лапароскопска холецистектомия е свързана с обща честота на усложнения от 9,29% и с 30-дневна смъртност от 0,15–0,6%, в зависимост от серията [25,26]. Значителните усложнения включват изтичане на анастомоз или кръвоизлив, следоперативна реадмисия, необходимост от повторна операция, следоперативна хипогликемия, синдром на дъмпинга, влошаване на киселинния рефлукс, маргинална улцерация и недостиг на микроелементи [25,26,27,28,29].
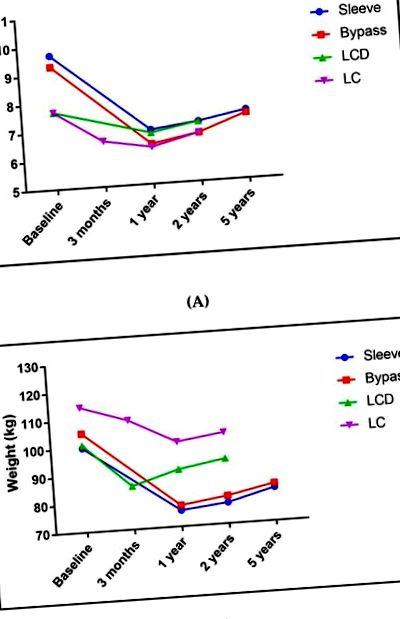
(A) Средни промени на хемоглобина А1с (HbA1c) от изходното ниво до последната публикувана дата за всяко извлечено проучване, което представлява трите метода на обръщане; (Б.) означава средни промени в теглото от изходното ниво до последната публикувана дата за всяко извлечено проучване, което представлява трите метода на обръщане. Забележка: Избрахме тези три проучвания, за да представим трите метода на обръщане въз основа на датата на публикуване и значението за обръщане на диабета. Имайте предвид, че базовите характеристики се различават. Хирургично изпитване, изследвано чрез ръчна гастректомия и стомашен байпас на Roux-en-Y поотделно и са представени като ръкав и байпас в графиката. Хирургия: ПЕЧАТЕН [34,35]. Нискокалорични диети (LCD): DIRECT [65,66]; въглехидратно ограничение (LC): IUH [99,107].
Наложително е да се има предвид, че едно от изискванията за квалификация за бариатрична хирургия е демонстриране на поне шест месеца неуспешни опити за отслабване, като се използват традиционните съвети за диети и упражнения съгласно препоръките от 2016 г. [12]. Няма обаче изисквания за това каква стратегия за отслабване се използва, което може да представлява момент от време, в който да се използва диетична намеса, включително нискокалорична, кетогенна или въглехидратно ограничена диета. Най-малко две скорошни клинични проучвания са показали безопасност и ефикасност при предоперативни много нисковъглехидратни кетогенни диети преди бариатрична хирургия за увеличаване на загубата на тегло и намаляване на обема на черния дроб [40,41].
Освен това, въпреки технически адекватната операция, тревожен брой пациенти все още могат да получат възстановяване на теглото и/или рецидив на съпътстващи заболявания, свързани със затлъстяването. При тези пациенти ефективните стратегии за диетична намеса са още по-важни. Приблизително 10–15% от пациентите не успяват да загубят адекватно тегло (неуспех, определен като 15% от първоначалната загуба на тегло) се случва в рамките на две до пет години след операцията [43]. Тези пациенти често се нуждаят от по-нататъшно медицинско управление с лекарства за отслабване, по-нататъшна диетична и поведенческа интервенция и за някои от повторна операция. Повторната операция може да бъде или за ревизия за по-нататъшна загуба на тегло (стесняване на стомашния ръкав, превръщане на VSG в RYGB и увеличаване на дължината на крайния крайник) или обръщане на RYGB поради здравословни проблеми, най-често свързани с недохранване. Малка кохорта пациенти (4%) може да изпита тежка загуба на тегло със значително недохранване, водещо до хоспитализация при над 50%, смъртност от 18% и нужда от обръщане на RYGB анатомията. Въпреки че честотата на обръщане на RYGB е неизвестна, въз основа на систематичен преглед, включващ 100 пациенти в периода 1985–2015 г., степента на обръщане е успоредна на нарастващия процент на бариатрична хирургия [44].
В краткосрочен план се съобщава, че честотата на обръщане на T2D при операция достига до 80%, като допълнителни 15% демонстрират частично подобрение на T2D, въпреки че все още се нуждаят от лекарства [17]. В рамките на една седмица след RYGB пациентите изпитват подобрен чернодробен клирънс на гладно, намалено производство на базална de novo глюкоза и повишена чернодробна инсулинова чувствителност; до три месеца и една година след операцията пациентите са подобрили чувствителността на бета-клетките към глюкозата, повишили секрецията на GLP-1 от червата и подобрили чувствителността към инсулин в мускулните и мастните клетки [45]. С течение на времето степента на ремисия на T2D остава висока, но намалява; Purnell и колеги съобщават за тригодишни нива на ремисия от 68,7% след RYGB [29]. Въпреки това, Pories публикува резултати от 14-годишно проспективно проучване със средно проследяване от 7,6 години и установява, че 10-годишните нива на ремисия остават около 83% [46]. В 10-годишно последващо проучване на участници от изследването на шведските затлъстели лица (SOS), което проследява проспективно пациенти, претърпели бариатрична хирургия, авторите съобщават за 72% (n = 342) и 36% (n = 118) степен на възстановяване от T2D за RYGB съответно на две години и 10 години [47].
Дългосрочното метаболитно въздействие и намаляването на риска от операцията остават високи при значителен брой пациенти и този път за обръщане очевидно има най-надеждните данни в подкрепа на употребата му. Както се вижда от драматичните подобрения в метаболитното състояние, които предшестват загуба на тегло, бариатричната хирургия е много повече от просто ограничителна и/или малабсорбираща процедура. Големите промени в сигнализирането на жлъчните киселини в лумена на тънките черва, чувствителността на хранителните вещества в червата и промените в общността на микробиотите изглежда оказват значително влияние върху цялостното здраве на гостоприемника. По-нататъшни изследвания продължават, като се използват както основни, така и транслационни научни модели, за да се идентифицира ролята на тези различни хормони и метаболити; може би ще има начин един ден да се възползват от полезните ефекти на бариатричната хирургия, без да е необходимо анатомично пренареждане.
3.2. Нискокалорични диети (LCD)
Въпреки че тези предишни проучвания не са оценявали ремисия на диабет или скорост на обръщане per se, те демонстрират ефективността на ограничаването на калориите за постигане на загуба на тегло и подобрен гликемичен контрол, които са основните цели на обръщането. През 2003 г. проучването Look AHEAD рандомизира 5145 пациенти с наднормено тегло или затлъстяване с T2D на интервенционна група, която получи или интензивна интервенция в начина на живот (ILI), включително ограничаване на калориите и повишена физическа активност, или на контролна група, включваща подкрепа и образование за диабет (DSE) [57]. Post hoc анализът на това проучване разкри, че на една година 11,5% от участниците в групата на ILI са постигнали ремисия (частична или пълна); въпреки това процентите на ремисии впоследствие намаляват с течение на времето (9,2% през втората година и 7,3% през четвъртата година). Независимо от това, степента на ремисия, постигната чрез ILI, е била три до шест пъти по-висока от тази, постигната в групата DSE. По-ниската изходна линия HbA1c, по-голямото ниво на загуба на тегло, по-кратката продължителност на диагнозата T2D и липсата на употреба на инсулин на изходно ниво прогнозират по-висока степен на ремисия при участниците в ILI [58].
След проучването Look AHEAD други изследвания са оценили LCD за ремисия на диабета [59,60,61]. Повечето от тези проучвания оценяват ремисия за кратък период от време в малка извадка. Bhatt et al. съобщава, че шест от 12-те индивида са постигнали частична ремисия в края на тримесечната интервенция [61]. Ades et al. изучава програма за интензивен начин на живот, включваща ограничаване на калориите и упражнения, и съобщава, че осем от 10-те индивида с наскоро диагностициран T2D са постигнали частична ремисия на шест месеца, включително една с пълна ремисия [60]. Изследването приключи на шест месеца, поради което дългосрочната устойчивост не беше оценена. Друго проучване, оценяващо ретроспективно едногодишната ремисия на диабета сред онези, които са преминали 12 седмици от интензивната програма за отслабване „Защо да чакате“, е имало много по-нисък процент на ремисия от 4,5%, като 2,3% от тях са постигнали частична ремисия, докато други 2,3% са имали пълна ремисия ремисия [59]. Това проучване предполага, че дългосрочното поддържане на ремисия е предизвикателство. Освен това, по-вероятно е да се съобщава за ремисия на диабета при тези, които са имали по-кратка продължителност на диабета, по-ниска изходна HbA1c и са приемали по-малко хипогликемични лекарства [59,61].
Интересно е да се отбележи, че повечето проучвания използват прием ad libitum в рамото с въглехидрати. Въпреки това, в проучвания, които проследяват енергийния прием, е настъпило спонтанно ограничаване на калориите [113,114]. В много опити, при които е предписан енергиен прием или загубата на тегло е еднаква, се забелязва предимство в гликемичния контрол, теглото или и двете в нисковъглехидратното рамо [86,91,107]. По-доброто разбиране на ролята, която калорийният прием, независимо дали е предписан или спонтанен, играе за цялостния успех е важно. В случаите на спонтанно намаляване на енергийния прием, изясняването на специфичния механизъм зад това намаляване би помогнало за цялостната персонализация на този подход.
Въпреки че използването на диети с много ниско съдържание на въглехидрати за обръщане на диабета показва обещаващи резултати, липсата на дългосрочни последващи проучвания остава ограничение. Проследяването е ограничено до две години и поради това са необходими по-дългосрочни проучвания, за да се определи устойчивостта на метаболитните подобрения. Определянето на подходящия метод за подпомагане може да бъде ключ към общия успех при обръщане на болестта.
4. Обобщение
Има подобни идентифицирани отрицателни предиктори на ремисия и за трите подхода. Тези фактори включват по-голяма продължителност на диабета и повишена тежест, по-нисък ИТМ, напреднала възраст, лош гликемичен контрол и ниски нива на С-пептид (което показва намалено производство на ендогенно инсулин) [117]. По-нататъшното проучване на хетерогенността на тези фактори ще помогне за персонализиране на подхода, определяне на реалистични цели за всеки пациент и трябва да се има предвид по време на дискусиите за лечение. Текущите изследвания за разработване на алгоритми ще бъдат полезни в това отношение.
5. Заключения
Като цяло като общество вече не можем да си позволим или толерираме непрекъснато нарастващите нива на диабет. Въпреки многото бариери в здравната система като цяло, доставчиците ежедневно носят отговорност за живота на пациентите, попаднали в тази безпрецедентна епидемия. Настоящият стандарт на грижи може да е подходящ за някои, но други със сигурност биха избрали обрат, ако разберат, че има избор. Изборът може да бъде предложен само ако доставчиците не само са наясно, че е възможно обръщане, но имат образованието, необходимо за преглед на тези възможности в дискусия, ориентирана към пациента.
Благодарности
Благодарим на Джеймс Маккартър и Стивън Фини за техните редакции, които значително подобриха ръкописа.
- Ретинопатия на диабет тип 1 в арабските страни Систематичен преглед и мета-анализ - FullText -
- Обръщане на диабет тип 2 с бариатрична хирургия, много нискокалорични диети и въглехидрати
- Доказателства за НИПЧ - Диабет тип 2 може да се обърне с нискокалорична диета - Информативна и
- Мощни диуретици Общ знаменател при забележителна хипертония и захарен диабет тип 2
- Средиземноморска диета за диабет тип 2 - отвъд тип 2