Д-р Пандол е професор по медицина, Медицински факултет на Университета в Калифорния и медицински персонал, Катедра по медицина, VA Greater Los Angeles Health Care System и University of California, Los Angeles.
Панкреасът е важна жлеза, разположена близо до стомаха и тънките черва, която произвежда разнообразие от ключови химикали („ензими“), които помагат за регулирането на различни телесни процеси. Панкреасът секретира ензими в тънките черва, които ни помагат да смиламе храната, а също така произвежда и след това освобождава хормоните инсулин и глюкагон в кръвта, за да контролира нивото на захарта (глюкозата). Понякога ензимите стават активни, докато са все още в панкреаса. Когато това се случи, те увреждат самия панкреас.
При здрав човек храносмилателните ензими, произведени от панкреаса, се активират, когато достигнат тънките черва. Понякога обаче ензимите стават активни, докато са все още в панкреаса. Когато това се случи, те увреждат самия панкреас („панкреатит“) и причиняват редица други проблеми.
Има два вида панкреатит: остър и хроничен. Остър панкреатит се случва при внезапни, кратки пристъпи, докато хроничният панкреатит продължава по-дълго и причинява бавно, но стабилно разрушаване на панкреаса. И двете могат да причинят други сериозни проблеми като кървене, увреждане на сърцето и други органи и инфекция.
Двата основни ефекта на острия панкреатит са остро възпаление и увреждане на тъканите вътре в жлезата. В най-тежките му форми може да има широко разпространен възпалителен отговор, включващ органи както близо до, така и отдалечено от панкреаса; и действителна смърт на някои панкреатични тъкани, състояние, наречено некроза.
Най-честият първи симптом е коремна болка, често придружена от повръщане, повишена температура, тахикардия (сърдечен ритъм), висок брой на белите кръвни клетки и повишени нива на панкреатични ензими в кръвта и урината. В тежки случаи остър панкреатит засяга други органи (напр. Бели дробове, бъбреци, черен дроб, сърдечно-съдовата и централната нервна система).
Острият панкреатит може допълнително да се подраздели на лек и тежък: при лека форма заболяването причинява малка органна дисфункция и тялото се възстановява повече или по-малко само; при тежка форма заболяването причинява полиорганна недостатъчност, тъканна смърт, абсцеси и псевдокисти. Псевдокистите са разгледани по-долу.
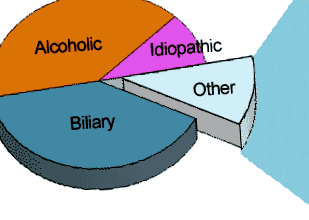
Проучванията показват, че приблизително 70% от случаите на остър панкреатит са свързани с камъни в жлъчката или злоупотреба с алкохол. Други причини представляват още 20%, а около 10% от случаите нямат известна причина. Не е известно защо и как някои случаи на остър панкреатит водят до хронична форма на заболяването.
Съществува и несигурност относно това колко често се среща остър панкреатит. Оценките варират от 5 души на 100 000 до 73 на 100 000. Причината за това е, че панкреатитът е лесен за пропускане или погрешна диагностика. Също така много хора не търсят медицинска помощ, тъй като техните симптоми са леки или поради ограничен достъп до медицинска помощ.
Злоупотребата с алкохол е по-често свързана с мъжки случаи, отколкото с женски, докато жлъчнокаменната болест е по-често свързана с женски случаи. Поради тази причина общият брой на случаите на остър панкреатит и разпространението на болестта по пол в различни райони на света имат много общо с местните алкохолни обичаи и разпространението на камъни в жлъчката.
Както беше посочено по-горе, повечето хора с остър панкреатит или злоупотребяват с алкохол, или страдат от камъни в жлъчката. Не знаем обаче дали тези фактори действително причиняват остър панкреатит директно. Значителен напредък обаче е постигнат в разбирането на това как функционира болестта, след като е започнала. Изследователите се приближават към определянето на цели за терапия на клетъчно ниво и, надяваме се, това скоро ще доведе до разработването на по-ефективни лекарства за лечение на остър панкреатит.
Човек с остър панкреатит най-често търси лечение на силна коремна болка, понякога ирадиираща към гърба. Болката често е придружена от гадене и повръщане. Други симптоми могат да включват ускорен сърдечен ритъм, ниско кръвно налягане и дехидратация. Рядко хората с остър панкреатит ще имат синини около пъпа (знак на Кълън) или от външната страна на горната част на бедрото (знак на Грей Търнър), което предполага наличието на така наречения хеморагичен (кървящ) панкреатит.
Когато има симптоми и признаци на остър панкреатит, за установяване на диагнозата са необходими тестове като мерки за серумни ензими и образни изследвания на панкреаса (т.е. ултразвук, CT). Таблица 1 представя общ преглед на диагностичните тестове.
| Серумни ензими | Високо | умерен | > 3 пъти нормално увеличава специфичността |
| Ултразвук | умерен | Високо | Най-доброто за камъни в жлъчката |
| CT | умерен | Високо | Открива калцификати, събиране на течности |
| CT с панкреатичен протокол и IV контраст | умерен | Високо | Открива некроза |
Фигура 1 показва най-често срещаните фактори, които допринасят за остър панкреатит. Как тези фактори влияят върху развитието на заболяването, не е напълно известно, въпреки че е важно да се идентифицират, тъй като тяхното отстраняване може да намали риска от по-нататъшни епизоди на остър панкреатит. Примерите включват консултиране за злоупотреба с алкохол; коригиране на метаболитните причини (като високи нива на триглицериди или калций в кръвта); спиране на някои лекарства; и лечение с кортикостероиди при съмнение за автоимунно разстройство. Също така е важно при възрастните хора бързо да се определи дали ракът на панкреаса е причината за панкреатит.
Често факторите, допринасящи за някой с епизод на остър панкреатит, не могат да бъдат идентифицирани веднага. В този случай се използват техники за изображения. Автоимунният панкреатит може да бъде диагностициран чрез образни и други тестове, докато генетичните причини изискват официално генетично изследване.
Ранната оценка на тежестта е от решаващо значение за идентифицирането на тези, които се нуждаят от интензивно наблюдение и подкрепа.
Практически подход за определяне на тежестта е да се наблюдават показателите, изброени в таблица 2, заедно с други тестове.
- Тахикардия, хипотония
- Тахипнея, хипоксемия
- Хемо-концентрация
- Олигурия
- Енцефалопатия
Основното лечение на острия панкреатит е до голяма степен поддържащо (Таблица 3). Хората с тежък панкреатит трябва незабавно да потърсят медицинска помощ; те се нуждаят от наблюдение и лечение в болнично отделение. Мониторингът включва оценка на неврологичния статус, жизнените показатели, наситеността на артериалния кислород, бъбречната функция, физическите находки в корема и концентрациите на калций в кръвта. Таблицата по-долу изброява общите поддържащи грижи.
Въпреки че много лекари предписват лечение за намаляване на стомашната киселина, ползите от тях са неясни. Назогастралното засмукване, при което съдържанието на стомаха се изпразва с помощта на сонда през носа, не е доказано, че съкращава епизодите на остър панкреатит, но е добър начин за облекчаване на дискомфорта при гадене и повръщане.
Ако образни изследвания показват обструкция на жлъчния мехур и инфекция, причинена от камъни в жлъчката, лекарите могат да препоръчат незабавна операция за отстраняване на камъни в жлъчката или камъни.
За тези с тежък панкреатит превантивната антибиотична терапия може да бъде особено ефективна. Не всички медицински експерти обаче са съгласни по този въпрос.
При тези, които имат признаци на панкреатична инфекция (псевдокисти или абсцеси), подозрителната панкреатична лезия трябва да бъде изследвана за инфекция. Установено е, че заразените лезии могат да бъдат премахнати или унищожени с помощта на рентгенология или операция. Може да се използват и антибиотици.
Антибиотиците се използват както за предотвратяване на инфекции, така и за лечение на съществуващи инфекции по време на панкреатит. За тези с тежък панкреатит превантивната антибиотична терапия може да бъде особено ефективна. Не всички медицински експерти обаче са съгласни по този въпрос.
Неотдавнашно проучване показа, че превантивните антибиотици намаляват смъртността, но предимството е ограничено до тези с тежък остър панкреатит, които са получили така наречените широкоспектърни антибиотици, които се борят с голямо разнообразие от бактерии. Най-голямото рандомизирано контролно проучване сравнява комбинация от два агента спрямо плацебо (ципрофлоксацин + метронидазол срещу плацебо), включващо 114 души, не показва полза. Антибиотиците, използвани при остър панкреатит, включват имипеним самостоятелно; само цефурозим; цефтазидим, амикацин и метронидазол; и ципрофлоксацин и метронидазол.
Болката в корема е симптом номер едно на острия панкреатит. При тежък панкреатит, адекватният контрол на болката понякога изисква използването на IV наркотици. В миналото меперидинът е бил предпочитан пред морфина. Тъй като обаче многократните дози меперидин могат да доведат до натрупване на вещество, нормеперидин, което причинява нервно-мускулно дразнене и гърчове, популярността му намалява.
По-добрият избор за управление на болката е хидроморфон, фентанил и морфин. Важно е да бъдете внимателни с тези лекарства, тъй като всички наркотични вещества причиняват депресия на дихателните и сърдечно-съдовите функции, което може да се влоши от други лекарства, използвани в случаи на остри панкреати, като блокери на калциевите канали и бета-адренергични антагонисти.
Хората с лек остър панкреатит не трябва да ядат, докато болката не изчезне, звуците на червата (например мърморене и къркорене на стомаха) станат нормални и апетитът се върне. Храната трябва да се въвежда отново бавно - стига да няма болка, гадене или повръщане. Съществува риск от рецидив, ако пероралното хранене започне твърде рано или ако храненето е напреднало твърде бързо.
На тези с тежък панкреатит, чиито симптоми продължават повече от 5 дни, често се дава сонда за хранене.
Други често срещани усложнения на острия панкреатит включват псевдокисти и кървене.
Псевдокистите са колекции от панкреатична течност, съдържаща се в белези. Течността съдържа високи концентрации на панкреатични ензими. Често се наблюдават псевдокисти, които се появяват при до 10% от тези с остър панкреатит. Те могат да причинят болка в горната част на корема, пълно усещане, гадене и повръщане. Псевдокистите понякога се разкъсват и изпускат панкреатична течност в коремната кухина.
Повечето псевдокисти изчезват сами и се източват само когато има данни за инфекция или когато псевдокистата продължава да се увеличава.
Острият панкреатит е слабо разбрано разстройство с голямо разнообразие от видове, симптоми и усложнения. Двата ключа за осигуряване на най-добрата грижа са да се разпознае тежестта на заболяването и да се идентифицират всички причини, усложнения и фактори, които допринасят възможно най-рано. Основни факти, които трябва да запомните са:
Панкреатитът има две форми: остра и хронична
Много случаи на панкреатит изглежда са причинени от камъни в жлъчката или злоупотреба с алкохол.
В някои случаи няма ясна причина.
Симптомите включват коремна болка, гадене, повръщане, треска и ускорен пулс.
Лечението включва наркотици за убиване на болка, интравенозни течности, антибиотици и хирургическа намеса.
- Базиликсимаб се понася добре и е ефективен при лечението на стероидно-рефрактерни остри
- Необичаен случай на повтарящ се панкреатит при пациент с вирус на човешка имунна недостатъчност Subbalaxmi M V
- Случай на тежко остро бъбречно нараняване, изострено от канаглифлозин при пациент с диабет тип 2
- Случай на рецидивиращ остър панкреатит при затлъстело дете - ScienceDirect
- Метод за лечение на деца, страдащи от вторичен панкреатит