1 Отдел по гастроентерология и хепатология, Медицински отдел, Медицински факултет на Университета в Мериленд, Балтимор, MD 21201, САЩ
Резюме
Въпреки че класически псевдомембранозният колит се причинява от Clostridium difficile, това може да е резултат от няколко етиологии. Съобщава се, че някои лекарства, химически увреждания, колагенен колит, възпалителни заболявания на червата, исхемия и други инфекциозни патогени могат да причинят увреждане на лигавицата и последващо образуване на псевдомембрана. Представяме случая на жена на средна възраст със съдово заболяване, която неправилно е диагностицирана с рефрактерност C. difficile инфекция поради наличието на псевдомембрани. По-нататъшно образно изследване, ендоскопия и внимателен хистопатологичен преглед разкриват хроничната исхемия като причина за нейния псевдомембранозен колит и диария. Този случай подчертава необходимостта гастроентеролозите да вземат предвид не-C. difficile етиологии при диагностициране на псевдомембранозен колит.
1. Въведение
Псевдомембранозният колит често се свързва с Clostridium difficile инфекция (CDI), но може да бъде следствие от други болестни процеси. Некрозата на лигавицата води до образуване на псевдомембрана както при CDI, така и при исхемия, но двете образувания могат да бъдат разграничени по ендоскопски и хистологичен вид на дебелото черво [1]. Оклузивните артериални и венозни тромбоемболи могат да причинят исхемичен колит (IC), но хипоперфузията без запушване на мезентериалната или вътрешната илиачна артерия е основният механизъм. Състоянията с нисък кръвен поток, като атеросклероза и септичен шок, засягат зоните на „вододела“, които включват слепващото огъване и ректосигмоидната връзка. Пациентите с IC имат различни презентации, които зависят от началото и продължителността на нараняването и степента на участие. Въпреки че рисковите фактори за пациентите, изобразяването и клиничното представяне могат да предизвикат подозрение за исхемия на дебелото черво, артериографията и колоноскопията с биопсии остават основите на диагнозата.
2. Доклад за случая
65-годишна жена е получила диария от 3 месеца. Нейната минала медицинска история е била важна за периферни съдови заболявания (PVD), диабет, инфаркт на миокарда с перкутанна интервенция и исхемична кардиомиопатия. Тя не е имала дискомфорт в корема, кръв в изпражненията, треска, лактатна ацидоза или левкоцитоза. Физическият преглед разкрива мек нежен и неразмерен корем с нормални звуци на червата.
Първоначалната лабораторна оценка на диарията показа твърде многобройни за преброяване на фекални левкоцити и отрицателна култура на изпражненията. Тестове за инфекциозни патогени (Campylobacter, Криптоспоридий, Циклоспора, Giardia, Изоспора, Ешерихия коли 0157: H7, Салмонела, и Шигела) бяха отрицателни. Ензимният имуноанализ за токсини А и В и тестовете за полимеразна верижна реакция за CDI бяха многократно отрицателни. Серумните нива на калцитонин, хромогранин А, гастрин, серотонин, соматостатин, тиреоид стимулиращ хормон и вазоактивен чревен пептид са в нормални граници. Концентрацията на 5-хидроксииндооцетна киселина в урината е незабележима. Тестовете за антитела за цьолиакия са отрицателни. Скоростта на утаяване на еритроцитите и С-реактивният протеин не са били повишени.
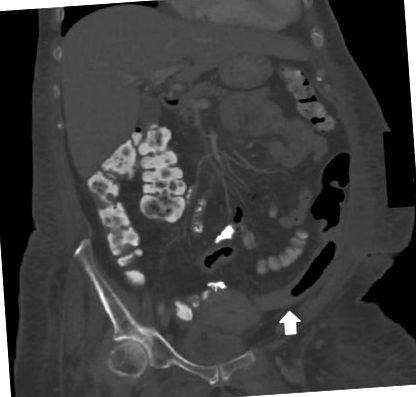
Компютърната томография (КТ) на корема и таза показва леко удебеляване на стената на дисталното дебело черво с инфилтрация и натрупване на мазнини (Фигура 1). Проведена е гъвкава сигмоидоскопия, която разкрива разпръснати и повдигнати белезникави плаки с петна от нормално изглеждаща лигавица в ректосигмоидното дебело черво. Патологията разкрива фибриноиден материал с некротични епителни клетки, фибрин, слуз и неутрофили, съответстващи на псевдомембраните. Пациентът е започнал интравенозно приложение на метронидазол за емпирично лечение на CDI. Нейната диария продължи след една седмица на метронидазол и беше започнато перорално приложение на ванкомицин. Диарейните симптоми на пациента са непроменени три седмици по-късно и тя е преместена в нашия третичен медицински център за разглеждане на фекална трансплантация за лечение на рефрактерни CDI.
Усложненията на PVD на пациента отлагат допълнителна стомашно-чревна оценка. Тя се нуждае от множество хирургични процедури за отстраняване на некротични кожни язви по долните крайници. За лечение на тромбоза на лявата подколенна артерия също са дадени антикоагулантна и тромболитична терапия. Консултантите по гастроентерология препоръчват мезентериално дуплексно изобразяване, което разкрива 60–99% стеноза на долната мезентериална артерия и патентно превъзходна мезентериална артерия. В резултат на продължаваща диария с голям обем и фекална инконтиненция, повторна гъвкава сигмоидоскопия беше завършена и показа силно ронлива, оточна и улцерирана лигавица, включваща сигмоидното дебело черво, ректосигмоидното дебело черво и проксималната ректума (Фигура 2). По-рано вижданите псевдомембрани не са били визуализирани. Хистологията се характеризира предимно с атрофия на криптите и хиализация на ламина проприа, което подкрепя диагностицирането на хроничен исхемичен колит (Фигура 3). Диарията значително се подобрява с добавяне на лоперамид. Съдова интервенция не се препоръчва поради лоша оперативна кандидатура и в момента пациентът се изследва за частична колектомия.
3. Дискусия
Псевдомембранозният колит обикновено се свързва с CDI колит, но се приписва на други възпалителни и невъзпалителни състояния. В литературата, колагенен колит, излагане на глутаралдехид, инфекциозни организми (Campylobacter, цитомегаловирус, Ешерихия коли 0157: H7, Салмонела, и Strongyloides), възпалителни заболявания на червата, исхемия и лекарства (нестероидни противовъзпалителни лекарства, вазопресин) са замесени като потенциални причини [1–7]. Чрез подобни механизми на ендотелни увреждания с нарушен кръвен поток и оксигенация, тези състояния могат да предразполагат към образуване на псевдомембрана и могат да изглеждат ендоскопски и хистологично сходни [8].
Ишемията на дебелото черво е най-честата форма на чревна исхемия и обикновено засяга възрастните или изтощени пациенти с множество съпътстващи заболявания [9]. IC може да се прояви като широк спектър от наранявания, от обратим субмукозен или интрамурален колит до необратим хроничен язвен колит със стриктура или гангрена [10]. Забавената диагноза може да доведе до животозастрашаващи последици и следователно навременната диагностика и лечение са наложителни. Диагнозата на IC се основава на анамнеза, физикален преглед, рискови фактори (напр. Аортоилиачна хирургия, диабет и сърдечни заболявания), изображения и ендоскопски и патологични доказателства [11].
Лигавицата и субмукозата на дебелото черво са най-податливи на хипоксия поради високите метаболитни нужди [12]. При ендоскопско изследване леката исхемия се характеризира с гранулирана лигавица с намалена васкуларност. При тежки случаи има ронлива, оточна и понякога язва или хеморагична лигавица. Освен това IC често е добре разграничена от нормалната лигавица и обикновено участва само сегмент на дебелото черво [8]. В ранната исхемия се наблюдава точкообразно образуване на псевдомембрана, но с напредване на нараняването могат да се визуализират сливащи се псевдомембрани. Тези псевдомембрани са съставени от остри възпалителни клетки и фибрин [13]. Във фазата на разрешаване се забелязва неравномерна улцерация, която може да бъде подобна на външен вид на тази, наблюдавана при възпалителни заболявания на червата [8]. В нашия случай псевдомембраните не бяха идентифицирани при повторна ендоскопия, вероятно поради кратката продължителност на антикоагулационната и тромболитичната терапия, която нашият пациент получи, осигури известна реперфузия.
Микроскопските характеристики на биопсиите на дебелото черво помагат да се разграничи IC от свързания с CDI колит и други колитиди. Едно предишно проучване показа, че наличието на хиализирана ламина проприа при псевдомембранозен колит е едновременно чувствителен и специфичен маркер за IC [1]. Освен това, макар и не толкова специфична, атрофия на криптите се наблюдава почти изключително в IC [1]. Кръвоизливът от ламина проприа, некрозата на лигавицата с пълна дебелина и наслояването на псевдомембрани в ограничено разпределение на дебелото черво също предполагат за исхемичен произход [1]. Както хиалинизация на ламина проприа, така и атрофични крипти са наблюдавани при биопсии от повторната гъвкава сигмоидоскопия при нашия пациент. Тези хистологични характеристики не са демонстрирани при първоначални ендоскопски биопсии от препоръчващата болница поради неадекватна дълбочина на вземане на проби от лигавицата.
4. Заключение
Нашият доклад за случая подчертава важността на осъзнаването, че псевдомембранозният колит не винаги се причинява от CDI. Изключването на исхемия и други етиологии е важно за поставяне на точна диагноза и започване на подходящо лечение.
Съгласие
Получено е информирано съгласие от пациента.
Конфликт на интереси
Авторите заявяват, че няма конфликт на интереси по отношение на публикуването на тази статия и няма финансови, консултантски, интуитивни или други взаимоотношения, които могат да доведат до пристрастия или конфликт на интереси.
Принос на авторите
Дерек М. Танг пише раздели „Абстракт“, „Въведение“ и „Отчет за случая“. Натали Х. Урунага е автор на дискусионния раздел. Хана Де Гроут събра и прегледа медицинските досиета. Erik C. von Rosenvinge, Guofeng Xie и Leyla J. Ghazi редактират статията. Всички автори поемат отговорност за представената работа. Дерек М. Танг е поръчителят на хартия.
Благодарности
Авторите биха искали да благодарят на техния патолог д-р Уилям С. Туадел за неговия опит и преглед на патологичните диапозитиви. Nathalie H. Urrunaga се подкрепя от Националните здравни институти (Изследователски грант T32 DK 067872).
Препратки
- C. R. Dignan и J. K. Greenson, „Може ли да се разграничи исхемичният колит от колита C difficile в биопсични проби?“ Американският вестник по хирургична патология, об. 21, бр. 6, стр. 706–710, 1997. Преглед на: Сайт на издателя | Google Scholar
- T. Berdichevski, I. Barshack, S. Bar-Meir и S. Ben-Horin, „Псевдомембрани при пациент с обостряне на възпалително заболяване на червата (IBD): дали е само Clostridium difficile или все още е обостряне на IBD ? " Ендоскопия, об. 42, бр. 2, стр. E131, 2010. Преглед на: Сайт на издателя | Google Scholar
- V. Villanacci, S. Cristina, M. Muscarà et al., „Псевдомембранозен колагенен колит с насложени увреждания от лекарства“, Патология - изследвания и практика, об. 209, бр. 11, стр. 735–739, 2013. Преглед на: Google Scholar
- A. Uc, F. A. Mitros, S. C. S. Kao и K. D. Sanders, „Псевдомембранозен колит с Escherichia coli O157: H7,“ Вестник по детска гастроентерология и хранене, об. 24, бр. 5, стр. 590–593, 1997. Преглед на: Сайт на издателя | Google Scholar
- J. Janvier, S. Kuhn и D. Church, „Не всички псевдомембранозни колити се причиняват от Clostridium difficile,“ Канадско списание за инфекциозни болести и медицинска микробиология, об. 19, бр. 3, стр. 256–257, 2008. Преглед в: Google Scholar
- B. L. Stein, E. Lamoureux, M. Miller, C. Vasilevsky, L. Julien и P. H. Gordon, „Глутаралдехиден индуциран колит“ Канадски вестник по хирургия, об. 44, бр. 2, стр. 113–116, 2001. Преглед в: Google Scholar
- C. M. Surawicz и L. V. McFarland, „Псевдомембранозен колит: причини и лечения“, Храносмилане, об. 60, бр. 2, стр. 91–100, 1999. Преглед на: Издателски сайт | Google Scholar
- H. A. Carpenter и N. J. Talley, „Значението на клиникопатологичната корелация при диагностицирането на възпалителни състояния на дебелото черво: хистологични модели с клинични последици“, Американският вестник по гастроентерология, об. 95, бр. 4, стр. 878–896, 2000. Преглед на: Издателски сайт | Google Scholar
- P. D. R. Higgins, K. J. Davis и L. Laine, „Систематичен преглед: епидемиологията на исхемичния колит“, Хранителна фармакология и терапия, об. 19, бр. 7, стр. 729–738, 2004. Преглед на: Издателски сайт | Google Scholar
- Д. А. Гринуолд, „Ишемия на дебелото черво“, Вестник по клинична гастроентерология, об. 27, бр. 2, стр. 122–128, 1998. Преглед на: Издателски сайт | Google Scholar
- G. F. Longstreth и J. F. Yao, „Болести и лекарства, които повишават риска от остра исхемия на дебелото черво“, Клинична гастроентерология и хепатология, об. 8, бр. 1, стр. 49–54, 2010. Преглед на: Издателски сайт | Google Scholar
- H. T. Norris и D. S. Sumner, „Разпределение на притока на кръв към слоевете на тънките черва при експериментална холера“, Гастроентерология, об. 66, бр. 5, стр. 973–981, 1974 г. Изглед в: Google Scholar
- Х. Норис, „Последни постижения в исхемичната болест на червата“, в Напредък в хирургичната патология XI, стр. 69–77, W. W. Norton & Company, Ню Йорк, Ню Йорк, САЩ, 1990. Преглед на: Google Scholar
- Почти половин милион американци са страдали от инфекции с Clostridium difficile за една година CDC
- Информация за псевдомембранозния колит Планината Синай - Ню Йорк
- Диета от палео тип, обръщаща Крон; s и улцерозен колит
- Микроскопско лечение на колит Ogden UT Солт Лейк Сити UT
- Неспецифичен язвен колит - причините, симптомите и лечението