Автор: Hon A/Проф. Аманда Оукли, дерматолог, Хамилтън, Нова Зеландия, 1998 г. Актуализирано през септември 2015 г.
Какво представлява пиодерма гангренозум?
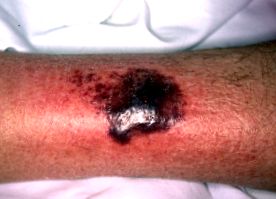
Pyoderma gangrenosum се представя като бързо разширяваща се, много болезнена язва. Той е от групата на автовъзпалителните заболявания, известни като неутрофилни дерматози .
Името pyoderma gangrenosum е историческо. Състоянието не е инфекция (пиодермия), нито причинява гангрена .
Характеризира се с язва с пълна дебелина със синьо подкопани граници и с патергичност, поява на нови лезии след локална травма [1].
Кой получава пиодермия гангренозум?
Pyoderma gangrenosum е необичайно заболяване, което засяга мъже и жени на всяка възраст, но е по-често при тези на възраст над 50 години. Смята се, че това е реакция на вътрешно заболяване или състояние. Известните асоциации включват:
- Възпалително заболяване на червата (улцерозен колит и болест на Crohn)
- Ревматоиден артрит
- Миелоидни кръвни дискразии, включително левкемия
- Моноклонална гамопатия (обикновено IgA)
- Хроничен активен хепатит
- Грануломатоза с полиангиит
- PAPA синдром
- Използване на подправен с левамизол кокаин
- Разни по-рядко срещани асоциации.
Около половината от засегнатите от пиодермия гангренозум нямат нито един от свързаните рискови фактори.
Pyoderma gangrenosum, свързана с възпалително заболяване на червата
Свързаната с IBD пиодермия гангренозум има следните характеристики [5,6]:
- Pyoderma gangrenosum представлява втората най-често срещана кожна проява на IBD (1–3%).
- По-често е усложнение на улцерозен колит в сравнение с болестта на Crohn.
- Свързаната с IBD пиодермия гангренозум се свързва с клинично лека IBD, носеща еритема и женски пол .
- Основното заболяване на червата е активно при повече от половината от пациентите по време на епизод на пиодерма гангренозум
- Pyoderma gangrenosum най-често се намира на долния крайник и може да бъде периостомална.
- Могат да възникнат улцерозен и пустулозен тип пиодерма гангренозум.
Какво причинява пиодерма гангренозум?
Pyoderma gangrenosum е автовъзпалително заболяване (прекомерен отговор на вътрешен антиген) поради някаква форма на дисфункция на неутрофилите [1]. Включени са Т лимфоцити и цитокини. Възможно е да има генетично предразположение .
Лекарствата понякога са замесени като причинители на пиодерма гангренозум, особено кокаин, изотретиноин, пропилтиоурацил и сунитиниб (инхибитор на протеин киназата) .
Какви са клиничните характеристики на пиодерма гангренозум?
- Pyoderma gangrenosum обикновено започва доста внезапно, често на мястото на леко нараняване.
- Може да започне като малка пустула, червена подутина или кръвен мехур.
- След това кожата се разпада, което води до язва. Язвата може бързо да се задълбочи и разшири.
- Характерно е, че ръбът на язвата е лилав и подкопан.
- Pyoderma gangrenosum обикновено е много болезнена.
- Няколко язви могат да се развият едновременно или от месеци до години.
Нелекувани, язвите могат да продължат да се увеличават, да продължат непроменени или бавно да зарастват. Лечението обикновено е успешно при спиране на процеса, но пълното излекуване може да отнеме месеци. Това е особено вярно, ако има основно венозно заболяване, друга причина за язви на краката.
Дълбоките язви се лекуват с белези и това понякога е с характерен крибриформен или кръстосан модел. Рядък повърхностен булозен вариант на пиодерма гангренозум може да заздравее, без да оставя белег. Това може да е подобно или объркано с друга неутрофилна дерматоза, остра фебрилна неутрофилна дерматоза (сладка болест).
Pyoderma gangrenosum
Как се диагностицира пиодерма гангренозум?
Pyoderma gangrenosum се диагностицира по характерния си вид и силна болка. Тестът за патергия обикновено е положителен (кожен убоден тест, причиняващ папула, пустула или язва).
- Раната трябва да се намаже и да се култивира за микроорганизми, но това не е причината за пиодерма гангренозум.
- Може да се наложи биопсия, за да се изключат други причини за язва. Pyoderma gangrenosum причинява неутрофилен възпалителен инфилтрат, но това може да липсва при лечение.
- Най-вече кръвните тестове не са особено полезни. Някои пациенти могат да имат положителен ANCA (антинеутрофилно цитоплазматично антитяло).
Критерии на Маверакис
Критерии, публикувани след консенсусно упражнение в Делфи през 2018 г. [2], заместват критериите Su [3] с един основен критерий, необходим за диагностициране на пиодерма гангренозум (неутрофилен инфилтрат). Добавянето на четири или повече от осемте незначителни критерия дава чувствителност от 86% и специфичност от 90% за пиодерма гангренозум.
- Хистопатологията на ръба на язва трябва да показва неутрофилен инфилтрат
- Изключване на инфекция
- Патерия
- История на възпалително заболяване на червата или възпалителен артрит
- Анамнеза за язви на папула, везикули или пустули в рамките на четири дни
- Периферен еритем, подкопаващ границата, нежност на мястото на язвата
- Множество язви, поне една на предната подбедрица
- Крибриформни или набръчкани хартиени белези на мястото на зарасналата язва
- Намален размер на язвата в рамките на един месец след започване на имуносупресивно лечение.
Какво е лечението на пиодермия гангренозум?
Лечението на пиодерма гангренозум е основно нехирургично. Некротичната тъкан трябва внимателно да се отстрани. По време на активния стадий на пиодерма гангренозум трябва да се избягва широко хирургично отстраняване, тъй като това може да доведе до разширяване на язвата. Присаждане на кожата и други хирургични процедури могат да се извършват, когато активната фаза на заболяването се уталожи, като се внимава да се сведе до минимум травмата.
Често конвенционалните антибиотици като флуклоксацилин се предписват преди поставяне на правилната диагноза. Те могат да продължат, ако в раната се култивират бактерии (вторична инфекция на раната) или има заобикалящ целулит (зачервена, болезнена кожа), но те не са полезни при неусложнена пиодерма гангренозум.
Малките язви често се лекуват с:
- Мощен локален стероиден мехлем
- Такролимус маз
- Интралезионални инжекции на стероиди в ръба на язвата
- Разтвор на циклоспорин
- Специални превръзки
- Перорални противовъзпалителни антибиотици като доксициклин или миноциклин
- Ако се понася, внимателно компресионно превръзка, за да се намали подуването.
Системното лечение на по-големи язви поради пиодермия гангренозум може да включва:
- Перорален преднизон за няколко седмици или по-дълго или периодично интравенозно метилпреднизолон за 3-5 дни
- Циклоспорин [7], който е толкова ефективен, колкото преднизон и има различни неблагоприятни ефекти и рискове
- Биологични агенти: успех с инфликсимаб, адалимумаб, етанерцепт и устекинумаб се съобщава в малък брой случаи (използвани извън етикета). В Нова Зеландия адалимумаб се финансира за пиодерма гангренозум, ако са изпълнени определени критерии.
Други терапии могат да включват:
Експертната грижа за раните и управлението на болката са от съществено значение. След като заболяването е стабилно и неактивно, може да се обмисли хирургично възстановяване с помощта на кожен клап, присаждане на кожа, терапия с рани под отрицателно налягане и култивирана кожа.
Системната терапия трябва да се забавя бавно в продължение на няколко месеца.
Каква е перспективата за пиодермия гангренозум?
Прогнозата за пиодерма гангренозум е непредсказуема. Около половината от лекуваните пациенти постигат заздравяване на рани при лечение с преднизон или циклоспорин в рамките на една година [4,7].
Пациентите с пиодермия гангренозум трябва да бъдат много внимателни, за да избегнат травма, която може да предизвика нова язва.
- Pyoderma Gangrenosum - NORD (Национална организация за редки заболявания)
- Pyoderma Gangrenosum започва с мехури, превръща се в язви Новини, спорт, работни места - Post Journal
- Множество поражения по лицето на отстъпваща пиодермия гангренозум, успешно лекувани с адалимумаб
- Pyoderma gangrenosum при рефрактерна целиакия доклад за случая BMC гастроентерология Пълен текст
- Управление на болката при пациенти с Pyoderma Gangrenosum