Чън-Шуан Чунг
1 Катедра по вътрешни болести, Далекоизточна болница за паметници, град Ню Тайпе, Тайван
Цунг-Сиен Чианг
2 Катедра по вътрешни болести, Национална тайванска университетска болница, Тайпе, Тайван
И-Чиа Лий
2 Катедра по вътрешни болести, Национална тайванска университетска болница, Тайпей, Тайван
Резюме
Идиопатичната пептична язва се определя като язва с неизвестна причина или язва, която изглежда възниква спонтанно. Първата стъпка в лечението е да се изключат често срещаните възможни причини, включително инфекция с Helicobacter pylori, инфекция с други патогени, улцерогенни лекарства и необичайни заболявания с горни стомашно-чревни прояви. Когато се изключат всички известни причини, може да се постави диагноза идиопатична пептична язва. Пациент, чиято пептична язва е идиопатична, може да има по-висок риск от усложнена язвена болест, по-лош отговор на супресанти на стомашната киселина и по-висока честота на рецидиви след лечение. Рисковите фактори, свързани с това заболяване, могат да включват генетично предразположение, по-напреднала възраст, хронична мезентериална исхемия, тютюнопушене, съпътстващи заболявания, по-висок резултат на Американското общество на анестезиолозите и по-висок стрес. Следователно, диагностиката и лечението на възникващо заболяване трябва систематично да изследват всички известни причини и да лекуват основното заболяване, като същевременно включват редовно ендоскопско наблюдение, за да се потвърди зарастването на язва и използването на инхибитори на протонната помпа за всеки отделен случай.
ВЪВЕДЕНИЕ
Инфекцията с хеликобактер пилори и нестероидните противовъзпалителни средства (НСПВС) са чести причини за язвена болест (PUD). През последните години обаче глобалната поява на не-H. pylori, не-НСПВС PUD се е увеличил. Управлението на това нововъзникващо заболяване е все по-важно. Въпреки че клиницистите са склонни да описват не-Н. pylori, не-НСПВС PUD като идиопатичен, терминът "идиопатичен" се отнася до заболяване, чиято причина не е известна или изглежда възниква спонтанно. Следователно, в допълнение към пропуснатата диагноза на H. pylori и неразпознатата употреба на НСПВС/аспирин, диагностиката на идиопатична язвена болест (IPUD) трябва също да изключва всички други признати етиологии на PUD, което изисква систематичен подход, който разглежда всичко възможно причини.
УВЕЛИЧАВА ЛИ СЕ ПРОПОРЦИОННИЯТ ИЛИ АБСОЛЮТЕН БРОЙ ИДИОПАТИЧНИ ПЕПТИЧНИ ЧАСТИ?
Управлението на PUD се промени драстично след откриването на H. pylori като основна причина за хроничен гастрит, пептична язва и рак на стомаха. Над половината от населението на света е заразено с H. pylori, особено в развиващите се страни [1,2]. В исторически план инфекцията с H. pylori е установена при 90% до 100% от пациентите с язва на дванадесетопръстника (DU) и от 60% до 100% от пациентите с язва на стомаха (GU) [3]. Стратегия за тестване и лечение на инфекция с H. pylori е приета като първа линия за лечение на пациенти с PUD, докато стратегията за скрининг и лечение на инфекция с H. pylori при асимптоматичната популация се счита за ефективен подход към намаляване на бъдещия риск от рак на стомаха [4,5]. Тези стратегии доведоха до непрекъснат спад в честотата на пептични язви, свързани с H. pylori. Проучвания в Азия също установяват, че честотата на инфекция с H. pylori при по-млади пациенти е намаляла [6-10], вероятно поради подобрена санитария и хигиена. Обратно, глобалната употреба на НСПВС/аспирин е все по-разпространена сред застаряващото население и медицинските съпътстващи заболявания са чести. По този начин, не-H. pylori PUD е относително по-често срещан поради увеличената употреба на улцерогенни лекарства [11].
Греъм [12] предложи модел, който илюстрира променящия се дял на H. pylori-положителна и -отрицателна язва. Ако разпространението на H. pylori трябва да спадне от 80% на 40% и рискът от PUD от причини, различни от H. pylori, да остане стабилен при около 250 на 100 000 души, общият брой на язви ще намалее от 1050 на 650 на 100 000 души, но делът на H. pylori-отрицателния PUD ще се увеличи от 24% на 38% [12]. Епидемиологичните проучвания постоянно съобщават за нарастващ дял на H. pylori-отрицателен PUD, особено в азиатските страни. Изследвания през 90-те години в Съединените щати установяват, че само около 6% от DU не са свързани с инфекция с H. pylori, особено при кавказците [13]. По-късните проучвания обаче противоречат на тези резултати. Проучване в Орландо, Флорида, установява, че само 32% от пациентите с DU са били с H. pylori-позитивни, а само 25% от кървящите язви са свързани с H. pylori [14]. По-мащабно проучване, включващо 305 случая, показа това
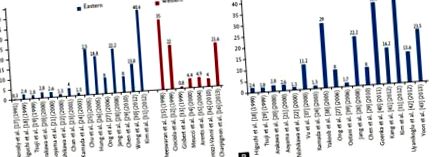
35% от PUD не е свързано с H. pylori или НСПВС [15], докато многоцентрово френско проучване установява, че около 21,6% от пациентите с PUD не са имали нито инфекция с H. pylori, нито анамнеза за използване на улцерогенни лекарства [16]. По този начин изглежда, че честотата на идиопатичната язва остава стабилна в западните страни, за разлика от нарастващата тенденция в азиатските страни през последните години (фиг. 1) [15-43].
(А) Глобална честота на клинична идиопатична пептична язва от 1991 до 2013 г., докладвана в мащабни проучвания с размер на пробата> 300 пациенти. (Б) Доклади за идиопатична пептична язва в азиатските страни, с изключение на проучвания за кървящи пептични язви.
В азиатските страни проучване, публикувано през 1991 г., разкрива, че само 6% от DU са отрицателни за H. pylori, а когато се изключат улцерогенните агенти, честотата е едва 0,3% [17]. В японско проучване от 2006 г. DU е идиопатично в една трета от случаите [38], а делът на идиопатичните язви е достигнал 40,6% в корейско проучване, проведено през 2007 г. [31]. Тенденцията за увеличаване на идиопатичните язви изглежда следва експоненциална крива, ако се фокусираме върху мащабни проучвания с изследвана популация> 300) (фиг. 1А) и изключваме проучвания, включващи кървене PUD (фиг. 1В). Като допълнително доказателство за променящата се етиология, изследванията, проведени в Хонг Конг, установяват, че намалява само абсолютният брой на язвата, свързана с H. pylori, докато броят на язвите с кървене, отрицателни за H. pylori, остава стабилен [33,44-46] . По този начин натрупаните доказателства подкрепят концепцията, предложена от Греъм [12]: non-H. пилорни и несвързани с нестероидни противовъзпалителни средства язвени заболявания са по-вероятни при по-възрастни, по-болни пациенти, по-устойчиви са на терапия за потискане на киселините и са свързани с по-голям риск от кървене и рецидив и по-голяма обща смъртност традиционен H. pylori-положителен PUD [44,45].
ИДИОПАТИЧНА ПЕПТИЧНА УЛКЕРНА БОЛЕСТ: ДИАГНОСТИКА НА ИЗКЛЮЧВАНЕТО
Тъй като IPUD се определя като PUD, който възниква без установима причина, това е диагноза за изключване. Възможни етиологии, които трябва да бъдат изключени, са показани в Таблица 1 (горен панел), която може да включва пропусната инфекция с H. pylori, неидентифицирана употреба на улцерогенни лекарства, редки системни заболявания с прояви на горния стомашно-чревен тракт, хиперацидност на стомаха и други редки инфекции, включващи горната част на стомашно-чревния тракт.
маса 1.
Етиологии, които трябва да бъдат изключени за диагностициране на идиопатична пептична язва и свързани рискови фактори
| Етиологии, които трябва да бъдат изключени |
| Пропусната диагноза на Helicobacter pylori инфекция |
| Тайно използване на улцерогенни лекарства (напр. Неразпознати нестероидни противовъзпалителни лекарства, аспирин и други улцерогенни лекарства) |
| Редки системни заболявания с прояви в горната част на стомашно-чревния тракт (напр. Болест на Crohn, мастоцитоза, саркоидоза, амилоидоза, еозинофилен гастроентерит и васкулит) |
| Хиперацидност на стомаха (т.е. синдром на Zollinger-Ellison). |
| Други инфекции (напр. Helicobacter heilmanii, цитомегаловирус, херпес симплекс вирус, туберкулоза, сифилис и гъбична инфекция) |
| Рискови фактори за идиопатична язвена болест |
| Демографски рискови фактори (напр. Бяла раса и по-напреднала възраст) |
| Употреба на психоактивни вещества (напр. Употреба на тютюн и алкохол) |
| Генетични рискови фактори (напр. Муцинови гени и HLA-DQA1) |
| Коморбидни заболявания (напр. Чернодробна цироза, краен стадий на бъбречно заболяване, захарен диабет, мозъчно-съдов инцидент и злокачествено заболяване) |
| Хронична мезентериална исхемия |
| По-висок психологически стрес |
Неправилна диагноза на H. pylori
Налични са няколко метода за откриване на инфекция с H. pylori. Тези методи се характеризират според това дали е необходим образец на лигавицата за анализ. Тестовете, базирани на биопсия, включват хистологична оценка, култивиране, полимеразна верижна реакция и бърз уреазен тест (RUT). Алтернативно, неинвазивните методи могат да включват тест за дишане на урея (UBT), серология и тест за антиген на изпражненията (SAT). Мета-анализ разкрива следната обединена чувствителност и специфичност за различните методи: RUT 0,67 и 0,93; хистология 0,70 и 0,90; култура 0,45 и 0,98; UBT 0,93 и 0,92; SAT 0,87 и 0,70; и серология съответно 0,88 и 0,69 [46], което ясно показва, че всеки от различните тестове има свои собствени ограничения и един отрицателен тест не изключва инфекцията с H. pylori.
Настоящата или скорошната употреба на антибиотици или инхибитори на протонната помпа (ИПП) влияе върху точността на тестовете за H. pylori. Бактериалните концентрации се намаляват от тези лекарства, което води до фалшиво отрицателни резултати. Редица проучвания показват по-нисък добив при тестване за инфекция с H. pylori при пациенти, получаващи антибиотична терапия. Borody et al. [17] показа това
Съобщава се, че наскоро 22% от пациентите с НР на H. pylori-отрицателни са използвали антибиотици. Gisbert et al. [33] установяват също така по-ниско разпространение на H. pylori при пациенти с DU, които са имали предишна антибиотична терапия в сравнение с тези, които не са го правили (78% срещу 96%). В друго проучване е показано, че разпространението на H. pylori-отрицателен DU е много по-ниско, когато пациентите, приемащи антибиотици в рамките на 4 седмици след тестването, са изключени [47]. В допълнение, употребата на PPI и антагонисти на хистамин-2 рецептора (H2RA) също може да доведе до фалшиво отрицателни резултати чрез намаляване на секрецията на стомашна киселина и инхибиране на растежа на H. pylori. Приблизително една трета от пациентите, които са останали положителни за инфекция с H. pylori, са имали отрицателен UBT резултат, докато са получавали ИПП [48]. Проучването дори показа, че делът на пациентите, чиито резултати от UBT се оказаха положителни след завършване на терапията с ИПП, е 91% на 3 дни, 97% на 7 дни и 100% на 14 дни [48]. Chey et al. [49] също демонстрира, че както PPI, така и H2RAs могат да повлияят на чувствителността на UBT, с двусмислен или фалшиво отрицателен резултат съответно 61% и 18%.
5% от ендоскопски доброкачествените GU са злокачествени [60,61]. Ендоскопското наблюдение на стомашното пред-злокачествено състояние е било полезно за идентифициране на ранен стадий на злокачествено заболяване при 3- до 6-месечни последващи посещения, планирани да потвърдят, че GU е излекуван [62,63]. Въпреки че остава да се определи оптималният интервал за ендоскопско наблюдение, повторните ендоскопски биопсии, получаването на достатъчно тъкан, включваща субмукоза, или целенасочената оптична биопсия чрез ендоскопия с подобрено изображение е разумен подход за IPUD [64].
Случай на стомашна язва с пропусната диагноза рак на стомаха. (А) Една лечебна стомашна язва се наблюдава при по-малката кривина на долната част на тялото. Биопсия показа само хронично възпаление на възпалението. (Б) Язвата остава налична при последваща ендоскопия след 3 месеца въпреки непрекъснатото лечение с инхибитор на протонната помпа. Повторна биопсия показа добре диференциран аденокарцином. (C) Изображение на границата на тумора, очертано със стрелки при хромоендоскопия с индигокарминово пръскане преди ендоскопска резекция. (D) Изображение на резецирания образец от блока.
С изключение на редки етиологии
Редката етиология на PUD може да включва необичайни системни заболявания и необичайни инфекциозни патогени. Нечести системни заболявания като болестта на Crohn (фиг. 3), мастоцитоза, амилоидоза, саркоидоза, васкулит, еозинофилен гастроентерит и синдром на Zollinger-Ellison (фиг. 4) са възможни източници на горните стомашно-чревни прояви на PUD. Скрининг на долния стомашно-чревен тракт за болест на Crohn и специфични лабораторни и рентгенологични тестове (като многократно измерване на серумния гастрин на гладно, тест за стимулиране на секретин, количествено определяне на секрецията на стомашна киселина, измерване на серумен хромогранин А, радиологични изследвания и ендоскопски ултразвук за Zollinger- Синдром на Ellison) са необходими, за да се изключат тези необичайни заболявания. Редките инфекциозни причини за PUD могат да включват Helicobacter heilmanii, туберкулоза, сифилис, цитомегаловирус (фиг. 5), херпес симплекс вирус и гъбична инфекция (фиг. 6).
Случай на болестта на Crohn с горни стомашно-чревни прояви. (А) На мекото небце е открита една язва в устата. (B) Една стомашна язва е забелязана на задната стена на антралната кост. (C) При колоноскопско изследване бяха наблюдавани множество язви на дебелото черво с калдъръмен камък над възходящото дебело черво и (D) низходящото дебело черво.
Случай на хиперацидност на стомаха поради синдром на Zollinger-Ellison. (A) Повторната горна ендоскопия показва слабо зараснали язви на дванадесетопръстника и (B) рефлуксен ерозивен езофагит, предполагащ свръхпродукция на стомашна киселина. (В) При абдоминална сонография се отбелязва тумор на панкреаса, произхождащ от нецинирания процес на панкреаса. (D) Образецът на тумора на панкреаса е потвърден като невроендокринен тумор (кръг).
Случай на стомашни и дуоденални язви поради цитомегаловирусна инфекция. Множество области на еритема бяха открити над долната част на тялото (A) и антралната част на стомаха (B) с отрицателен тест Helicobacter pylori. (В) Кървеща язва е била забелязана на задната стена на стомашния антрум. (D) Дифузни язви в йеюнума, открити чрез балонна ентероскопия. Биопсията беше положителна за телата за включване на цитомегаловирус.
Случай на свързана с мукормикоза стомашна язва. (А) При горна ендоскопия се забелязва язва на стомаха със зеленикаво покритие в по-голямата кривина на средната част на тялото. (B) Патологията показва множество правоъгълни, седловидни и лентовидни хифи (стрелки), което показва гъбична инфекция (H&E, × 100).
В обобщение, точната диагноза на класически IPUD изисква систематичен подход, както е посочено в таблица 2. Препоръчва се потвърждаване на състоянието на инфекция с H. pylori на стомаха и дванадесетопръстника чрез поне три паралелни теста, за да се намали рискът от фалшиво отрицателен резултат. Изчерпателният преглед на анамнезата за лекарства е важен, за да се идентифицира употребата на потенциални улцерогенни лекарства. Нещо повече, пълното хистологично изследване на доброкачествена язвена лезия е от решаващо значение, за да се изключи възможността за злокачествено заболяване. Повторението на ендоскопски биопсии, оптична целенасочена биопсия или получаване на тъкани по-дълбоки от лигавичния слой може да подобри диагностичната точност. Синдромът на Zollinger-Ellison винаги трябва да се има предвид при среща с лошо зараснали пептични язви. И накрая, при диференциалната диагноза трябва да се имат предвид редки инфекциозни агенти, особено при имунокомпрометирани субекти.
Таблица 2.
Съображения за преглед преди поставяне на диагноза идиопатична пептична язва
| Изключване на инфекция с Helicobacter pylori |
| История на употреба на улцерогенни медикаменти |
| Пълнота на хистопатологията за изключване на окултно злокачествено заболяване, възпалително заболяване на червата или васкулит |
| Изключване на синдрома на Zollinger-Ellison, включително измерване на серумните нива на гастрин и хромогранин А на гладно, базална и максимална секреция на стомашна киселина, секретинов тест и радиологични изследвания |
| Изключване на други инфекциозни патогени |
ФАКТОРИ НА РИСКА И КЛИНИЧНИЯТ КУРС НА КЛАСИЧЕСКИЯ IPUD
Рисковите фактори за класически IPUD могат да включват демографски рискови фактори, употреба на психоактивни вещества, генетични рискови фактори, съпътстващи заболявания, хронична мезентериална исхемия и по-висок психологически стрес (Таблица 1, долния панел).
Ниска диаграма за диагностика и лечение на идиопатична пептична язва. H. pylori, Helicobacter pylori; НСПВС, нестероидно противовъзпалително лекарство; ASA, ацетилсалицилова киселина (аспирин); H2RA, антагонисти на хистамин-2 рецептора; PPI, инхибитор на протонната помпа. Адаптиран от Quan et al. [45], с разрешение от Nature Publishing Group.
ЗАКЛЮЧЕНИЯ
Увеличаването на дела на идиопатичните язви е потвърдено в световен мащаб, а пептичната язва, някога считана за инфекциозно заболяване след откриването на H. pylori, постепенно се е върнала към първоначалната теория „без киселина, без язва“. Като се има предвид, че прогнозата на IPUD е по-лоша от тази на PUD, свързана с H. pylori или НСПВС, внимателната оценка на инфекцията с H. pylori чрез множество паралелни тестове, подробен преглед на анамнезата за лекарства и задълбочено изключване на други възможни причини са от първостепенно значение преди поставяне на диагнозата IPUD. Необходими са по-нататъшни добре проектирани клинични проучвания, за да се изясни естествената история на IPUD и да се оптимизира стратегията за лечение на това нововъзникващо заболяване.
Бележки под линия
Не е докладван потенциален конфликт на интереси, отнасящ се до тази статия.
- Бактериална дисбиоза - симптоми, диагностика и лечение
- Диагностика на алергичен колит; Лечение на деца в Бостън; s Болница
- Консервативен подход към лечението на зъбна ерозия Доклад
- Апендицит при деца - причини, симптоми, диагностика, лечение и профилактика
- Симптоми на счупена ръка, причини, диагноза, лечение