Осама Хамди
Център за диабет Джослин, Медицинско училище в Харвард, One Joslin Place, Бостън, Масачузетс 02215 САЩ
Сахар Ашрафзаде
Център за диабет Джослин, Медицинско училище в Харвард, One Joslin Place, Бостън, Масачузетс 02215 САЩ
Адам Моталиб
Център за диабет Джослин, Медицинско училище в Харвард, One Joslin Place, Бостън, Масачузетс 02215 САЩ
Резюме
Цел на прегледа
Затлъстяването и диабет тип 2 (T2D) са тясно свързани метаболитни заболявания. Повечето хора с T2D имат наднормено тегло или затлъстяване, което повишава сърдечно-съдовия им риск. Етиологията на двете заболявания е многостранна, поради което се изисква мултидисциплинарен подход за тяхното овладяване. Този преглед описва най-ефективния мултидисциплинарен подход за управление на теглото при пациенти с T2D в реалната клинична практика.
Последни открития
Програмите за управление на теглото в реални клинични условия водят до дългосрочна загуба на тегло до 5 години.
Обобщение
Мултидисциплинарният подход за управление на затлъстяването и T2D чрез намаляване на теглото е осъществим в реалната клинична практика и се препоръчва като част от лечебния план за пациенти с T2D с наднормено тегло или затлъстяване. Последните данни показват, че мултидисциплинарен подход за управление на теглото при пациенти с T2D води до дългосрочна загуба на тегло и е свързан с подобрени сърдечно-съдови рискови фактори.
Въведение
Затлъстяването и диабет тип 2 (T2D) са метаболитни заболявания, които са достигнали пандемични пропорции [1, 2]. Центровете за контрол и превенция на заболяванията в САЩ (CDC) съобщават, че повечето хора с T2D имат наднормено тегло или затлъстяване [3]. Освен това, засегнатите от T2D и затлъстяването са изложени на по-голям риск от развитие на сърдечно-съдови заболявания [4]. Причините за повишеното разпространение на затлъстяването и T2D са многостранни и включват генетични, екологични, поведенчески и социални елементи [5 •]. Други епигенетични проучвания обясняват нарастващото разпространение на T2D от едно поколение на следващо [6].
Контролирането на двете заболявания чрез управление на теглото изисква интензивен мултидисциплинарен подход. Всички клинични насоки препоръчват промяна на начина на живот като първата стъпка в управлението на T2D [7, 8]. Лекарите от първичната помощ обаче често се борят с консултиране на начина на живот, което води до бързо започване на фармакотерапия на диабета [9-11]. За съжаление, много от често използваните антихипергликемични лекарства подобряват наддаването на тегло [12]. С нарастването на телесното тегло пациентите стават по-устойчиви на инсулин [13], което допълнително води до необходимостта от по-високи дози от тези лекарства или добавяне на други антихипергликемични лекарства, за да се поддържа гликемичният контрол на целта. Тази обичайна практика оставя нашите пациенти в капан в порочен кръг.
И обратно, 7% намаление на телесното тегло, постигнато чрез интензивна намеса в начина на живот, значително подобрява инсулиновата чувствителност [14]. Резултатите от Програмата за профилактика на диабета (DPP) показват, че загубата на тегло за приблизително 3 години помага на хората с преддиабет и затлъстяване да намалят честотата на T2D с 58% [15]. Проучването „Действие за здраве при диабет“ (вижте AHEAD) съобщава, че модификацията на начина на живот подобрява гликемичния контрол в допълнение към понижаването на телесното тегло сред пациентите с T2D [16]. Въпреки че проучването не е постигнало основните крайни точки за намаляване на сърдечно-съдовите събития и смъртността, участниците в рамото с интензивна интервенция в начина на живот са имали по-ниска употреба на лекарства за диабет, хипертония и дислипидемия; имаше по-малко хоспитализации; и показа намален риск от хронични бъбречни заболявания и депресия в сравнение с контролната група за подкрепа и образование на диабета [16]. Наскоро съобщихме, че дългосрочната загуба на тегло може да се поддържа в продължение на 5 години при пациенти с диабет и затлъстяване, които са се включили в интензивна мултидисциплинарна програма за намеса в начина на живот в реалната клинична практика [17 ••].
Този преглед описва компонентите на практичен и ефективен мултидисциплинарен подход за управление на теглото при пациенти с T2D и затлъстяване в реалната клинична практика.
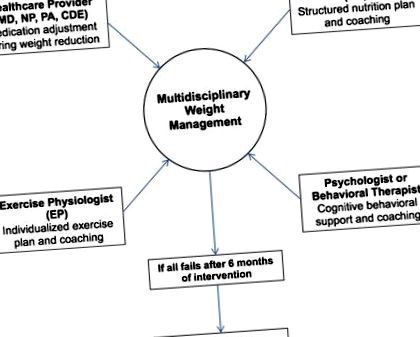
Мултидисциплинарен подход към управлението на теглото
Мултидисциплинарното управление на теглото се препоръчва от медицинските дружества [18]. Данните от Националния регистър за контрол на теглото показват, че тесните подходи за намаляване на теглото рядко са ефективни, но че по-широкият, многостранен подход е по-устойчив [19, 20]. Освен това, скорошни проучвания показват, че мултидисциплинарното управление на теглото води до дългосрочно поддържане на загуба на тегло [17 ••, 21].
Програмата за постигане на тегло и интензивно лечение (защо да изчакате) на Центъра за диабет Joslin се очертава като жизнеспособен модел на ефективна мултидисциплинарна намеса за управление на теглото в реалната клинична практика [22]. Програмата, стартирала през 2005 г., е разделена на първоначални 12 седмици интензивна интервенция, по време на която участниците се ангажират ежеседмично за групова интервенция, последвана от ежемесечни последващи сесии, които да им помогнат да поддържат загуба на тегло в дългосрочен план. Неотдавнашно проучване показа, че участниците в програмата Why WAIT поддържат 6,4% загуба на тегло след 5 години, а участниците, постигнали ≥ 7% след първата година (53%), поддържат 9% загуба на тегло след 5 години [17 ••]. Други проучвания върху програми за управление на теглото в реалната клинична практика също са показали благоприятни резултати за по-кратки периоди [23-25]. Компонентите на програмата Why WAIT са описани по-долу и са обобщени на фиг. 1 .
Мултидисциплинарният подход за управление на теглото при пациенти с диабет тип 2 и затлъстяване
Компоненти на мултидисциплинарния подход
Корекции на лекарства
Лекарите, особено тези, работещи в заведения за първична медицинска помощ, са на първа линия в борбата срещу затлъстяването и T2D. Изключително важно е лекарите не само да проверяват затлъстяването и диабета, но и да ги управляват агресивно в началото на заболяването. Много проучвания обаче съобщават, че управлението на теглото рядко се обсъжда с пациенти поради липса на обучение, време или възстановяване на разходите [26].
маса 1
Корекция на лекарствата за диабет по време на мултидисциплинарно управление на теглото при пациенти с диабет тип 2 и затлъстяване
| Пиоглитазон | Сулфонилурейни продукти Глимепирид Глипизид XL | Метформин | Аналози на GLP-1 Екзенатид Exenatide ER Лираглутид Албиглутид Дулаглутид Семаглутид | |
| Сулфонилурейни продукти Глибурид Глипизид | Глинидес Репаглинид Натеглинид | DPP-4 инхибитори Ситаглиптин Саксаглипитин Линаглиптин Алоглиптин | ||
| Инсулин NPH Гларжин Редовен Като част Лиспро Глулизин | Инсулин Детемир Деглудек Glargine U-300 Глулизин (PP) Аспарт (PP) | α-Глюкозидазни инхибитори Акарбоза Миглитол | Прамлинтид | |
| Колесевелам | SGLT2-инхибитори Канаглифлозин Дапаглифлозин Ембаглифлозин | |||
| Бромокриптин | ||||
| Корекции | Спиране, намаляване или превключване | продължи | Добавяне | |
Внимателното проследяване на нивата на кръвната захар е особено важно по време на загуба на тегло. Пациентите се съветват да използват непрекъснат глюкозен монитор или да проверяват нивата на кръвната си глюкоза 5-8 пъти дневно: преди хранене, преди и след тренировка и преди лягане. Дневниците на кръвната глюкоза трябва да се преглеждат ежеседмично по време на интензивния период на управление на теглото от доставчици на здравни грижи, включително лекари, практикуващи медицински сестри, асистенти или сертифицирани диабетни медицински сестри. Антихипергликемичните лекарства трябва да бъдат титрувани съответно, за да се предотврати хипогликемия по време на намаляване на теглото. Появата на хипогликемия със загуба на тегло в резултат на подобрена инсулинова чувствителност може да бъде бариера за прогресивна загуба на тегло и трябва да се избягва дори чрез примитивни лекарствени намаления, ако кръвната захар е в рамките на целевия диапазон.
Хранителна терапия
Правилната хранителна терапия обикновено започва с RD, оценяващ потенциалните участници. Тази оценка включва преглед на диетичната история и/или 24-часово припомняне на диетата и преглед на спазването на препоръките за хранене по време на предишни опити за управление на теглото. Той също така включва идентифициране на потенциални бариери пред спазването на хранителен план. Всеки участник трябва да получи план за хипокалорично хранене, закръглен до най-близкото ниво от 1200, 1500 или 1800 kcal за улесняване на приложението въз основа на пола, височината и предишния енергиен прием [22]. В проучването Look AHEAD участници, чието тегло е над 250 фунта. на изходно ниво са били поставени на 1500-1800 кал диетичен план, и тези, чието тегло е по-малко от 250 lbs. са били поставени на 1200–1500 кал диетичен план [38, 39]. В „Защо да чакате“ мъжете са поставени на 1800 кал диетични планове, а жените на 1500 кал диетични планове. Ако целевата загуба на тегло не бъде постигната в рамките на 6 седмици, диетичният план се повишава съответно до 1500 и 1200 кал. Жените, които са по-ниски от 150 см, получават 1200 кал диетични планове от началото на програмата. Структурираните планове за хранене осигуряват приблизително 40–45% от дневния енергиен прием от въглехидрати с 14 g фибри на 1000 кал, Caballero B. Глобалната епидемия от затлъстяване: общ преглед. Epidemiol Rev. 2007; 29 (1): 1–5. doi: 10.1093/epirev/mxm012. [PubMed] [CrossRef] [Google Scholar]
- Загуба на тегло може; лекува; диабет тип 2 като пациенти, прехвърлили обратна смъртоносна болест
- Том Ханкс, Рита Уилсън Диета за диабет тип II и отслабване
- Съображения за тегло във фармакотерапията за диабет тип 2
- Мултидисциплинарният подход към отслабването, определящ ролите на необходимите доставчици
- Отслабване (NLP тип подход) Изтегляне - Хипноза MP3 Хипнотичен свят