Резюме
Заден план
Критериите за стабилизиране на затлъстяването на King's (KOSC) се състоят от четиристепенна група от свързани със здравето домейни. Ние имахме за цел да проучим дали според KOSC пациентите, подложени на бариатрична хирургия, се различават от тези, които избират консервативно лечение.
Методи
Класирахме 2142 последователни пациенти с морбидно затлъстяване, посещаващи нашия център от 2005-10 г., в следните KOSC домейни: дихателни пътища/апнея, индекс на телесна маса (ИТМ), сърдечно-съдов риск (CV-риск), захарен диабет, икономически усложнения, функционални ограничения, гонадални дисфункция и възприемано здравословно състояние/образ на тялото. Както пациентите, така и лекарите се споразумяха за избора на лечение чрез общ процес на вземане на решения.
Резултати
Общо 1329 (62%) пациенти са избрали намеса за начин на живот и 813 (37%) за бариатрична хирургия като първи избор на лечение. Пациентите, лекувани с бариатрична хирургия, са по-млади (42 срещу 44 години, стр 2, стр 2, ИТМ ≥ 40 kg/m 2 се свързва с 85% увеличени шансове за бариатрична хирургия (OR 1,85 [95% CI 1,48, 2,30]). И обратно, пациентите с ≥20% десетгодишен CV-риск, са имали по-ниски шансове за бариатрична хирургия, отколкото пациенти с
Заден план
По няколко причини се изискват начини за измерване и описване на здравословното състояние при отделни пациенти със затлъстяване. Нарастващото разпространение на затлъстяването предполага, че за да се оптимизират ползите за здравето на обществено ниво, е необходимо да се даде приоритет на лечението на тези пациенти, които могат да се възползват най-много. На нивото на отделния пациент, пациентите и клиницистите, които обсъждат възможностите за лечение, ще се възползват от възможността да се консултират със сериозни доказателства за очакваните ползи и странични ефекти от различни лечения за отслабване при пациенти с даден здравен профил.
Най-широко използваната мярка за затлъстяване е индексът на телесна маса (ИТМ). Повишаването на ИТМ е свързано с повишен риск от диабет тип 2, сърдечно-съдови заболявания и честота на няколко ракови заболявания [1–3]. ИТМ и други антропометрични системи за класификация не отразяват точно нито наличието, нито тежестта на свързаните със затлъстяването рискове за здравето, съпътстващите заболявания или качеството на живот на индивидуално ниво [4]. Съответно, наскоро бяха предложени две клинични стадийни системи за свързани със затлъстяването състояния и съпътстващи заболявания. Целите на тези системи бяха да възприемат по-холистичен подход към описването на здравния статус при отделни пациенти и да помогнат да се дефинират ясни индикации за лечение на затлъстяването, както и да се идентифицират пациенти, които биха могли да се възползват най-много от бариатричната хирургия [5–8]. Системата за стабилизиране на затлъстяването в Едмънтън (EOSS) класифицира пациентите с ИТМ ≥30 kg/m 2 според медицинска, психическа и функционална ос [7]. Критериите за стабилизиране на затлъстяването на King's (KOSC) класифицират пациентите в девет области, в рамките на които на всеки пациент се определя етап от 0 до 3 [6, 9].
В това проучване имахме за цел да преценим ретроспективно дали, според KOSC, пациентите, претърпели бариатрична хирургия в център за третична помощ, се различават от тези, избрали нехирургично лечение. Ние предположихме, че пациентите, претърпели бариатрична хирургия, ще имат по-високи резултати според KOSC в повечето домейни, което показва повече съпътстващи заболявания, свързани със затлъстяването.
Методи
Проектиране и проучване на популацията
Статистически анализ
Данните са представени като средно (стандартно отклонение [SD]) или пропорции (%). Непрекъснатите променливи бяха сравнени с помощта на независими проби т-тест и категориална променлива, използвайки или χ 2 тест или точен тест на Fisher, според случая. За оценка на връзките между KOSC и лечението на затлъстяването са използвани едномерни и многовариативни логистични регресионни анализи. При оценката на риска сравнихме пациенти с по-нисък риск от заболяване (стадий 0-1) с пациенти с по-висок риск (стадий 2-3). Извършихме също поданализи за домейн В, сравнявайки етап 2 (BMI 40–50 kg/m 2) и етап 3 (BMI> 50 kg/m 2) с етап 1, еталон (BMI 35–39,9 kg/m 2 ) и за домейн D, сравняващ пациенти в етап 1 (IFG или HbA1c 5.7–6.4%), етап 2 (диабет тип 2 и HbA1c
Резултати
В анализите бяха включени общо 2142 последователни пациенти, търсещи лечение. От тях 1329 (62%) пациенти са избрали начин на живот и 813 (38%) са избрали бариатрична хирургия (Таблица 2). В сравнение с тези, които са били подложени на начин на живот, пациентите, лекувани с бариатрична хирургия, са били приблизително две години по-млади, са имали по-висок ИТМ, са имали по-висок дял на настоящите пушачи, както и по-нисък десетгодишен прогнозен риск от инцидентни сърдечно-съдови заболявания (ССЗ). Пропорциите на пациентите с обструктивна сънна апнея (OSA), диабет тип 2, хипертония, коронарна артериална болест и MetS не се различават значително между групите (Таблица 2). Пациентите, които са развили затлъстяване преди 20-годишна възраст, са по-склонни първо да изберат бариатрична хирургия, отколкото пациентите, които са развили затлъстяване като възрастни (т.е. ≥ 20 години) (65% срещу 55%, стр Таблица 2 Характеристики на 2142 последователно лечение, търсещо пациенти, стратифицирани по избор на лечение
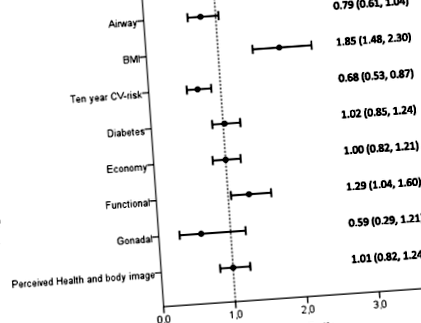
Фигура 1 показва, че пациентите с ИТМ ≥ 40 kg/m 2 са имали 85% увеличени шансове за избор на бариатрична хирургия, докато физическото бездействие е свързано с 29% увеличени шансове за бариатрична хирургия (референтна намеса в начина на живот). В допълнение, пациентите с ≥20% риск от ССЗ са имали 32% по-ниски шансове за бариатрична хирургия, отколкото тези с 2, е свързано с по-високи шансове за последващи бариатрични операции от ИТМ 2 както при жените, така и при мъжете (ИЛИ [95% ДИ] 1,77 [1,37, 2,30] и 2,07 [1,38, 3,13]). И обратно, в сравнение с физическата активност в продължение на минимум една седмица всяка седмица, физическата неактивност се свързва с последващи бариатрични операции при жените, но не и при мъжете (1,36 [1,05, 1,78] и 1,12 [0,76, 1,65]).
Фигурата показва непроменлив анализ за лечение на затлъстяване от всеки домейн на критериите за определяне на затлъстяването на King's (KOSC)
В сравнение с пациентите с малък риск за здравето в ИТМ домейн (Домен В, етап 1), пациентите както в етап 2, така и в етап 3 са по-склонни да се подложат на бариатрична хирургия (етап 2: 1.71 [1.37, 2.15] и етап 3: 3.22 [ 1,73, 3,14], съответно). В областта на диабета (Домен D), обратно, пациентите в рамките на етап 2 (но не и етап 3) са по-склонни да се подложат на бариатрична хирургия в сравнение с пациенти без диабет (етап 2: 1.24 [1.00, 1.54] и етап 3: 0.89 [0.57, 1.39]).
Дискусия
Основната констатация на това ретроспективно проучване на 2142 пациенти, търсещи лечение, е, че само степента на затлъстяване 3 (ИТМ ≥ 40 kg/m 2) е свързана значително с повишени шансове за претърпяване на бариатрична хирургия като основно лечение за болестно затлъстяване. Обратно, повишеният риск от ССЗ е свързан с по-ниски шансове за избор на хирургично лечение. Доколкото ни е известно, това е първото проучване, което оценява, използвайки холистична система за определяне на затлъстяването, дали пациентите, избрали бариатрична хирургия, се различават от тези, които избират консервативно лечение. Важно е, че KOSC са приложени ретроспективно и не оказват влияние върху избора на лечение. Пациентите и мултидисциплинарният екип участваха в споделен процес на вземане на решения [11]. Не можахме да потвърдим нашата хипотеза, че хирургичните пациенти ще имат по-високи резултати в повечето домейни на KOSC.
Хирургичните пациенти са имали малко по-нисък 10-годишен риск от ССЗ (9,4% срещу 10,6%), отколкото пациентите, избрали интервенция за начина на живот. Това може отчасти да се обясни с по-ниската средна възраст в хирургичната група, както и с факта, че някои клиницисти могат да разглеждат високата възраст (например> 60 години) като относително противопоказание срещу операцията. Нашите резултати подкрепят схващането, че по-възрастните пациенти са склонни да избират интервенция в начина на живот, вместо операция за отслабване. От друга страна, в сравнение с намесата в начина на живот, подлагането на бариатрична хирургия като лечение на болестно затлъстяване е свързано със значително намален риск от смъртност дори при пациенти на възраст 55–74 години, според наскоро публикувано проучване [15]. Поради това само възрастта не трябва да се счита за противопоказание при предоперативната оценка на риска за бариатрична хирургия. Важно е, че въпреки че пациентите с висок риск като цяло биха могли да се възползват повече от бариатричната хирургия, пациентите с много висок риск могат също да имат повишен риск от ранни следоперативни усложнения и смърт [16]. Съответно, индивидуалният риск от бъдещо CV-събитие, както и постоперативният риск от усложнения, трябва да бъдат систематично оценявани и обсъждани с пациента и хирурга преди вземането на решение за лечение.
Има убедителни доказателства, че бариатричната хирургия е свързана с разрешаване на диабет тип 2 или подобрен гликемичен контрол [17–20]. За разлика от това, възможните дългосрочни благоприятни ефекти на бариатричната хирургия върху диабета и неговите усложнения са по-малко документирани. Нашият ретроспективен анализ показва, че наличието на диабет (етап 2-3) не е повлияло значително на избора на лечение, въпреки че пациентите с диабет и HbA1c под 9,0% (етап 2) имат малко по-високи шансове (24%) за избор на бариатрична хирургия, отколкото лечение на начина на живот. Това може да означава, че полезните ефекти от бариатричната хирургия са недостатъчно съобщени от нашите мултидисциплинарни екипи или че на пациенти с напреднало заболяване се препоръчва да се въздържат от операция поради по-висок риск от следоперативни усложнения.
Диагнозата на умерена до тежка обструктивна сънна апнея, изискваща непрекъснато лечение с положително налягане в дихателните пътища (CPAP) (Домен А, етап 2), не е свързана с избора на лечение, OR 0,79 (95% CI 0,61, 1,03). Въпреки това, разпространението на умерена до тежка OSA, изискваща CPAP-лечение (11–14%) в настоящия анализ, вероятно е подценено, тъй като данните са получени при първото посещение на пациента преди системната обработка за възможни съпътстващи заболявания (включително сън) регистрации). Предишно клинично изпитване, сравняващо стомашен байпас и интензивна интервенция за набиране на пациенти от същата популация, показва, че 35% и 25% от пациентите в хирургичните и начина на живот са имали умерена до тежка OSA, което показва необходимостта от CPAP-лечение [21].
Избягването на бездействие може да намали смъртността от всички причини и са докладвани повишени нива на физическа активност след бариатрична хирургия [22, 23]. В нашия анализ пациентите с физическа активност под един час на седмица са по-склонни да се подлагат на бариатрична хирургия, отколкото на начина на живот. Въпреки това, въпреки че физическата неактивност е била умерено свързана с последваща бариатрична хирургия при еднофакторния анализ, тази връзка трябва да се тълкува с повишено внимание. След корекции на възрастта и пола, физическото бездействие вече не е свързано значително с повишени шансове за бариатрична хирургия. Освен това, стратификацията по пол показа, че тази връзка е значима само при жените. Дали физическото бездействие трябва да бъде критерий, благоприятстващ бариатричната хирургия, остава отворено за дискусия.
Домейнът на икономиката (Домейн Е) е дефиниран според работния статус, даден от системата за обществено социално подпомагане в Норвегия. Не успяхме да разграничим двата по-ниски етапа в домейн Е и недостатъците на работното място бяха класифицирани в етап 2, докато инвалидността беше класифицирана в етап 3. Тази класификация можеше да надцени недостатъка на работното място от тежкото затлъстяване, тъй като други възможни причини не бяха налични . Две други проучвания са оценили проспективно финансовите аспекти на затлъстяването преди и след бариатрична хирургия [9, 20]. И двете проучвания представят информация за самоотчитане от пациенти преди операцията и 12 месеца след операцията. Въпреки че едно от проучванията отчита подобрения в областта на икономиката след операцията [20], другото не [9].
Не е ясно дали данните за състоянието на гонадите могат да улеснят избора на лечение на затлъстяването при пациенти с морбидно затлъстяване. В наскоро публикувано проучване на жени с болестно затлъстяване, андрогенният статус се нормализира след операция на стомашния байпас, но хормоналните промени не отменят метаболитните аномалии [24]. Настоящото проучване оценява гонадния домен при жените, като преобладаването на хиперандрогенемия и СПКЯ не се различава значително между лечебните групи.
Понастоящем няма консенсус относно терапевтичните последици от психологичната оценка на пациенти с тежко затлъстяване. Психологичните фактори или мотивацията за лечение на затлъстяването не са измерени в настоящото проучване. Пациентите от хирургичната група обаче са имали по-голяма продължителност на затлъстяването и евентуално продължителен период на неуспешно консервативно лечение на затлъстяването. В съответствие с резултатите от предишен преглед от Wadden et al., Голяма част (приблизително 40%) от пациентите в нашата кохорта съобщават за цяла история на симптоми на тревожност или депресия, без разлика между лечебните групи [25] . Въпреки че психичното здраве и афективните симптоми често се подобряват след бариатрична хирургия, е съмнително дали пациентите със сериозни психологически симптоми се възползват от бариатричната хирургия и по-скоро трябва да се въздържат от операция [26, 27]. Проучване на психологическата оценка на кандидатите за бариатрична хирургия показа, че психолозите се различават в своите предоперативни оценки, като респондентите препоръчват или забавяне, или отказване на операция за между нула и 60% от кандидатите. [28].
Силни страни и ограничения
Заключение
ИТМ е най-силният KOSC-домейн, свързан с избора на последваща бариатрична хирургия след споделен процес на вземане на решения. Това проучване оценява KOSC ретроспективно и следователно не може да предостави информация за употребата на KOSC като клиничен инструмент, предназначен за подбор на пациенти за намеса в начина на живот или бариатрична хирургия. Необходими са бъдещи проучвания за бъдещи резултати, за да се оцени приложимостта на KOSC от гледна точка на подпомагане на най-подходящия избор на лечение като част от споделения процес на вземане на решения.
- Защо затлъстяването увеличава тежестта на симптомите на COVID-19 - The Allure Group
- Тестване на ново когнитивно поведенческо лечение за затлъстяване Рандомизирано контролирано проучване с
- Колкото повече ядете, толкова по-малко тегло - хранителна основа за лечение на затлъстяване
- Декларация на WMA относно затлъстяването при деца; WMA; Световната медицинска асоциация
- Асоциацията между затлъстяването и диабета Weston Medical Health; Уелнес центрове за отслабване