Йоахим Меснер
1 Medizinische Klinik und Poliklinik für Gastroenterologie und Revmatologie Department for Innere Medizin, Neurologie und Dermatologie
Фолкер Кийм
1 Medizinische Klinik und Poliklinik für Gastroenterologie und Revmatologie Department for Innere Medizin, Neurologie und Dermatologie
Резюме
Заден план
Лечението с панкреатични ензими трябва да се основава на разбирането за нормалната физиология и патофизиология на екзокринната функция на панкреаса, както и на заболяванията, които причиняват екзокринна панкреатична недостатъчност или от структурен, или от функционален тип. Те включват хроничен панкреатит, рак на панкреаса, муковисцидоза, панкреатикоцибална асинхрония след стомашна или панкреатична хирургия и целиакия.
Методи
Селективен преглед на литературата.
Резултати
Заключение:
Все още няма прост тест, който може да се използва за диагностициране на екзокринна недостатъчност на панкреаса със сигурност. Лечението е симптоматично; целите му са да намали стеатореята и да обърне загубата на тегло.
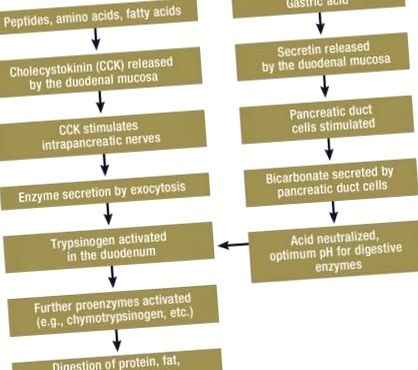
Физиологичните процеси, които протичат по време на храносмилането, са сложни. Това важи особено за регулирането на секрецията и активирането на панкреатичните ензими. Причинно-следствената верига започва с излизането на киселината от стомаха и навлизането в дванадесетопръстника. Това освобождава секретин, който стимулира обемната секреция и секрецията на бикарбонат от панкреаса. Резултатът от това е алкализиране на дванадесетопръстника, като се създава оптимална pH среда за панкреатичните ензими (Фигура). Стимулантите на ензимната секреция са предварително усвоени хранителни елементи като пептони и аминокиселини и мастни киселини, които водят до освобождаване на холецистокинин (CCK) от дванадесетопръстника. Това предизвиква свиване на жлъчния мехур и освобождава ацетилхолин от интрапанкреатичните нервни влакна, които от своя страна стимулират ензимната секреция от панкреаса (Фигура). CCK изглежда не оказва пряко въздействие върху панкреаса на човека.
Физиологични процеси по време на храносмилането
За да се предотврати самосмилането на органа, повечето панкреатични ензими се синтезират като неактивни прекурсори, т. Нар. Зимогени или проензими (трипсиноген, химотрипсиноген, проеластаза и др.) И след това допълнително се пакетират в органели (зимогенни гранули). Амилазата е спонтанно активна. Липазата има междинен статус и се секретира като активен ензим, но нейната липолитична активност е свързана с активиране на кофактор (колипаза). Екзокринните ензими се освобождават от ацинарните клетки на панкреаса чрез сложен механизъм (мембраната на зимогенните гранули се слива с апикалната мембрана на ацинарните клетки). Процесът на активиране на проензимите започва в дванадесетопръстника със секреция на ентерокиназа от лигавицата на горната част на тънките черва в чревния лумен. Това води до отделяне на пептид (пептид за активиране на трипсиноген, TAP) от трипсиноген, което води чрез сложен процес на сгъване до образуването на активен трипсин. Трипсинът вече е в състояние да предаде останалите проензими в активната им форма (Фигура).
Механизмите за изключване на екзокринната панкреатична секреция са разбрани само частично. Смята се, че когато химусът влезе в контакт с илеума, се освобождават хормони (напр. PYY, пептид тирозин тирозин), които водят до инхибиране на панкреатичната секреция и в същото време до инхибиране на апетита (1).
При различни заболявания на панкреаса тези много сложни процеси могат да станат нарушени. Този преглед ще обсъди патофизиологията на панкреатичната недостатъчност и диагностиката и лечението на този комплекс от заболявания. Извършено е селективно търсене на литература на Medline, използвайки думите за търсене „панкреас“, „секреция“, „хроничен панкреатит“ и „екзокринна недостатъчност“.
Етиология на екзокринната панкреатична недостатъчност
Най-честата причина за екзокринна панкреатична недостатъчност при възрастни е хроничният панкреатит, последван от панкреатичен карцином, панкреатична резекция и дефектно излекуване след некротизиращ остър панкреатит със загуба на панкреатични ацини. При децата най-честата причина е муковисцидозата. Благодарение на успешната пневмотерапия, много пациенти с муковисцидоза достигат възрастна възраст с панкреатична недостатъчност, която продължава да изисква лечение. Екзокринната недостатъчност също изглежда много често при захарен диабет. Това обаче е предмет на някои противоречия, особено защото е трудно да се разбере колко функционално значима екзокринна недостатъчност може да присъства при пациенти с диабет тип II, които обикновено са с наднормено тегло.
В допълнение към органичните причини за екзокринна панкреатична недостатъчност има и функционални причини. Те включват, наред с другото, чувствителна към глутен ентеропатия, болест на Crohn с изразено участие на илеума и постцибална асинхрония. След резекция на панкреаса както функционалните (т.е. следоперативни), така и органичните причини могат да доведат до недостатъчност (напр. Малък, хронично променен остатък на панкреаса). След гастректомия, дори частична резекция на стомаха или гастроентеростомия (за болестно затлъстяване или свързана с тумор дуоденална стеноза), или химусът навлиза в дванадесетопръстника твърде рано, или неуспехът на химуса да премине към дванадесетопръстника води до твърде малко CCK и секретин освободен. Тази панкреатична постцибална дисинхрония обяснява функционалната храносмилателна недостатъчност. Тъй като проблемите, свързани с хирургията на панкреаса, са описани в наскоро публикуван преглед, няма да ги разглеждаме тук (2).
Хроничен панкреатит
В индустриализираните държави 70% до 80% от случаите на хроничен панкреатит се разглеждат като предизвикани от алкохол. В 20% до 30% от случаите не се идентифицира провокираща причина. По-рядко срещани причини са панкреас дивизум, хиперпаратиоидизъм и изразена хипертриглицеридемия. Генетични промени се демонстрират при около 30% до 35% от пациентите, например мутации на CFTR (трансмимбранния регулатор на проводимостта на муковисцидоза), SPINK (инхибитор на сериновата протеаза от типа Kazal) или химотрипсин С (3). В по-малко от 1% от случаите е налице наследствен панкреатит, заболяване с автозомно доминантно предаване. В 70% до 80% от тези случаи има мутации на катионния трипсиноген (4).
Много пациенти обаче имат повече от един рисков фактор, напр. Ниска консумация на алкохол в допълнение към генетичен рисков фактор или злоупотреба с никотин и поради тази причина класифицирането в само една категория, например „хроничен алкохолен панкреатит“, няма смисъл. По-точно би било да се използва терминът „хроничен панкреатит“ и да се изброят съществуващите рискови фактори.
Моментът, в който ще настъпи нарушено храносмилане, не е предсказуем при хроничен панкреатит. Вероятността за екзокринна недостатъчност се увеличава с продължителността на заболяването. След 10 години повече от половината пациенти с асоцииран с алкохол хроничен панкреатит имат екзокринна недостатъчност; в края на 20 години почти всички от тях го правят (5). При свързания с алкохола панкреатит прогресията до екзокринна недостатъчност е по-бавна (6).
Панкреасът има голям резервен капацитет. Според DiMagno et al., Повече от 90% от органа трябва да бъдат унищожени, преди да се получи стеаторея. Стеатореята се характеризира с обемно, жълтеникаво, неприятно миришещо изпражнение с дневно общо тегло на изпражненията над 200 g и отделянето на повече от 7 g мазнини на ден в изпражненията (7). Усвояването на въглехидрати и протеини се постига отчасти чрез ензими в слюнката (амилаза), стомаха (пепсин) и лигавицата на тънките черва (пептидази, захаридази). Храносмилането на мазнини обаче до голяма степен зависи от панкреатичната липаза.
Панкреатична недостатъчност след тежък остър панкреатит и при рак на панкреаса
След тежък остър панкреатит или след операция на панкреаса може да възникне екзокринна недостатъчност. Причината е липсата на екзокринна тъкан. Досега хипертрофия на остатъка на органа не е демонстрирана след резекция на панкреаса. Въпреки това, при пациенти с изолиран епизод, например на жлъчен панкреатит, е възможно подобряване на функцията на панкреаса в продължение на 12 до 24 месеца след събитието. Това е за разлика от пациентите с хроничен панкреатит, при които функцията на панкреаса прогресивно се влошава (5).
Панкреатичната недостатъчност е известна и при пациенти с рак на панкреаса. При тези пациенти това се дължи на запушване на панкреасния канал от тумора и е основна причина, поради която тези пациенти губят много тегло.
Диагностициране на панкреатична недостатъчност
Съществуват много процедури, които доказват наличието на панкреатична недостатъчност, базирани на различни основни принципи на теста (каре). Фактът, че има толкова много техники за изследване, е индикация, че никоя от тях не може да покаже надеждно наличието на болестта.
Тестове за доказване на екзокринна панкреатична недостатъчност
Тест за холецистокинин секретин
Определяне на фекална еластаза
Тест за дишане със смесен триглицерид
Екскреция на фекални мазнини
Магнитно-резонансна холангиография (MRC) след стимулация на секретин
Визуално изследване на изпражненията
Ключови съобщения
Трябва да се докаже, че екзокринната панкреатична недостатъчност е налице, преди да се дадат ензимни препарати на панкреаса.
Тъй като чувствителността и специфичността на индиректните тестове за панкреатична функция са много ниски, особено в случаите на лека панкреатична недостатъчност, решението за заместване на панкреатичния ензим се взема емпирично:
доказано наличие на заболяване, което може да доведе до екзокринна панкреатична недостатъчност (хроничен панкреатит, органен дефект след некротизиращ панкреатит, рак на панкреаса, муковисцидоза, функционална панкреатична недостатъчност)
наличие на метеоризъм, диария, стеаторея, загуба на тегло
Хроничният панкреатит може да бъде демонстриран с помощта на образни техники като ултрасонография, ендозонография, КТ и ЯМР. Тъй като обаче няма тясна връзка между структурата и останалата функция на органа (14), в действителност все още може да присъства достатъчна секреция въпреки наличието на (морфологично) обширен хроничен панкреатит с разширяване на канала и калцификации. При почти всички пациенти с морфологично тежко унищожаване на органи обаче може да се приеме загуба на екзокринна функция. По същия начин, ако морфологичните промени са дискретни, не трябва да се очаква или в най-лошия случай само пределна екзокринна недостатъчност. Мненията в литературата се различават относно значението на допълнителното присъствие на бактериален свръхрастеж на червата (15).
Лечение на екзокринна панкреатична недостатъчност
Налични ензимни препарати
В едно проучване, което поради малкия брой случаи може да тества само за еквивалентност, открихме, че мини-микропелети с ентеритно покритие (диаметър 90% 70%> 1,25 mm до 2,0 mm) по отношение на подобряване на храносмилането (19). Перорално приетите панкреатинови препарати, ако не са ентерично покрити, се разграждат не само от киселина и пепсин, но и след освобождаването им в дванадесетопръстника от самите ензими, особено липазата, която е толкова важна (20).
Състоянието на публикуваните изследвания за употребата на препарати от гъбични липази (ризолипаза от Rhizopus oryzae) е незадоволително. От теоретична гледна точка, киселинно-стабилната микробиологично произведена липаза трябва да е идеална (21). Към днешна дата обаче този препарат не е лицензиран за употреба при хора и не е доказано, че е еквивалентен на свинския панкреатин по отношение на храносмилането.
Показания за ензимна терапия и дозировка
Показанието за ензимна терапия на панкреаса е екзокринна недостатъчност. Както беше описано, е трудно да се докаже недостатъчност и констатациите са ненадеждни. Поради тази причина критериите са, че пациентът има не само заболяване, което води до екзокринна недостатъчност, но също така показва симптоми като метеоризъм, диария, стеаторея и/или загуба на тегло. Същото важи и за пациент с функционална панкреатична недостатъчност като постцибална диссинхрония след операция на стомаха/панкреаса или чувствителна към глутен ентеропатия.
Дозировката на панкреатичните ензимни препарати е индивидуално пригодена. Разумната начална доза е 25 000 до 40 000 IU липаза на основно хранене. Дозировката за леки ястия или закуски зависи от техния размер, но трябва да бъде поне 10 000 IU. За да се гарантира, че те са добре смесени с храната в стомаха, панкреатиновите препарати трябва да се приемат не преди, а по време или непосредствено след хранене (22). Ако лечението е неуспешно, дозата може да се увеличи. Ако успехът остава неуловим, трябва да се опита съвместно лечение с инхибитори на протонната помпа (PPI). Допълнителни панкреатични ензими също трябва да се дават на пациенти с тежка екзокринна недостатъчност, които са на полимерна диета (така наречената храна за астронавти) (23).
В изключителни случаи може да има екзокринна недостатъчност, дори когато резултатите от тестовете за функцията на панкреаса са непатологични или гранични патологични. В такива случаи ензимите могат да се дават в продължение на около 14 дни. Ако не се наблюдава трайно подобряване на симптомите, много вероятно е проблемът да не е екзокринна недостатъчност и панкреасните ензими не трябва да се предписват допълнително.
Неблагоприятни ефекти
Съобщава се за възпалителни стенози на дебелото черво като страничен ефект от терапията с високи дози панкреатин при пациенти с муковисцидоза (24). Не е известно дали тези стенози са причинени от съставки в чревната обвивка или от високата концентрация на храносмилателните ензими.
Благодарности
Преведено от оригиналния немски от Kersti Wagstaff MA.
- Кислородно-озонови сауни Интегриращи лекари Озонокислородна терапия IV терапия хипербарна
- Терапията с озонова шушулка Ви харесва уелнес
- Озонотерапия - Медицински компютър за отслабване
- Озонотерапия Др
- Озонотерапия Клиничен преглед