От Александър Карпов, Марина Короткова, Грегъри Шиферсън и Елена Котомина
Изпратено: 14 май 2019 г. Преглед: 12 август 2019 г. Публикувано: 21 април 2020 г.
Резюме
Ключови думи
- електроимпедансна мамография
- рак на гърдата
- анкетна група
- структура на млечната жлеза
- свързана с възрастта електрическа проводимост
- аномална проводимост
- изкривена мамографска схема
информация за глава и автор
Автори
Александър Карпов *
- Отделение за перинатална диагностика, Клинична болница № 9, Русия
Марина Короткова
- Главна женска клиника, Клинична болница № 9, Русия
Грегъри Шифърсън
- Катедра по акушерство и гинекология, Ярославска държавна медицинска академия, Русия
Елена Котомина
- Отделение за ултразвукова диагностика, Ярославска регионална онкологична болница, Русия
* Адресирайте цялата кореспонденция на: [email protected]
От редактирания том
Редактирани от Луис Техедор, Сусана Гомес Модет, Лъчезар Манчев и Арли Адитя Парикесит
1. Въведение: проблеми при скрининга за рак на гърдата
През 1968 г. Джеймс Максуел Глоувър Уилсън и Гунар Юнгнер, подкрепени от Световната здравна организация, публикуват изследване на име [1]. През 1972 г. Американското общество за борба с рака съвместно с Националния институт по рака разработи демонстрационен проект за откриване на рак на гърдата, насочен към извършване на рентгенов мамографски скрининг на рак на гърдата за повече от четвърт милион американски жени.
Оттогава рентгеновата мамография се превърна не само в основния скринингов метод, но и в „златния“ стандарт в диагностиката. Важно е да се разграничи разликата между скрининговите тестове и ранната диагностика. Ранната диагностика предполага ранно откриване на тумори при пациенти със симптоми. Скрининговият тест означава ранно откриване на тумори при пациенти без симптоми [2]. В наши дни скринингът използва рентгенова мамография като метод за ранна диагностика на рак на гърдата. Въпреки това, използвана като скринингов метод, рентгеновата мамография има своите ограничения и недостатъци. Ще посочим някои проблеми на основния метод за скрининг.
Възраст. Жените на възраст под 40 години обикновено не се подлагат на скрининг за рак на гърдата, тъй като чувствителността на мамографията е ниска при тази популация поради високата плътност на гръдната тъкан [3]. Беше открито, че мамографският скрининг под 50-годишна възраст е не само по-малко ефективен от този в по-голямата възраст, но е свързан и с по-висок радиационен риск [4]. Преместването на скрининга към възрастовия диапазон под 40 е нежелателно, тъй като това ще доведе до увеличаване на облъчването на пациентите. Възрастовите ограничения за рентгеновата мамография са тясно свързани с заболеваемостта от рак на гърдата.
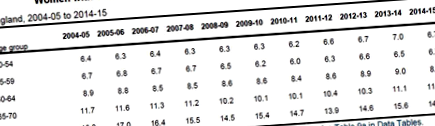
Заболеваемост. Според данните на Информационния център за здравни и социални грижи [5], въпреки скрининговите програми, заболеваемостта от рак на гърдата не намалява; тя остана на същото ниво за всички възрастови групи в продължение на 10 години от 2004–2005 г. до 2014–2015 г. (Таблица 1). За да се реши проблемът със заболеваемостта, изглежда естествено да се измести рамката за скрининг надолу по възрастовата скала. Но възрастовите ограничения не позволяват това.
маса 1.
Жени с рак, открити по възрастова група.
Експлоатационни характеристики (чувствителност и специфичност). Проучването за скрининг е проучване с ниско разпространение. По правило проучването с ниско разпространение е превантивна проверка. Скрининговото проучване се характеризира с неограничено вземане на проби, обикновено се оценява на хиляди, с ниско разпространение, стандартизирана процедура, значителен превес на здрави пациенти над пациенти с патологии, невъзможност за използване на референтен метод и хистологична проверка на диагнозата поради голям брой здрави пациенти, значително преобладаване на ранен стадий на заболяването сред засегнатите пациенти и невъзможност за прилагане на оперативни характеристики, т.е. чувствителност и специфичност. Невъзможно е да се получат оперативни характеристики и данни за честотата от данните от скрининговото проучване. Оперативни характеристики могат да се получат при преглед на пациенти със симптоми.
Таблица 2 показва оперативните характеристики на рентгеновата мамография, получена през 6-годишен период от голяма група пациенти със симптоми [6].
Таблица 2.
Броят на пациентите, посещаващи симптоматичната клиника за гърди, по възраст и окончателна диагноза или имат рак на гърдата, или нямат рак на гърдата.
Чувствителността на рентгеновата мамография, използвана за диагностика на рак на гърдата над 80%, която би задоволила скрининговите изисквания, се наблюдава само във възрастовите групи 70–79, 80–89 и 90+.
Плътност на гърдите. Ракът на гърдата често е подобен на рентгеновата плътност на фиброгландуларната тъкан, което затруднява разграничаването на тези видове тъкани поради маскиращия ефект на плътната жлезиста тъкан [7]. Обяснява ненадеждността на рентгеновата мамография за диагностика на рак при жени с жлезист паренхим с висока плътност и фиброкистозна болест. Жените с висока мамографска плътност имат по-висок риск от поява на рак на гърдата [8]. Доказано е, че високата мамографска плътност може да бъде свързана с четворно увеличаване на риска от рак на гърдата [9, 10].
Формиране на анкета или рискова група. Според дефиницията на Световната здравна организация „трябва да има разпознаваем латентен или ранен симптоматичен етап. Естествената история на състоянието, включително ранният стадий, трябва да бъде адекватно разбрана. ’С помощта на скрининга става възможно да се формират рискови групи от рак на гърдата. Тъй като дукталният карцином произхожда от епителни клетки, областите с фиброгландуларни тъкани и голямо количество клетки са силно податливи на увеличената епителна пролиферация [11]. Количествената оценка на състоянието на фиброгландуларната тъкан трябва да се използва като критерий за подбор, позволяващ да се разграничат нормата и патологията. Пациентите с необичайно за тяхната възраст количество фиброгландуларна тъкан трябва да станат част от групата за наблюдение. Съществуващите скринингови методи не позволяват да се формират групи за наблюдение на рака на гърдата.
Повторни прегледи. Скринингът е динамичен процес. Изземването на пациент за скрининговата програма може да предизвика безпокойство или сериозни притеснения за потенциално заболяване, така наречения синдром на Улисес, и да доведе до многократно облъчване [12]. Във връзка с това е разумно да се използват безопасни скринингови методи, които позволяват многократни повторни изследвания. Честотата на прегледите, особено сред високорисковите пациенти и в случаите на хормонозаместителна терапия, се избира индивидуално в зависимост от откритата патология.
Излагане на радиация. Жлезистата тъкан в гърдите е най-податлива на облъчване в сравнение с мазнините, кожата и ареолата, тъй като незрелите клетки са по-уязвими от излагане на йонизиращо лъчение [13]. И тъй като дукталният карцином произхожда от епителните клетки, той оставя недоумение защо рентгеновата мамография се използва в скрининговите програми за рак на гърдата. Мамографията е увеличила риска от радиационно-индуциран рак на гърдата. Предполага се, че ниската доза на радиация е по-рискова от по-високата доза на радиация [14, 15].
Риск от разкъсване. Мамографската процедура крие риск от разкъсване на капсулиран тумор на рак, който може да възникне по време на компресията на гръдната тъкан и може да доведе до метастази. Съвременното оборудване за мамография използва 42 килограма налягане [16]. Може да е достатъчно за разпадането на капсулата и образуването на метастази.
Техника на мамография. Съгласно критериите за скрининг на заболяването, диагностичният метод трябва да бъде достъпен и приемлив за населението [1]. Мамографската техника може да бъде оценена чрез анализ на приложената доза, качеството и размера на лъча и специфичното компресиране на гърдата. Установено е, че дозата на облъчване и нарастването на случаите на рак на гърдата са свързани [13]. Директните изчисления на дозата на облъчване (mGy) за конкретна млечна жлеза са невъзможни. Трудността се крие в познаването на структурата на конкретна млечна жлеза, което е необходимо за изчисляване на коефициента на преобразуване. Поради тази причина се използва средна доза, която зависи от дебелината на гърдата. В съвременните мамографи експозицията се избира автоматично въз основа на дебелината на компресираната гърда. Специфичното компресиране на гърдата е изходната линия за качествено изображение. Грешките, които могат да възникнат при изчисляването на дебелината на гърдите по време на компресията на гърдата, са свързани с панела за компресия, който може да се огъне и деформира.
2. Формиране на анкетна група
Рискови фактори за рак на гърдата. Съществува представа за рискови фактори за развитие на рак на гърдата. Високата плътност на гърдите е един от най-силните рискови фактори за развитието на рак на гърдата. Много от посочените рискови фактори за рак на гърдата влияят на плътността на гърдите в дългосрочен план чрез хормони. Жените с висока плътност на гърдите имат по-висока концентрация на естроген в кръвния серум, отколкото жените с по-ниска плътност на гърдата, а рискът от рак на гърдата за тях е два пъти по-висок в сравнение с ниското ниво на циркулиращите естрогени [18]. При жените с изключително висока плътност на гърдите относителният риск от рак на гърдата е четири до осем пъти по-висок от високата плътност на гърдите или около два пъти по-висок от средната плътност на гърдите [19]. Относителният риск от рак на гърдата при жени с изключително висока плътност на гърдите е 6,0 [с 95% доверителен интервал, 2,8–12,9] и е третият рисков фактор след пола и възрастта на пациента [20]. Търсенето на рискови фактори, диагностиката и превантивните мерки за висока плътност на гърдите формира ново поле за изследване.
Висока плътност на гърдите. Плътността на гърдите е обратно пропорционална на съдържанието на мастна тъкан и право пропорционална на съдържанието на епителната и фиброзна тъкан [21]. С напредване на възрастта плътността на гърдите намалява и тъканите на гърдите ‘остаряват’ [21]. Серийната мамография показа, че първоначалната плътност на гърдите влияе върху изменението на плътността през живота: свързаното с възрастта намаление на висока плътност е по-силно от намаляването на плътността в случаите на по-ниска плътност [22]. Установено е, че съществува връзка между високата плътност на гърдите и хормоналния статус. Специфичните особености на репродуктивната анамнеза, менструационната анамнеза, менопаузалният статус, прекомерното тегло и екзогенните и ендогенните хормони влияят върху плътността на гърдите. Жените с висока плътност на гърдите имат по-висока концентрация на естроген в кръвния серум, отколкото жени с по-ниска плътност на гърдите. Заместителната терапия с естроген в пред- и постменопаузален период увеличава плътността на гърдите [23, 24, 25]. Следователно, маркерът за „плътност на гърдите“ има по-голям потенциал за използване за профилактика на рак на гърдата [26].
Методи за оценка на плътността на гърдите. Откриването на жени с висока плътност на гърдите е основната цел на скрининга. Днес няма установен „златен“ стандарт за оценка на плътността на гърдите. Има няколко метода за оценка на плътността на гърдите. Визуалните методи се основават на качествения анализ на паренхима на гърдата, като например в класификациите на Wolf, Tabàr, Boyde и BI-RADS. Целта на полуавтоматичната оценка е да се измери плътността на гърдите. Съществуват автоматизирани системи за оценка на площта на плътността на гърдите. Обемните методи позволяват да се оцени действителният обем на фиброгландуларната тъкан. Трябва да се отбележи, че различните методи за измерване на плътността на гърдите използват само рентгенови системи. Има остра необходимост от допълнителен скрининг на жени с висока плътност на гърдите [27]. Поради нарастващия интерес към оценката на плътността на гърдите се появяват нови диагностични методи.
Фигура 1.
Тип IV (ACR IV). Ацинарно-дуктален тип. Екстремна плътност на тъканите.
Фигура 2.
Тип I (ACR I). Аморфен тип. Ниска плътност на тъканите.
На Фигура 2 можете да намерите примери за мамографии с електрически импеданс от същата възрастова група, но с различна структура на гърдите: 36-годишна пациентка с ацинарно-дуктален тип и висока тъканна плътност и 34-годишна пациентка с аморфна структура и ниска тъканна плътност (Фигура 2). За да се сформира анкетна група, е необходимо да се определи не само структурата на гърдата, но и съответствието между вида на структурата и свързаната с възрастта електропроводимост на гърдата.
Таблица 5.
Диагностична таблица на свързаната с възрастта електропроводимост на гърдата.
- Може ли електрическото стимулиране на мозъка да намали глада и лека закуска Медицински бюлетин Здравни новини и
- Задействайте метаболизма си 9 доказани принципа за изгаряне на мазнини и отслабване завинаги от Lyssie
- Жител на Глендейл, който е написал книга за отслабване, основана на библейски принципи, за да се появи в Бърбанк -
- Хармонична програма за отслабване Основен пакет - Оптимални здравни решения
- Първо пътуване до медицински преглед на MEPS