Gisah Amaral de Carvalho, Tayane Muniz Fighera
Резюме: Автоимунните заболявания на щитовидната жлеза са широко разпространени и много засегнати индивиди може в даден момент да се нуждаят от заместване на хормона на щитовидната жлеза. Въпреки че повечето пациенти постигат нормални нива на щитовидната жлеза, като приемат редовни дози левотироксин, това не е така при някои пациенти, въпреки високите дози. В много случаи лошото придържане към лечението и злоупотребата с лекарства са основните причини за неадекватен контрол. От друга страна, други автоимунни заболявания, като цьолиакия и атрофичен гастрит, са силно разпространени при пациенти с автоимунно заболяване на щитовидната жлеза. Тези заболявания могат да се намесят в лечението с тиреоиден хормон и да доведат до неадекватни нива на щитовидната жлеза, въпреки пълното спазване на терапията. Целта на настоящата статия е да се обсъдят основните нарушения на стомашно-чревния тракт, които засягат пациенти с автоимунно заболяване на щитовидната жлеза, и лечението му с тиреоиден хормон.
Ключови думи: Автоимунно заболяване на щитовидната жлеза; левотироксин; стомашно-чревни заболявания; цьолиакия; атрофичен гастрит
Подадено на 12 юни 2014 г. Прието за публикуване на 02 юли 2014 г.
Въведение
Автоимунните заболявания на щитовидната жлеза са често срещани нарушения сред населението. Най-честите автоимунни заболявания на щитовидната жлеза са тиреоидит на Хашимото (2-3% от населението) и болест на Грейвс (1-2% от жените и 0,1% до 0,2% от мъжете) (1). Лечението на тиреоидит на Хашимото се основава на заместване на левотироксин (2). Освен това, болестта на Грейвс може да бъде лекувана с антитиреоидни лекарства, радиоактивен йод или тиреоидектомия. Всички тези възможности за лечение могат да доведат, за кратко или дълго време, до хипотиреоидизъм (3).
Приблизително 62-82% от левотироксина се абсорбира след перорално приложение, през първите 3 часа след поглъщането, особено в йеюнума и илеума (4). Средно 70% до 80% от приетата доза се абсорбира при еутиреоиден индивид и тази скорост на абсорбция може да бъде намалена при пациенти с хипотиреоидизъм (5). Абсорбцията на левотироксин е максимална, когато стомахът е празен, което отразява значението на стомашната киселинност в процеса. Освен това, целостта на стомашно-чревния тракт е ключов фактор за адекватна абсорбция на тироксин.
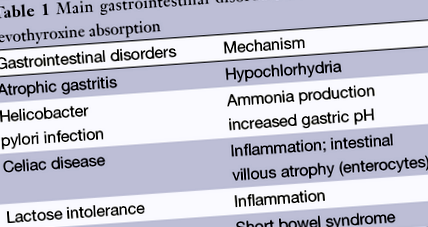
Основната причина за неадекватен контрол и повишена нужда от тиреоиден хормон при пациенти с хипотиреоидизъм е лошото придържане към правилната употреба на левотироксин. Въпреки това, след като лошото придържане е изключено и преодоляно от алтернативни режими на лечение (6,7), трябва да се изследва съвместното съществуване на други заболявания, които могат да попречат на лечението, особено при пациенти, които не постигат биохимичен контрол, въпреки високите дози левотироксин ( > 2 µcg/kg) (Таблица 1). Целиакия и атрофичният гастрит са автоимунни заболявания и разпространението му е по-високо при пациенти с дисфункция на щитовидната жлеза (8). При пациенти с хипотиреоидизъм появата на тези нарушения може да бъде свързана с по-високи дози левотироксин (9). По същия начин, пациенти с еюноилеален байпас или друга резекция на червата може да се нуждаят от корекция на левотироксин след операция (10). Други фактори, включително възраст, лоша диета, лекарства и съществуваща стомашно-чревна малабсорбция също могат да повлияят на абсорбцията на тироксин (4).
Целта на този преглед е да опише основните нарушения на стомашно-чревния тракт, които засягат пациенти с автоимунно заболяване на щитовидната жлеза, и лечението му с тиреоиден хормон.
Състояния, засягащи стомашната киселинност
Атрофичен гастрит
Инфекция с хеликобактер пилори
Сред тези 248 пациенти, лекувани с левотироксин за Centanni et al. (18), 11 пациенти, диагностицирани с Helicobacter pylori инфекция, са били лекувани за тази инфекция. При тези пациенти нивата на TSH са измервани преди и след лечението и са били ясно намалени след ерадикация на Helicobacter pylori. Тези резултати ясно демонстрират ефекта на инфекцията върху лечението с тиреоиден хормон и последиците от ликвидирането на Helicobacter pylori, ефекти, установени и в други проучвания (25). Наличието на Helicobacter pylori повишава рН на стомаха чрез локалното производство на амоняк, което променя абсорбцията на много лекарства (25). И накрая, други десет пациенти (18) с мултинодуларна гуша и гастроезофагеален рефлукс са лекувани с омепразол 40 mg дневно в продължение на 6 месеца, заедно с левотироксин. След този период трябва да се увеличи дозата Т4, за да се поддържат ниски нива на TSH. Освен другите инхибитори на протонната помпа, омепразолът вероятно намалява абсорбцията на левотироксин, тъй като ефектът им върху стомашната киселинност.
Нарушения на червата
Цьолиакия
Целиакия (CD) или чувствителната към глутен ентеропатия е състояние на трайна непоносимост към глутен от диетата, което причинява увреждане на лигавицата на тънките черва при генетично чувствителни индивиди. Имунният отговор, насочен срещу специфични антигени на глутен, води до унищожаване на чревните епителни клетки (ентероцити). Възпаление, хиперплазия на крипти и вилозна атрофия са някои от хистологичните находки, които могат да регресират или дори да изчезнат с отстраняването на глутена от диетата (9). Епидемиологичните проучвания установяват, че разпространението на CD в популацията е приблизително 1%, но е известно, че това състояние е недостатъчно диагностицирано, главно защото много случаи са субклинични (26-28). Целиакия трябва да се има предвид в много клинични ситуации, тъй като ранната диагноза и подходящото лечение имат значително въздействие върху заболеваемостта и смъртността на засегнатите лица (29). Класическите симптоми на глутенова ентеропатия включват стеаторея, повръщане и кахексия (30), но през последните няколко десетилетия по-леката форма на заболяването е най-честата клинична проява (31-33). В тези случаи се наблюдават леки симптоми или дори атипични. В тези случаи CD може да бъде диагностициран чрез фамилна анамнеза или от време на време скрининг (безшумен CD) (34).
Наблюдавано е повишено разпространение на дисфункция на щитовидната жлеза при пациенти с CD. Midhagen и сътр. (35) съобщават за съвместното съществуване на тиреотоксикоза при 5% и хипотиреоидизъм при 5,8% от пациентите с непоносимост към глутен. Reunala и Collin (36) оценяват 305 пациенти с дерматит херпетиформис и 383 пациенти с CD, за приблизително 10 години. В този период авторите диагностицират автоимунно заболяване на щитовидната жлеза съответно при 4,3% и 6,0% от пациентите. Заболяването на щитовидната жлеза може да се прояви преди или след CD и може да бъде свързано с широк спектър от други автоимунни нарушения, включително диабет тип 1, автоимунен хепатит и дерматомиозит (37). Съвместното съществуване на CD и заболяване на щитовидната жлеза е свързано с генетично предразположение, особено с HLA-DQ2 и HLA-DQ8 хаплотипове (38-40). В допълнение, тези заболявания споделят връзка с цитотоксичния антиген-4, свързан с Т-лимфоцитите (CTLA-4), кандидат за чувствителност към автоимунно заболяване на щитовидната жлеза (41,42).
Counsell et al. (43) откриха дисфункция на щитовидната жлеза при 14% от пациентите с CD (3,7% с хипертиреоидизъм и 10,3% с хипотиреоидизъм). От пациентите със заболяване на щитовидната жлеза (15/107), 11 вече са били диагностицирани със заболяване на щитовидната жлеза при диагностициране на CD, трима са били диагностицирани едновременно с CD и заболяване на щитовидната жлеза и само един пациент е развил хипотиреоидизъм 5 месеца след диагностицирането на CD въвеждане на диета без глутен. Същите автори съобщават за високо разпространение на анти-тиреоглобулин (11%) и антитиреопероксидазни антитела (15%). По същия начин Velluzzi et al. (44) установяват по-високо разпространение на антитиреопероксидазни антитела при пациенти с CD в сравнение с контролна група (29,7% срещу 9,6%).
Изследването на CD трябва да се извършва при пациенти с типични симптоми като хронична диария, стеаторея, подуване на корема, гадене, малабсорбция, анемия и загуба на тегло. Трябва да се има предвид и при пациенти с атипични извън чревни симптоми: дерматит херпетиформис, повтарящи се язви в устата, периферна невропатия, загуба на памет, атаксия, дефекти в зъбния емайл, артралгия, остеопороза и безплодие (45). Сканирането може да се извърши чрез серологични тестове с анти-ендомизиев Ig-A (EMA) (46), анти-трансглутаминаза Ig-A и анти-глиадин Ig-A антитела (47). Първите две са по-чувствителни. Фалшиво отрицателни резултати могат да възникнат при дефицит на Ig-A, често свързан с CD. В такива случаи измерването на титрите на антителата Ig-G е алтернатива (48). Освен това, в случай на високо клинично подозрение, трябва да се извърши биопсия на проксимално тънко черво, тъй като този метод е златен стандарт за диагностика на CD (9).
Идентифицирането и лечението на пациенти с CD носи много предимства, тъй като намалява усложнения като малабсорбция, недохранване, безплодие, остеопороза и лимфом (45,49). Правилното лечение също подобрява усвояването на лекарства, използвани при свързани заболявания, като хипотиреоидизъм (50) и остеопороза (51). Въпреки това, въздействието на лечението и контрола на CD върху риска от развитие на автоимунни заболявания на щитовидната жлеза остава несигурно. Ventura et al. (52) отбелязват, че антителата, свързани с автоимунно заболяване на щитовидната жлеза и диабет, обикновено изчезват с въвеждането на диета без глутен. Освен това Mainardi et al. (53) не откриха връзка между наличието на антитела на щитовидната жлеза и лечението на CD. Въпреки че данните все още са противоречиви, изглежда разумно да се счита, че безглутеновата диета трябва да започне рано, преди да се установят други автоимунни заболявания (9).
Непоносимост към лактоза
Преобладаването на непоносимост към лактоза при кавказците се различава в литературата, от 7% до 20% от населението. Дефицитът на лактазния ензим може да бъде първичен (автозомно-рецесивен) или вторичен при нарушения на стомашно-чревния тракт като CD. Симптомите са резултат от ферментацията на лактоза в дебелото черво и включват коремна болка, гадене, повръщане, диария, запек и загуба на тегло (54). Muñoz-Torres et al. (55) съобщават за случай на малабсорбция на левотироксин, свързан с непоносимост към лактоза при 55-годишна жена с първичен хипотиреоидизъм и постоянно повишени нива на TSH, въпреки лечението с левотироксин (до 900 µcg) и трийодтиронин. Тя имаше леки стомашно-чревни симптоми, със спорадични епизоди на диария в продължение на 8 години. При хоспитализация пациентът получава интравенозно левотироксин с нормализиране на хормоните на щитовидната жлеза. Въпреки че е олигосимптомна, тя е диагностицирана с непоносимост към лактоза и е въведена диета без лактоза. След 3 месеца пациентът изпитва нормализиране на тестовете за функция на щитовидната жлеза.
Резекция на червата
През последните години бариатрична хирургия се търси от голям брой пациенти със затлъстяване, особено след развитието на лапароскопски техники. Някои проучвания показват, че бариатричните процедури и йеюностомията могат да модифицират абсорбцията на лекарства, включително левотироксин (54). Наличните данни обаче все още са противоречиви. Rubio et al. (56) демонстрира, че при пациенти, подложени на стомашен байпас с техника Roux-Y, абсорбцията на левотироксин е забавена, но не намалена. По този начин най-подходящият подход към днешна дата е индивидуалната корекция на дозата след операцията (57).
Малабсорбцията на левотироксин може да се появи и след други процедури за резекция на червата (като част от синдрома на късото черво), а някои пациенти могат да изискват по-високи дози тиреоиден хормон. Но няма пряка връзка между запазената част на червата и абсорбираната доза левотироксин (58).
Други причини
В литературата има малко данни, съобщаващи за отрицателното въздействие на неспецифични възпалителни заболявания и чревни паразити върху абсорбцията на левотироксин (59-61). Radaeli и Diehl (59) съобщават за случай на 57-годишен пациент с анамнеза за хипотиреоидизъм, добре контролиран през последните 6 години, с редовна употреба на левотироксин. След това пациентът започва да проявява умора, миалгия, спазми, диспепсия и диария, а кръвните тестове показват лека анемия и серумен TSH> 100 mUI/ml, въпреки доброто придържане към лечението. Паразитологичното изследване на изпражненията показа наличие на Giardia lamblia и след лечение бяха постигнати адекватни нива на тиреоиден хормон.
Заключения
Разпространението на определени стомашно-чревни заболявания се увеличава при пациенти с автоимунна дисфункция на щитовидната жлеза. Когато са налице, тези нарушения на храносмилателния тракт може да са отговорни за необходимостта от по-високи дози левотироксин и/или затруднения при контролиране на хипотиреоидизма. Всъщност при пациенти, при които стомашно-чревното заболяване е олигосимптоматично или безшумно, малабсорбцията на левотироксин може да бъде първият симптом. След като лошото придържане се изключи като причинен фактор, трябва да се проучат причините за малабсорбция на тиреоидния хормон. В тези случаи целиакия, атрофичен гастрит, инфекция с Helicobacter pylori, непоносимост към лактоза, синдром на късото черво, възпалителни чревни заболявания и паразитни инвазии трябва да се разглеждат като диференциална диагноза. След това правилното лечение на тези патологии може да подобри контрола на хипотиреоидизма и да повиши качеството на живот на пациента.
Благодарности
Разкриване: Авторите не декларират конфликт на интереси.
- Децата със заболявания на горната част на стомашно-чревния тракт са по-склонни да развият хранене
- Пълен текст Текущи познания за псориазис и автоимунни заболявания PTT
- Поглъщането на фруктоза-сорбитол провокира стомашно-чревни симптоми при пациенти с хранителни разстройства
- Гъбични заболявания на стомашно-чревния тракт - Oxford Medicine
- Ефект на „разредена“ диета, съдържаща 10% лигноцелулоза, върху стомашно-чревния тракт, червата