Резюме
Заден план
В момента бариатричната хирургия е най-ефективното лечение за тежко затлъстяване и метаболитните му усложнения; въпреки това 15–35% от пациентите, подложени на бариатрична хирургия, не постигат целта си за отслабване. Целта на това проучване е да се определи делът на пациентите, които не са постигнали целта за загуба на излишно тегло от 50% или повече през първите 12 месеца и да се определят факторите, свързани с този неуспех.
Методи
Получихме демографска, антропометрична и биохимична информация от 130 пациенти с тежко затлъстяване, претърпели бариатрична хирургия в нашата институция между 2012 и 2017 г. Използвахме самоотчети за физическата активност, приема на калории и състава на диетата. Обмисля се неуспешна загуба на тегло, когато пациентът загуби
Заден план
Затлъстяването е важен здравословен проблем в световен мащаб. В Мексико последното национално проучване на здравето и храненето (ENSANUT 2016) [1] съобщава, че разпространението на наднорменото тегло е 39,2%, докато затлъстяването е 33,3%, което означава, че по-малко от една трета от населението в момента е със здравословно тегло. Приблизително 2,9% от населението е категоризирано с тежко затлъстяване с индекс на телесна маса (ИТМ) от 40 kg/m 2 или повече.
Затлъстяването е свързано със съпътстващи заболявания, които увеличават заболеваемостта и смъртността сред засегнатото население. Съобщено е, че на всеки 5 kg/m 2 от BMI над горната граница на нормата от 25 kg/m 2, общата смъртност се увеличава с 30% (HR 1,29 [95% CI 1,27–1,32]) [2] . ИТМ от 30–35 kg/m 2 намалява продължителността на живота с 2 до 4 години, а BMI от 40–45 го намалява с 8 до 10 години [2].
Досега при пациенти с тежко затлъстяване или такива с ИТМ> 35 kg/m 2 и други съпътстващи заболявания, бариатричната хирургия е най-ефективният терапевтичен вариант за постигане на дългосрочна значителна загуба на тегло и за подобряване на контрола или дори постигане на ремисия на свързаните съпътстващи заболявания [3]; съобщено е също така, че 15–35% от пациентите, подложени на бариатрична хирургия, не постигат целта си за отслабване (дефинирана като загуба на поне 50% от наднорменото тегло) през първите 2 години след процедурата [3, 4,5,6].
Факторите, традиционно свързани с неуспешно отслабване, са поведенчески проблеми, социални и демографски фактори, хирургичната техника и дори генетични полиморфизми. Възрастта е един от най-последователните фактори за предсказване, като по-възрастните пациенти имат по-лоши резултати [7,8,9]. Пациентите с по-високи начални ИТМ също са по-малко склонни да достигнат нормално тегло и ИТМ> 50 kg/m 2 е докладван като рисков фактор за неуспех след бариатрична хирургия [7, 8, 10,11,12]. По отношение на поведенческите и психосоциалните фактори, Sheets и сътрудници установиха, че хранителните режими, като преяждане и паша, както и депресията са най-често свързани с лоши резултати. От друга страна, спазването на хранителните планове и плановете за упражнения след операцията се счита за добри прогностични фактори за значителна загуба на тегло [13].
Факторите, свързани с по-добрата прогноза, остават противоречиви и могат да бъдат специфични за всяка популация или мултидисциплинарен терапевтичен подход. Тъй като хирургията се застъпва за много пациенти с тежко затлъстяване, е необходима повече информация, за да се изберат най-добрите кандидати за операция и да се установят реалистични цели за интервенцията във всеки отделен случай. В някои случаи умението на хирургичната процедура няма да бъде достатъчно, за да се постигне желаната цел за отслабване. Този, така наречен, неуспех поставя под въпрос използването на бариатрична хирургия в някои случаи. Докато показанията за операция и проследяване са донякъде ясни, показанията за ранни интервенции след операция, за пациенти, които не губят достатъчно тегло, не са. Анализът на причините, поради които това се случва, може да допринесе за създаването на специфични насоки за тези пациенти.
Ние имахме за цел да определим дела на пациентите, които не са постигнали целта за загуба на наднормено тегло с 50% или повече през първите 12 месеца в нашия център, и да определим дали има някаква изходна клинична или лабораторна характеристика, която може да се използва като ранни предсказатели на този резултат.
Методи
Направихме ретроспективен анализ на информацията, съдържаща се в медицинските досиета на пациенти, които поискаха оценка за бариатрична хирургия в нашата болница между 2012 и 2017 г. и описаха техните общи характеристики. Нашата клиника приема за тази процедура само пациенти на възраст над 18 години, с ИТМ> 40 kg/m 2 или BMI> 35 kg/m 2 плюс едно или повече съпътстващи заболявания, документиран неуспех за отслабване с диета и физическа активност и одобрение от комисията по психиатрия. За това проучване по-нататък анализирахме само данните на пациентите, подложени на процедурата и които бяха оценени за период от поне 1 година след операцията. За тази част от анализа също изключихме файловете с непълна информация.
Изследването е разрешено от местната комисия по етика и е следвало международните препоръки за добра клинична практика за оценка на клиничните досиета и разпоредбите за поверителност. Пациентите бяха напълно информирани за целите на проучването и бяха помолени да подпишат информирано съгласие преди събирането на данните.
Регистрирахме техните общи демографски и антропометрични данни за всеки пациент. Бяха оценени и тяхната медицинска история и обща лабораторна работа по отношение на съпътстващите заболявания, свързани със затлъстяването.
Пациентите трябва да загубят най-малко 5% от излишното телесно тегло (% EBW) преди операцията с помощта на 3 оценки от диетолога и най-малко 150 минути/седмица аеробни упражнения, специално насочени към техните физически възможности. Инструкциите се предоставят от същите обучени диетолози и лекари. Това помага да се контролират техните съпътстващи заболявания и демонстрира способността им да се съобразяват с дългосрочна промяна в начина на живот.
Физическата активност се получава от самоотчети, предоставяни от пациентите, като се записват общите минути аеробни упражнения седмично; приемът на калории и съставът на диетата се получават от 24-часов регистър преди всяка оценка с диетолога. Успешен% EBW с бариатрична хирургия беше обмислен, когато пациентът загуби 50% или повече от наднорменото тегло 12 месеца след операцията.
Представяме данните със средно и стандартно отклонение и медиани с междуквартилни диапазони според променливото разпределение. Качествените данни се представят като честоти и пропорции. Бивариантният анализ беше извършен с помощта на х 2 и точни тестове на Фишър за качествени променливи и Т-тест на Student или U на Ман Уитни за качествени данни. Извършена е логистична регресия, включително променливите, които са резултат от двувариантния анализ. A стр
Резултати
От общо 368 пациенти, които са били оценени в клиниката за затлъстяване по време на периода на събиране на данни, ние включихме само 130-те, които отговаряха на критериите за включване.
Средната възраст на пациентите е била 48 ± 9 години, 106 (81,5%) са жени, 52% са имали ниво на образование от 9 години или повече (еквивалентно на гимназията), 67% са били женени или живеят с партньор, 35 % не са имали работа на пълен работен ден. (Маса 1).
По време на първоначалната оценка в нашата клиника, 31% са имали повишена плазмена глюкоза на гладно, а 26% са били диагностицирани със захарен диабет. Хипертония е налице при 57% от тях, дислипидемия при 29%, предишно сърдечно-съдово събитие при 5% и анамнеза за дълбока венозна тромбоза при 2%. Сънна апнея е диагностицирана при 27%, докато 21% са били лекувани от остеоартроза в даден момент. История на депресия или тревожност, диагностицирана от специалист по психично здраве, е налице при 14% от пациентите.
Средният ИТМ при първата оценка е 48 (IQR 44-52) kg/m 2. Шокиращите 40% от нашето население са имали ИТМ от 50 kg/m2 или повече, като 36,1% от тях се считат за супер затлъстели и 3,9% супер-затлъстели.
Загубата на EBW% с диети и упражнения преди операция е била 7% (IQR 0–12%), което е довело до средно тегло по време на операцията от 119 (104–128,5 kg) и медиана на BMI 46 (IQR 42– 51) kg/m 2. Само 35% от пациентите са загубили повече от 10% от наднорменото тегло преди операцията.
Само двама хирурзи извършват всички процедури в нашия център. Те избират вида на операцията според индивидуалната си експертиза и оценка на характеристиките на пациентите. Видовете операции, предлагани в нашия център, са: байпас на Roux-en-Y (RYGB), извършен при 38% от пациентите, лапароскопски стомашен байпас с анастомоза (OAGB), извършен при 49%, и стомашен ръкав за останалите 13%.
Една година след операцията 104 (80%) са загубили 50% или повече от EBW. Пациентите с успешна операция (Таблица 2) са по-млади от пациентите в група с неуспешна хирургия (46 ± 9, срещу 52 ± 8 стр = 0,005), са имали по-ниска честота на хипертония (52% срещу 77%, стр = 0,02), коремни операции (46% срещу 69%, стр = 0,03), депресия или тревожност (11% срещу 27%, р = 0,03). Те също така са имали по-малък брой съпътстващи заболявания, свързани със затлъстяването (3 срещу 2, p = 0,02) и по-голям дял от пациентите, които нямат работа на пълен работен ден (53% срещу 33%, стр = 0,05).
Операцията, която най-вероятно ще завърши с успешен резултат в този момент, е OAGB, докато по-малко успешната в нашата група е стомашният ръкав (57% срещу 9%, стр = 0,001).
Установихме значителна обратна корелация между изходния ИТМ и% EBW, загубени за 12 месеца (R = - 0,356, стр Таблица 3 Многовариатен анализ. Логистична регресия на променливите, свързани с успешна загуба на тегло след операция (> 50% EBW)
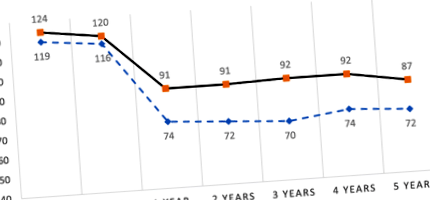
Тъй като имахме за цел да опишем и особеностите на групата с неуспешна хирургическа намеса, взехме дългосрочните данни за 26 пациенти 2 години след операцията, 17 пациенти на 3 години, 10 пациенти на 4 години и 7 пациенти на 5 години. В обобщение, 11 пациенти (42%) отново наддават на тегло в сравнение с надира, достигнат след първата година от операцията, 3 (11%) остават стабилни и 12 (46%) успяват да отслабнат повече след първата година от операцията; обаче само 8 (30%) в крайна сметка достигнаха целта да загубят> 50% от EBW в края на последващото им проследяване (забавен успех) (фиг. 1). Когато се сравняват характеристиките на пациентите със забавен успех и тези, които никога не са постигнали целите по всяко време по време на проследяването, само наличието на промени в метаболизма на глюкозата и по-ниски% EBWL след първата година от операцията, са значително различни между групи. Пациентите със забавен успех са имали по-ниска честота на нарушен метаболизъм на глюкозата (55% при забавения успех спрямо 100% в групата, която никога не е била успешна, стр = 0,03) и по-висок% EBWL през първата година от операцията (съответно 47% срещу 44%, стр = 0,01).
Графика 1. Разлика в теглото (кг) преди и след операцията на успешни и неуспешни групи
Дискусия
Разликите, които открихме в това проучване по отношение на съпътстващите заболявания между успешните и неуспешните групи, са докладвани от други автори [14], но констатациите не са последователни във всички случаи [9, 20, 21]. Прави впечатление, че тези асоциации не са значителни, след като са коригирани по възраст. Диабетът и проблемите с психичното здраве, които често са свързани с трудности при отслабване след операция, [7, 9, 20, 21, 22] не бяха важен диференциращ фактор в това проучване.
Що се отнася до видовете хирургични операции, OAGB е по-често свързан с по-голяма вероятност за достигане на% EBWL> 50%, тъй като създава по-дълъг малабсорбционен контур и е свързан с по-големи промени в регулиращите апетита хормони като GLP-1 и грелин [23, 24 ]. Успехът при отслабване е последван от RYGB и накрая от стомашния ръкав. Досега не сме намерили друга публикация, включително тези 3 операции. Важно е да се спомене, че ретроспективният характер на това изследване пречи на хомогенното разпределение на объркващите променливи между всяка група, съответстваща на всеки тип бариатрична хирургия. Чрез разделяне на популацията на групи според вида на извършената операция и сравняване на тези групи, установихме, че в групата на стомашния ръкав има по-висок дял на хипертония и хипотиреоидизъм, в сравнение с RYGB и OAGB (данните не са показани в резултатите); фактори, които биха могли да бъдат свързани с по-нисък процент на успех при този тип бариатрична хирургия.
Влиянието на пола при загуба на тегло също е предмет на дебат [7, 9, 10, 20], в нашата страна жените са по-често затлъстели от мъжете (ENSANUT 2016) [1], но също така са по-вероятни да бъдем домакини или да работим на непълен работен ден, които не изискват важни физически дейности, което може да е отличителен фактор за нашето население. Също така, пенсионираните пациенти са по-склонни да останат вкъщи с разширеното си семейство и обикновено не участват във физически дейности.
Придържането към диета и упражнения е трудно да се оцени [21, 22, 25, 26]. Използвайки самоотчети, не успяхме да открием разлики в тези аспекти между успешните и неуспешните операции. Трябва обаче да вземем предвид ограниченията на самоотчетите, по-специално 24-часовите диетични изземвания (24HRs), използвани в това проучване; те страдат предимно от ограничения, свързани с паметта и трудности при изчисляването на количествата [27]. Участниците често пропускат някои консумирани храни и напитки и по-вероятно е да се случи подценяване, отколкото прекомерно докладване [27]. А също така е и „пристрастието на социалната желателност“, при което желанието на пациента да се представи положително на оценителя (лекар, диетолог) може да го доведе до недостатъчно докладване [27], което може да бъде по-ясно при тези пациенти, които не губят тегло бързо. Има доказателства за подценяване на енергийния прием между 6 и 25% при сравняване на 24HRs спрямо много по-точни методи като DLW (двойно изравнена вода) [28]. Следователно тези резултати трябва да се приемат с резерв и да се приложат някои други стратегии за оценка на тези променливи.
Основните ограничения на това проучване са неговият ретроспективен характер, с пристрастията към паметта, които това предполага, и липсата на стандартизиран метод за оценка на хранителните и упражненията, които пациентите са имали след операция.
Заключения
Почти 20% от пациентите, подложени на бариатрична хирургия, няма да загубят повече от 50% от EBW през първите 12 месеца. Някои от тези пациенти вероятно също няма да постигнат тази цел през следващите години. Факторите, влияещи върху този резултат, все още са спорни, но може да са специфични за популацията и си струва да бъдат оценени, за да се установи най-добрата диагностична, терапевтична и последваща стратегия за всеки отделен център.
- Адипоцитната хипертрофия-хиперплазия баланс допринася за загуба на тегло след бариатрична хирургия
- Бариатрична хирургия бариатрична хирургия загуба на тегло Флорида плесен причини за затлъстяване
- Адипоцитната хипертрофия-хиперплазия баланс допринася за загуба на тегло след бариатрична хирургия
- Бариатричната хирургия не е само за отслабване; Гуанджоу BRT
- Бариатрична хирургия и отслабване - Мемориален център на Ниагарския водопад