От Центъра за изследване на инсулт в Берлин (N.S., U.D., W.D.), отделите по неврология и експериментална неврология (UD), и приложни изследвания на кахексия, отдел по кардиология (W.D.), Charité – Universitätsmedizin Berlin, Campus Virchow Klinikum, Берлин, Германия.
От Центъра за изследване на инсулт в Берлин (N.S., U.D., W.D.), Катедрите по неврология и експериментална неврология (UD), и Приложни изследвания на кахексия, Катедра по кардиология (W.D.), Charité – Universitätsmedizin Berlin, Campus Virchow Klinikum, Берлин, Германия.
От Центъра за изследване на инсулт в Берлин (N.S., U.D., W.D.), Катедрите по неврология и експериментална неврология (UD), и Приложни изследвания на кахексия, Катедра по кардиология (W.D.), Charité – Universitätsmedizin Berlin, Campus Virchow Klinikum, Берлин, Германия.
Преглеждате най-новата версия на тази статия. Предишни версии:
Резюме
Предистория и цел -
Резултатът след остър инсулт се определя до голяма степен от усложнения след мозъчен инсулт. Хранителният статус и метаболитният баланс могат значително да допринесат за резултата след инсулт. Основните механизми на патофизиологията на инсулта могат да предизвикат системен катаболен дисбаланс с нарушена метаболитна ефективност и деградация на телесните тъкани.
Резюме—
Изхабяването на тъкани, саркопенията и кахексията могат да влошат и забавят рехабилитацията след инсулт и да влошат прогнозата. Въпреки че настоящите насоки за вторична профилактика след инсулт препоръчват намаляване на теглото, все повече доказателства сочат, че пациентите с наднормено тегло и леко затлъстяване всъщност могат да имат по-добър резултат. Идентифициран е „парадокс на затлъстяването“, за да се опише контрастиращото въздействие на наднорменото тегло при пациенти с хронични заболявания в сравнение със здрави популации. Представяме преглед на метаболитната регулация при пациенти с инсулт и оценяваме текущите данни за въздействието на телесното тегло и изменението на теглото след инсулт. Възникващата картина предполага, че наднорменото тегло и затлъстяването могат да повлияят на пациентите с инсулт по различен начин, отколкото здравите индивиди.
Заключения—
Предлагаме, че съвременните познания за затлъстяването и управлението му в първичната профилактика не могат да бъдат прехвърлени на пациенти с установен инсулт. Системните проучвания върху промените в телесния състав след инсулт и възможностите за лечение са оправдани, за да се установи патофизиологията и управляваното от факти управление на хранителния статус при тези пациенти.
Вижте свързаната статия, страница 3331.
Инсултът е водеща причина за заболеваемост и смъртност в световен мащаб. 1 Прогнозата след остър инсулт е сериозна. Смята се, че между 25% и 50% от смъртните случаи в болницата при пациенти с исхемичен инсулт се дължат на ранни усложнения като инфекции, повишено вътречерепно налягане, хранителен статус и рецидив на инсулт. Загубата на тегло след инсулт изглежда често срещано наблюдение. 2 Множество механизми, включително намалена физическа активност, симпатикова активация, треска и възпаление, могат да допринесат за такива метаболитни дисбаланси като инсулинова резистентност, дислипидемия или ендотелна дисфункция. Нетният ефект се представя като общ анаболен дефицит и катаболна свръхактивиране. В резултат на това може да настъпи ускорено разграждане на тъканите, което се проявява като загуба на мускулна маса (т.е. саркопения) или като цялостна загуба на тегло (т.е. кахексия). 3
Преглеждаме последните открития и метаболитни данни от пациенти с инсулт и патофизиологични механизми, чрез които метаболитният дисбаланс може да доведе до системно загуба и лош резултат. Предлагаме, че метаболитният дисбаланс след инсулт е клинично значимо, многостранно и лечимо усложнение. Призоваваме за систематични проучвания на промените в телесното тегло и състава след инсулт и предполагаме, че лечението на катаболен/анаболен дисбаланс след инсулт значително ще подобри дългосрочния резултат.
Тегло и инсулт: Преди и след събитието
В насоките на Американската асоциация за инсулт за предотвратяване на инсулт наднорменото тегло е посочено като рисков фактор за инсулт. 4,5 Настоящите препоръки за управление на теглото след инсулт препоръчва намаляване на теглото, насочване към индекс на телесна маса (ИТМ) между 18,5 и 25 kg/m 2. 4 Тези препоръки се основават на доказателства от ниво C (т.е. експертно мнение) и изрично се отнасят до предполагаема преводимост на общите мерки за здравословен начин на живот, известни от основната превенция. Благоприятният ефект от намаляването на теглото за намаляване на риска от инсулт или подобряване на резултата от инсулт никога не е бил потвърден в клинично изпитване. В действителност, систематичен преглед на докладвани или продължаващи проучвания разкрива, че няма налични проспективни данни за ефекта на загуба на тегло или намаляване на теглото върху инсулт при възрастни. 6 Освен това нарастващата част от клиничните данни предполага полза за оцеляване при пациенти с наднормено тегло след инсулт (Таблица).
Таблица. Асоциация между индекса на телесна маса и смъртността при пациенти след инсулт
По този начин, сътрудничеството Feed Ordinary Diet Trial, многоцентрово рандомизирано проучване, оценяващо различни политики за хранене, изследва кохорта от 2955 пациенти с инсулт в продължение на 6 месеца и оценява хранителния статус чрез индекса на телесна маса. 2 Беше забелязано, че пациентите с поднормено тегло (BMI 2) имат по-лоша преживяемост и повече усложнения от тези с нормално тегло (BMI 20–30 kg/m 2) или с наднормено тегло (BMI> 30 kg/m 2). Различните резултати между подгрупите на ИТМ започват веднага след инсулта и продължават през целия период на проследяване (8 месеца). В кохорта от 21 884 пациенти от регистъра на датския национален индикатор, беше забелязано, че смъртността след мозъчен инсулт в 5-годишния период на проследяване е по-ниска при наднормено тегло (ИТМ 25,0–29,9 kg/m 2) и затлъстяване (BMI 30,0– 34,9 kg/m 2) пациенти, отколкото при пациенти с нормално тегло (BMI 18,5–24,9 kg/m 2) и поднормено тегло (BMI 2). 7
Друго проучване изследва база данни от 17 648 пациенти с инсулт, съобщава възрастово зависим ефект на затлъстяването върху резултата от инсулт и открива защитен ефект от наднорменото тегло при пациенти в напреднала възраст с инсулт. 8 В това проучване оцелелите от инсулт са по-склонни да имат наднормено тегло (ИТМ 25–29 kg/m 2) или затлъстяване (BMI> 30 kg/m 2 или ≥ 30 kg/m 2) от тези без анамнеза за инсулт (64,3 % срещу 53,2%, P= 0,003). В проспективно гръцко проучване при 2785 пациенти с инсулт, които са били проследявани до 10 години, е установено, че затлъстяването е свързано с по-добър резултат. 9 В сравнение с нормалния ИТМ (> 25 kg/m 2), пациентите със затлъстяване (BMI ≥30 kg/m 2) и пациентите с наднормено тегло (BMI 25–29,9 kg/m 2) имат 29% и 18% по-нисък риск от 10- годишна смъртност, съответно. По-специално, обратната връзка между телесното тегло и смъртността се наблюдава още 1 седмица след инсулт и продължава през цялото 10-годишно проследяване.
В допълнение, не само изходното телесно тегло, но по-важното е, че динамиката на промяната на теглото изглежда силен индикатор за лош резултат след инсулт. В неотдавнашно популационно проучване от регистъра на инсулт в Лунд с кохорта от 305 пациенти е установена загуба на тегло> 3 kg при приблизително една четвърт от пациентите както в краткосрочен план (4 месеца), така и в средносрочен план (1 година) период след инсулт. 10 Смъртността е 14% при пациентите със значителна загуба на тегло и само 4% при пациентите без такава загуба на тегло (P 10
Противоречиви на тези резултати са скорошни проучвания от азиатския регион. По този начин, проспективно базирано на популацията кохортно проучване с 169 871 китайски мъже и жени предполага нарастващ риск от смъртност от инсулт при пациенти с повишен ИТМ. 11 В допълнение, проучване сред корейските жени в менопауза разкрива повишен риск от обща смъртност от инсулт и смъртност от хеморагичен инсулт с увеличаване на ИТМ, особено при тези жени с ранна менопауза и тези, които пушат. 12 Тези несъответствия с предишните данни може да се дължат на диетични, географски или различия в начина на живот между азиатското и западното население, 11 докато разликите между половете 12 и разбира се етническите различия също могат да играят роля.
Парадоксът на затлъстяването
Тези открития изглежда до голяма степен противоречат на препоръките за управление на теглото за намаляване на сърдечно-съдовия риск и на очертаната препоръка за управление на теглото при пациенти с инсулт. При хронична сърдечна недостатъчност по-голямата част от данните показват, че наднорменото тегло е свързано с намалена смъртност. 13–16 При пациенти, приети в спешното отделение поради остра, декомпенсирана сърдечна недостатъчност, по-високият ИТМ е свързан с по-ниска вътреболнична смъртност. 17 Подобни констатации са докладвани за други хронични заболявания като хронична обструктивна белодробна болест, 18 хронична бъбречна болест, 19 ревматоиден артрит, 20 и други.
Тези данни наскоро бяха обобщени под термина „парадокс на затлъстяването“. Това предполага, че в условията на хронично сърдечно-съдово или възпалително заболяване въздействието на наднорменото тегло върху резултата може да се различава от въздействието върху здравословното население. От тези данни може да се заключи наличието на парадокс на затлъстяването и при пациенти след инсулт. Патофизиологичното обяснение за парадокса на затлъстяването обаче е не напълно разбрано и остава предмет на текуща дискусия. За отбелязване е, че повечето данни по тази тема са резултат от наблюдателни проучвания и отчитат просто връзки между телесния състав и резултата. Тези проучвания не позволяват да се направи заключение за пряко причинно-следствено взаимодействие, тъй като могат да бъдат включени косвени ефекти. Например, възрастта може да се обърка, тъй като пациентите със затлъстяване могат да развият заболяване по-рано с по-леки симптоми или пациентите със затлъстяване могат да бъдат третирани по-агресивно. Тези констатации ясно посочват необходимостта от проспективни и интервенционни проучвания, които да предоставят валидни и конкретни доказателства за препоръки за управление на теглото при пациенти с установено заболяване, което може да се различава от основната превенция.
Защо пациентите с инсулт отслабват?
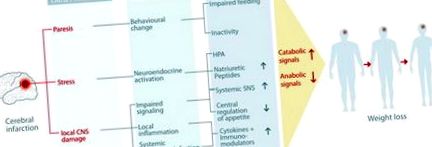
Загуба на тегло след инсулт може да се наблюдава като клинично явен нетен ефект от глобалния отрицателен калориен и азотен баланс. Тази клинична находка може да има очевидни причини като нарушено хранене, бездействие и парализа, но метаболитният баланс може да се регулира и от други фактори като невроендокринна симпатикова активация, треска, нарушена регулация на апетита, цитокини и натрупване на безкислородни радикали. В сложната и взаимосвързана мрежа от метаболитна сигнализация има редица фактори и пътища, които могат да бъдат необичайно активирани или нарушени след инсулт. Глобален катаболен/анаболен дисбаланс може да се развие с повишено катаболно задвижване и неуспешна анаболна стимулация. Това би довело до загуба на тъкани както на мазнини (изчерпване на енергийните запаси), така и на мускулна тъкан (функционален спад) и явна клинична проява на загуба на тегло. Основните допринасящи пътища в този метаболитен дисбаланс се обсъждат впоследствие (вж. Фигура 1 за преглед).
Фигура 1. Схематичен преглед на сложната патофизиология на системни метаболитни промени и загуба на тегло при пациенти с инсулт.
Бездействие и намален прием на калории
Почитана от времето концепция, че саркопенията (т.е. загуба на мускулна маса и чиста площ на напречното сечение) се появява след инсулт поради пареза и намалена физическа активност. 21 Физическото бездействие може напълно да обясни атрофията, която не се използва извън парализирания крайник. В проспективно проучване при 28 пациенти с остър инсулт е установена значителна загуба на мускулна маса както в паретичния (-6%), така и в непаратичния крак (-5%), ако пациентите не възстановят способността си за ходене след 2 месеца. 22 Описани са също така намаляване на минералната плътност на костите и увеличаване на пропорцията на мускулна мастна тъкан спрямо площта на мускулите в засегнатия крайник. 22,23 Авторите свързват тези открития с обездвижване. В действителност, 10% загуба на чиста маса на краката е наблюдавана при здрави пациенти в напреднала възраст след 10 дни строго обездвижване. 24 По-специално, ефектите от обездвижването са дори по-изразени при пациенти в старческа възраст, хоспитализирани, отколкото при здрави индивиди, тъй като сравнима загуба на чиста тъкан вече се наблюдава при хоспитализирани пациенти само след 3 дни. 25
Нарушеното хранене е добре признато като основно усложнение след инсулт и намаленият прием на калории може да бъде важен фактор за отрицателния азотен баланс и следователно загубата на тъкан при тези пациенти. Няколко проучвания показват, че недохранването е често при пациенти с инсулт 26,27 и предсказва изход след инсулт. 2,28 Всъщност хранителните дефицити при поява на инсулт предсказват последващо продължаващо недохранване по време на хоспитализация след мозъчен инсулт. 29
Ясно е, че бездействието е важен компонент на мускулната атрофия след инсулт и заедно с нарушеното хранене допринася за катаболизма и загубата на тегло. От друга страна, редица патофизиологични механизми, свързани с инсулт, като свързана със стреса невроендокринна автономна нервна активация, провъзпалителни цитокини, повишено натоварване без свободни радикали и системни хормонални дисбаланси, може да допринесат за цялостното катаболно доминиране. Моделите на гризачи обикновено демонстрират бърза и драматична загуба на тегло след експериментален инсулт, започвайки веднага след индукция на исхемия и достигайки максимум до 20% в рамките на 5 дни, което показва катаболно сигнализиране отвъд физическото бездействие (Фигура 2A-B 30).
Фигура 2. A, Средно телесно тегло след 60 минути средно запушване на мозъчната артерия (MCAO) в щама на мишка BL6 (n = 10). Обърнете внимание на драстичния спад и бавното възстановяване на телесното тегло, докато неманипулираните контролни мишки получават 1 до 2 g седмично. Б., Корелация на размера на инфаркта със загуба на телесно тегло 72 часа след 60 минути MCAO. Обърнете внимание на много тясната връзка между размера на инфаркта и загубата на телесно тегло. 95% CIs за средното население (регресия). Адаптиран с разрешение от Dirnagl. 30
Симпатиково и невроендокринно активиране след инсулт
Системната невроендокринна активация се развива след инсулт като глобален стрес отговор с надрегулирана локална и системна симпатикова активация, нарушена регулация в щитовидната жлеза и оста хипоталамус-хипофиза-надбъбречна жлеза, както и намалена вагусна стимулация. 31–33
Разширената симпатикова сигнализация може да отчете цялостна катаболна стимулация, която включва инсулинова резистентност и повишено разграждане на протеиновите и липидните енергийни запаси. Повишената липолиза допълнително допринася за намалена употреба на гликолитична енергия в самоувеличаващ се цикъл на обратна връзка 34 и води до намалена енергийна ефективност и по-високи нужди от субстрат и кислород. Освен катехоламините, натриуретичните пептиди, особено натриуретичният пептид от тип А, също показват, че упражняват силно липолитично сигнализиране чрез независим от сАМР път. 35 Повишени нива на натриуретични пептиди се наблюдават при пациенти след инсулт, успоредно на тежестта на инсулта, както е посочено от Националния здравен институт Скала и обем на инфаркта. 36
Увреждането на хипоталамуса води до деференциация на вегетативната система от инхибиторния симпатиков контрол на централната нервна система и до нарушаване на регулацията на оста хипоталамус-хипофиза-надбъбречна жлеза. 33,37 Подобна дисрегулация се случва и на двете нива, централната супресивна обратна връзка и стимулиращата обратна връзка на кортизола. 38 В резултат на това плазмените нива на кортизол и кортикотропин се повишават рано след появата на симптомите и корелират с тежестта на инсулта. 33,38 В допълнение, няколко проучвания наблюдават хипергликемия при пациенти с остър инсулт и високи нива на глюкоза, които не са свързани с плазмените нива на HbA1c. 39,40
Механизми на загуба на мускулна тъкан
Заключения
Усложненията в периода след инсулт са основните фактори, определящи дългосрочния резултат след инсулт. Експериментите с животни, както и клиничните данни показват, че пациентите с инсулт са податливи на отслабване и че загубата на тегло е свързана с лош резултат. Въпреки че неактивността и двигателната дисфункция могат да допринесат за загуба на тегло при тези пациенти, вероятно катаболната сигнализация (например чрез цитокини, безкислородни радикали или ускорена симпатикова нервна сигнализация) допълнително стимулира разграждането на тъканите и промените в телесния състав, което може въздействие върху възстановяването и оцеляването. Няма налични данни в подкрепа на препоръките, направени в момента от някои насоки за управление на теглото за намаляване на телесното тегло при пациенти след инсулт. Напротив, изглежда, че пациентите с наднормено тегло имат по-добра дългосрочна прогноза след инсулт, какъвто е случаят с някои други хронични заболявания. Необходими са експериментални и дългосрочни клинични проучвания за описване, разбиране и терапевтично насочване на сложния катаболен/анаболен дисбаланс при пациенти с инсулт, за да се подобри в крайна сметка резултатът от тях.
- 2L Домашна парна сауна Спа Цяло тяло Преносим отслабващ Detox терапия HG
- Адам Шофьор обсъжда загуба на тегло от 50 килограма за последната роля във филма ... преди да разкрие подсилено тяло в
- Контуриране на тялото след драматично отслабване в Swetnam Cosmetic
- Състав на тялото за отслабване - Hologic DXA
- Анализ на мазнини за изгаряне на тяло Машина за отслабване Магистър - Китай Оборудване за салони за красота, лазер