Марчело Чекарони
1 Отделение по акушерство и гинекология, гинекологична онкология и отделение за минимално инвазивна тазова хирургия, Международна школа по хирургична анатомия, болница „Свещено сърце“ - Неграр, Верона, Италия
Джовани Ровильоне
1 Отделение по акушерство и гинекология, гинекологична онкология и отделение за минимално инвазивна тазова хирургия, Международна школа по хирургична анатомия, болница „Свещено сърце“ - Неграр, Верона, Италия
Ана Пеши
2 Отделение по човешка патология, болница „Свещено сърце“ - Неграр, Верона, Италия
Сара Кинтана
3 Катедра по акушерство и гинекология, болница Ferrol, Ла Коруня, Италия
Франческо Бруни
1 Отделение по акушерство и гинекология, гинекологична онкология и отделение за минимално инвазивна тазова хирургия, Международна школа по хирургична анатомия, болница „Свещено сърце“ - Неграр, Верона, Италия
Роберто Клариция
1 Отделение по акушерство и гинекология, гинекологична онкология и отделение за минимално инвазивна тазова хирургия, Международна школа по хирургична анатомия, болница „Свещено сърце“ - Неграр, Верона, Италия
Резюме
Фиброматозата е най-честата доброкачествена маточна патология на фертилните жени, рядко причиняваща аномално разрастване на матката. Традиционно хирургичното лечение е коремна хистеректомия. Развитието на минимално инвазивни техники обаче доведе до голяма безопасност на лапароскопския път. Ние съобщаваме за случай на тотална лапароскопска хистеректомия, извършена върху матка с тегло над 3000 g и представяме преглед на литературата за лапароскопския подход при много увеличени матки.
Въведение
Фиброматозата е най-честата доброкачествена маточна патология, засягаща фертилните жени, представляваща най-честата индикация за хистеректомия [1]. Лечението на миома обикновено е консервативно с минимално инвазивен подход чрез лапароскопия. Въпреки това, коремната хистеректомия обикновено се предпочита в случай на много големи матки. В днешно време подобренията в минимално инвазивните техники са увеличили броя на тези пациенти, подложени на лапароскопска хистеректомия [2].
В литературата съществуват малко доклади за лапароскопска хистеректомия на много голяма матка. Този доклад подчертава възможността за лапароскопски подход за хистеректомия дори при изключително големи матки.
Доклад за случая
48-годишна раждаща жена е била насочена за стипсис, диспепсия и метрорагия с предишна диагноза миома на матката (8 см) преди 7 години. Личната история е отрицателна за коремна хирургия и други здравословни проблеми, с изключение на затлъстяването (индекс на телесна маса (ИТМ) 33,8 kg/m 2). Пациентката е рутинно проследена от нейния общ гинеколог за цервикална дисплазия, открита при цитонамазка и потвърдена от колпоскопска оценка преди 3 години. Гинекологичният преглед показа матка с неправилна форма и очното дъно достигна десния хипохондриум. Матката беше трудна за мобилизиране и умерено болезнена в основната си част, където имаше интрамурален/субсерозен миом от 14 cm. Проведена е комбинирана трансвагинална/трансабдоминална ехография, показваща множество миоми и нормални аднекси. Кръвните тестове изключват анемия (хемоглобинът е бил 13,7 g/dl).
Като се има предвид наличието на миомни възли и абнормна цитонамазка, на пациента е предложена пълна лапароскопска хистеректомия със запазване на придатъците.
Хирургичната процедура е извършена в литотомична позиция, под обща анестезия. Маточен манипулатор Minelli (Karl Storz GmbH & Co, Tuttlingen, Германия) беше вкаран трансвагинално преди началото на операцията и отстранен след колпотомия.
Първоначално пъпна троакар се поставя след създаване на пневмоперитонеум с игла на Верес, за да визуализира матката. Следователно позиционирахме 10 mm троакар през десен подребрения достъп; по този начин беше въведена 30-градусова оптика за оптимизиране на визуализацията и впоследствие бяха вкарани три допълнителни 5 mm троакари, а именно в надпубисната област и двустранно в илиачните ямки.
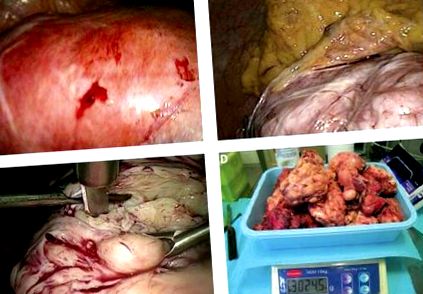
Визуализирана е огромна матка, достигаща дясната предна граница на черния дроб и деформирана от множество големи интрамурални и субсерозни миоми (Снимка 1А). Аднексите са били двустранно нормални и не се извлича свободна течност в тупика. Матката представи дебели сраствания с пикочния мехур, ректосигмоида, цекума и омента (Снимка 1В), които бяха каутеризирани и трансектирани.
A - Лапароскопска снимка на огромната матка, направена от десния горен квадрант. Б. - Маточно-оментални сраствания. ° С - Лапароскопско острие - морцелация. д - Маточни фрагменти, претеглени след фиксиране на формалин. Теглото на фиксирания образец е по-ниско от теглото от 3030 g, открито следоперативно за пресния образец
Тръбите, маточно-яйчниковите, маточно-сакралните и кръгли връзки бяха идентифицирани и коагулирани, за да се намали притока на кръв към матката. След това маточно-яйчниковите и кръглите връзки бяха трансектирани двустранно и след отваряне на задния лист на широкия лигамент, маточно-сакралните връзки бяха трансектирани, за да мобилизират матката. Предните листа на широкия лигамент се отварят и се развива везико-маточната гънка. След това маточните съдове бяха каутеризирани и трансектирани само медиално към хода на уретерите. Накрая се извърши каутеризация и трансекция на кардиналните връзки с парацервикални съдове. Шийката на матката в нейната граница с вагиналния свод беше разрязана, завършвайки екстрафасциалната тотална лапароскопска хистеректомия. Тази фаза на операцията отне около 90 минути.
Нивото на хемоглобина в този ден на изписване е 10,8 g/dl. При едномесечно проследяване пациентът не съобщава за усложнения след изписване и бързо възстановяване.
Дискусия
Първата тотална лапароскопска хистеректомия (TLH) е извършена от Reich et al. през 1989 г. Оттогава няколко автори съобщават своя опит с тази операция [3–6], като по този начин демонстрират, че тя може да бъде възпроизведена.
В доклад Wattiez et al. [7] заключава, че „обосновката за TLH е да превърне коремната хистеректомия в лапароскопска процедура и по този начин да намали травмата и заболеваемостта“. Понастоящем TLH понастоящем се приема като осъществим и безопасен начин за лечение на доброкачествена маточна патология като приемлива алтернатива на стандартната коремна хистеректомия [8, 9]. Повечето проучвания обаче определят произволно като граница на размера на матката, еквивалентна на 15–16 гестационна седмица, за да направят матката подходяща за лапароскопска хирургия. Това изглежда изключва много уголемени матки от лапароскопска хирургия, като по този начин предполага лапаротомичен подход. Причините за това се крият в предполагаеми технически затруднения при извършване на хистеректомия лапароскопски (с увеличаване на обема на матката, достъпът до маточните съдови педикули се влошава и увеличава риска от усложнения като кръвоизлив). Други опасения са свързани с риска от случайно увреждане на червата и урината поради лоша експозиция, затруднено извличане на матката и продължителност на процедурата [7].
Публикувани са само два доклада за лапароскопска хистеректомия в случаи на много големи матки [10, 11]. Wattiez et al. [7] съобщава, че TLH може успешно да се извърши при повечето жени с много увеличени матки и в рамките на 500–1230 g, размерът на матката вече не трябва да се счита за абсолютно противопоказание за TLH [7]. Те анализираха поредица от TLH, проведени при жени с много увеличени матки. Тридесет и четири последователни жени с тегло на матката> 500 g са сравнени с 68 жени с тегло на матката ≤ 300 g. Не се забелязва разлика в процента на усложнения между групите; оперативното време е значително по-дълго (p 30 kg/m 2 и Гинекологичната онкологична група (GOG) ограничава лапароскопската хирургия до жени с ИТМ 2. Всъщност се съобщава, че в тези случаи има повишен шанс за преминаване към лапаротомия, докато заболеваемостта и престоя в болница са сходни при слаби и затлъстели пациенти [15].
Мини-лапаротомия
Benedetti-Panici et al. [16] съобщават, че е възможно да се подобри качеството на коремния белег и да се намали болничният престой след коремна хистеректомия, като се направят някои модификации на хирургичните и анестезиологичните техники. Съобщава се, че ниският разрез точно над линията на срамната коса и използването на субкутикулен шев са много ефективни за маскиране на коремния белег. Превантивната аналгезия, малка дължина на разреза и пропускане на самозадържащ ретрактор допринасят за намален следоперативен престой чрез намаляване на ноцицептивните стимули и коремната травма. Установено е, че мини-лапаротомичен подход е осъществим при 80% от жените, подложени на хистеректомия за доброкачествени състояния и преминаване в по-голям разрез се наблюдава само при 2% от отговарящите на условията пациенти. Тези данни подкрепят широката приложимост на процедурата, след като тази техника се стандартизира и се приложи адекватен предоперативен подбор на пациенти.
В този случай миомните възли не могат нито да бъдат морцелирани поради изключителната твърдост на тъканта, нито да бъдат извлечени през влагалището поради стеноза, което прави задължителен минилапаротомичен 4-сантиметров достъп за извличане на маточните резени.
Опитът на хирурга
Финландският регистър, описващ подробно заболеваемостта от 10 110 хистеректомии, категоризирани по хирургичен подход, съобщава за значително намаляване на степента на усложнения, тъй като експертизата на хирурзите се подобрява [17]. В други доклади степента на усложнения при опитни лапароскопи при лапароскопска хистеректомия за доброкачествена маточна патология варира между 5,8% и 20% [18, 19]. Последните серии обаче съобщават за общ процент на усложнения от 1,3% [20] и 5,5% [21]. В тези доклади лапароскопистът се счита за „опитен“, когато е направил поне 30 TLH. В нашия случай операторът (M.C.) е извършил повече от 150 TLH по време на тази операция.
Много уголемена матка
Има само едно проучване, което съобщава за случай на тотална лапароскопска хистеректомия върху много уголемена матка с тегло над 3000 g [22]. Процедурата е извършена в САЩ. В този случай 47-годишен пациент е претърпял TLH и двустранна аднексектомия за симптоматична фиброматозна матка, причиняваща повтарящо се кървене. Операцията продължи 5 ч. 57 мин., А очакваната загуба на кръв е 800 куб. См.
Образецът - „матка-шийка, десен и ляв яйчник и фалопиеви тръби“ - се състои от повече от 200 фрагмента с общо тегло 3043 g. Пациентът, изписан на следващия ден, бе приет повторно на постоперативния ден 4 поради неоклузивен статус и възстановен за 3 дни след медицинско лечение.
В нашия случай изчислената загуба на кръв е Carlson KJ, Nichols DH, Schiff I. Показания за хистеректомия. N Engl Med J. 1993; 328: 856–60. [PubMed] [Google Scholar]
- Индуцирана от топирамат периферна невропатия Доклад за случай и преглед на литературата
- Ефектът на агомелатина и мелатонина върху свързаното със съня хранене доклад за случая Journal of Medical
- Какво ме блокира от отслабването Доклад за шаманско изцеление
- Tula Ергономичен преглед на бебето BabyGearLab
- TULA Пробиотичен преглед Хроники на лекомислието