Хроничният панкреатит (ХП) е заболяване, характеризиращо се с прогресивно възпаление на секреторния панкреас, причиняващо заместването на нормалната тъкан с нефункционираща фиброзна тъкан.
Свързани термини:
- Остър панкреатит
- Новообразувание
- Ендоскопски ултразвук
- Захарен диабет
- Мутация
- Панкреас
- Панкреатичен канал
- Панкреатит
- Рак на панкреаса
Изтеглете като PDF
За тази страница
Хроничен панкреатит
Резюме
Хроничният панкреатит може да бъде описан като възпалителен процес, характеризиращ се с необратимо разрушаване на панкреасния паренхим и дукталните структури с образуване на фиброза. Този термин описва голямо разнообразие от клинични находки и симптоми, които изискват мултидисциплинарен подход в грижите. Поставянето на точна, ранна диагноза може да бъде трудно и затова е важно да се разпознаят рисковите фактори за развитие на хроничен панкреатит (т.е. алкохол, тютюнопушене, генетични фактори и др.) И как да се увеличи максимално полезността от различни образни изследвания. Целите на лечението включват управление на болката, корекция на панкреатична недостатъчност и лечение на свързани усложнения. Контролът на болката може да бъде най-клинично предизвикателният аспект на грижите, тъй като нейната етиология е многофакторна и механизмите са слабо разбрани. Управлението на хроничен панкреатит включва комбинация от медицински, ендоскопски и хирургичен подход. Тази глава ще представи настоящите методи за диагностика и лечение на хроничен панкреатит, заедно с преглед на съответните публикувани данни, които дават вяра на тяхното използване.
Хроничен панкреатит
Заключение
Хроничният панкреатит води до прогресивно и необратимо разрушаване и заместване на нормалния панкреатичен паренхим с фиброза, което в крайна сметка води до екзокринна и по-късно ендокринна недостатъчност. Няма прост обединяващ механизъм на патогенезата. По-скоро взаимодействието между рисковите фактори, включително излагане на околната среда, генетични фактори и анатомични аномалии, е това, което изглежда предразполага към развитието на хроничен панкреатит. Решенията за лечение трябва да се ръководят от представянето на пациента, но са възпрепятствани от липсата на консенсусни насоки и от пристрастията на клинициста. Терапевтичните възможности включват модификация на риска, аналгетична терапия, диета, ендоскопска терапия и хирургична терапия. Пациентите могат да бъдат най-добре лекувани в центрове с голям обем с радиологична, ендоскопска и хирургична експертиза, както и спомагателна система от социални работници, диетолози и психолози.
Хроничен панкреатит
Жак Девиер,. Ричард А. Козарек, в Ercp (трето издание), 2019
Резюме
Хроничен панкреатит
Общ преглед
Най-честата етиология на хроничния панкреатит (ХП) при възрастни в западните общества е дългосрочната злоупотреба с алкохол, която представлява 70% от случаите. Въпреки че много от етиологиите на CP са добре известни, както и клиничните и морфологични характеристики, патогенните механизми на CP остават неуловими. Основен научен напредък е постигнат в разбирането на основните генетични, клетъчни и молекулярни аспекти на CP, но продължаващият дебат продължава по отношение на началните събития на различните фактори на CP. Предложени са множество хипотези за обяснение на патофизиологията при подгрупи пациенти с ХП, но към днешна дата не съществува единна, обединяваща теория. Най-известните хипотези за патогенезата на CP включват некроза-фиброза, токсично-метаболитни причини, оксидативен стрес, образуване на запушалки и камъни с запушване на канал, запушване на първичен канал и събитие на остър панкреатит (SAPE).
Тази глава е разделена на три раздела. Първата част представя известните етиологии на CP; втората част е дискусия за най-важните патогенни механизми на CP. Етиологията и патогенезата на CP са представени въз основа на класификацията TIGAR-O (токсично-метаболитен, iдиопатичен, женетичен, аутоимунен, rпротичащ тежък, obstructive), предложен от Etemad и Whitcomb (2001) и елегантно очертан от Stevens и колеги (2004). Неизбежно е да се предоставят данни за патогенезата на CP, като същевременно се представя нейната етиология и обратно; по този начин читателят ще има по-добро разбиране на болестния процес. Третата част на тази глава обсъжда подход към диагностиката на CP, с акцент върху използването на радиологични диагностични методи и кратко обсъждане на най-често използваните тестове за функцията на панкреаса.
Хроничен панкреатит
Henrique J. Fernandez MD, Jamie S. Barkin MD, MACP, MACG, в GI/Liver Secrets (Четвърто издание), 2010
4 Какво е автоимунен панкреатит?
Това е най-скоро описаната форма на CP. Известен е също като склерозиращ панкреатит, лимфоплазмацитичен панкреатит или идиопатичен тумефактивен хроничен панкреатит. Характеризира се с наличието на автоантитела, повишени серумни нива на имуноглобулин, повишени нива на Ig4 в серума и отговор на приложението на кортикостероиди. Пациентът обикновено има коремна маса и жълтеница с оплаквания от коремна болка. Изображенията показват дифузно или фокално увеличение на панкреаса със стриктура на панкреатичния канал. Патологичните доклади показват лимфоплазмацитен инфилтрат. Този тип CP е свързан с други автоимунни заболявания като първичен склерозиращ холангит, автоимунен хепатит, първична билиарна цироза, синдром на Sjögren и склеродермия.
Хроничен панкреатит
Steven D. Waldman MD, JD, в Pain Review, 2009
Лечение
Първоначалното лечение на пациенти, страдащи от хроничен панкреатит, трябва да бъде фокусирано върху лечението на болката и малабсорбцията. Както при острия панкреатит, лечението на хроничен панкреатит е насочено главно към покой в панкреаса. Това се постига чрез задържане на NPO на пациента (нищо през устата), за да се намали серумната секреция на гастрин и, ако има илеус, да се назогастрално засмукване. Мощните опиоидни аналгетици с кратко действие като хидрокодон представляват разумна следваща стъпка, ако консервативните мерки не контролират болката на пациента. Ако има илеус, парентералните наркотици като меперидин са добра алтернатива. Тъй като опиоидните аналгетици имат потенциал да потиснат кашличния рефлекс и дишането, клиницистът трябва да внимава да наблюдава внимателно пациента и да инструктира пациента за адекватни белодробни тоалетни техники. Както при всички хронични заболявания, употребата на опиоидни аналгетици трябва да се наблюдава внимателно, тъй като потенциалът за злоупотреба и зависимост е голям.
Ако симптомите продължават, показан е CT-ръководен блок на целиакия с локален анестетик и стероид, който може да помогне за намаляване на смъртността и заболеваемостта, свързани със заболяването. Ако облекчението от тази техника е краткотрайно, невролитичният CT-ръководен блок на целиакия с алкохол или фенол представлява разумна следваща стъпка. Като алтернатива, непрекъснатият гръден епидурален блок с местна упойка, опиоид или и двете може да осигури адекватен контрол на болката и да позволи на пациента да избягва дихателната депресия, свързана със системни опиоидни аналгетици.
Хиповолемията трябва да се третира агресивно с кристалоидни и колоидни инфузии. При продължителни случаи на хроничен панкреатит е показано парентерално хранене, за да се избегне недохранване. Може да се наложи хирургичен дренаж и отстраняване на некротична тъкан при пациенти с тежък некротизиращ панкреатит, който не реагира на споменатите методи на лечение.
Биомаркери на остър и хроничен панкреатит
Bhupendra S. Kaphalia, в Biomarkers in Toxicology, 2014
Хроничен панкреатит
Хроничният или калцифициращ панкреатит е продължителен възпалителен отговор, характеризиращ се с тежки морфологични промени (като нередовна склероза и трайна загуба на екзокринен паренхим), който може да бъде фокален, сегментен или дифузен. Клинично, хроничният панкреатит се характеризира с повтарящи се или персистиращи коремни болки, въпреки че хроничният панкреатит може да се прояви и без болка. Хроничният панкреатит не се разрешава сам по себе си и може да прогресира до бавно разрушаване на панкреатичната жлеза. Независимо от етиологията, клиничният модел на хроничния панкреатит се характеризира с повтарящи се епизоди на остър панкреатит в ранните стадии, последвани от панкреатична недостатъчност, стеаторея, калцификация на панкреаса и, може би, захарен диабет в хроничния стадий. Вътрешно-ацинарното активиране на зимогени в самата жлеза е основната причина за увреждане на панкреаса и панкреатит (Lankisch and Banks, 1998).
Хроничен панкреатит
Резюме
Хроничният панкреатит може да се прояви като повтарящи се епизоди на остро възпаление на панкреаса, насложено върху хронична дисфункция на панкреаса, или може да бъде по-постоянен проблем. Тъй като екзокринната функция на панкреаса се влошава, се развива малабсорбция със стеаторея и азоторея. В САЩ хроничният панкреатит най-често се причинява от консумация на алкохол, последван от муковисцидоза и злокачествени тумори на панкреаса. Наследствените причини като дефицит на алфа 1-антитрипсин също са чести. В развиващите се страни най-честата причина за хроничен панкреатит е тежкото протеиново-калорично недохранване. Хроничният панкреатит може да е резултат и от остър панкреатит.
Болката в корема е често срещана характеристика на хроничния панкреатит и имитира болката при остър панкреатит; тя варира от лека до тежка и се характеризира с постоянна, скучна болка в епигастриума, която излъчва към хълбоците и гърдите. Болката се влошава след консумация на алкохол и мазни ястия. Гадене, повръщане и анорексия също са често срещани черти. При хроничен панкреатит клиничните симптоми често са обект на периоди на обостряне и ремисия.
Дисбиоза при доброкачествени и злокачествени заболявания на екзокринния панкреас
Бактериален свръхрастеж на тънките черва при хроничен панкреатит
Хроничният панкреатит обикновено води до микробни аномалии в стомашно-чревния тракт (GI). В действителност, свръхрастеж на тънките черва (SIBO) се наблюдава при до 14,7% от пациентите с CP, които не са претърпели операция на стомашно-чревния тракт [21]. SIBO е състояние, при което повишеното бактериално натоварване в тънките черва води до прекомерна ферментация и възпаление. Свързва се с хронични чревни симптоми, като дискомфорт в корема, подуване на корема, диария и малабсорбция [22]. Клиничните прояви и признаци на SIBO понякога могат да бъдат приписани на самата CP; следователно всички пациенти с CP трябва да бъдат изследвани за SIBO, независимо от симптомите, за да се разграничат тези, свързани с неповлияваща се стеаторея, за да се избегне ненужно увеличена доза на заместителната терапия на панкреатичния ензим (PERT). SIBO може да бъде свързан с дисбаланс на микробиотата на дебелото черво при пациенти с ХП; това обаче все още не е проучено [23] .
Панкреатичен полипептид (PP)
Тецуя Коно,. Ф. Чарлз Бруникарди, в Енциклопедия на ендокринните болести, 2004
Хроничен панкреатит
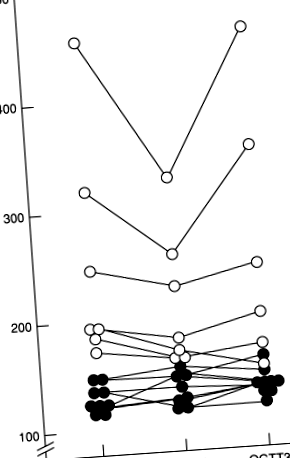
Хроничният панкреатит е сложно патологично състояние, състоящо се от екзокринно и ендокринно нарушение през целия живот. Ендокринната дисфункция се проявява като захарен диабет, но са доказани множество хормонални недостатъци. Базалните и стимулирани от хранене нива на циркулиращ имунореактивен PP са особено засегнати от хроничния панкреатит, дотолкова, че измерването на нивата на PP е предложено като скринингова процедура за диагностика на хроничен панкреатит. При състояния с дефицит на РР, като хроничен панкреатит, има видима чернодробна резистентност към инсулин, която може да бъде обърната чрез прилагането на РР (Фиг. 9).
Фигура 9. Средна плазмена концентрация на глюкоза по време на 180 минути след 40 g/m 2 перорален тест за толерантност към глюкоза (OGTT) при пациенти с хроничен панкреатит (n = 10) и контроли (n = 6). Отворените кръгове показват увредено или диабетно състояние по време на първоначалното OGTT. Попълнените кръгове показват нормално или недиагностично състояние по време на първоначалната OGTT. OGTT 2 се извършва 18 часа след 8 часа инфузия на говежди РР (2 pmol/kg min). OGTT 3 е извършен 1 месец по-късно. Осемнадесет часа след PP инфузия всеки пациент с нарушен диабет OGTT показва по-нисък среден плазмен глюкозен отговор. Препечатано от Андерсен (1990). Ролята на панкреатичния полипептид в метаболизма на глюкозата. В „Стомашно-чревна ендокринология: рецепторни и пост-рецепторни механизми“ (J. C. Thompson, изд.), Стр. 333–357. Academic Press, Сан Диего, Калифорния, с разрешение.
- Ендокринна болест - общ преглед на ScienceDirect теми
- Жажда за храна - общ преглед на ScienceDirect теми
- Консервирани меса - общ преглед на ScienceDirect теми
- Усложняване на затлъстяването - общ преглед на ScienceDirect теми
- Въглехидратите в човешкото хранене - общ преглед на ScienceDirect теми