Усложненията на затлъстяването включват основни здравословни проблеми като диабет, сърдечно-съдови заболявания, инсулт, рак, белодробни заболявания и тромбофлебит.
Свързани термини:
- Индекс на телесна маса
- Инсулинова резистентност
- Обструктивна сънна апнея
- Захарен диабет
- Затлъстяване
- Мастна тъкан
Изтеглете като PDF
За тази страница
Детско затлъстяване: Перспектива на физиолозите за упражнения ☆
6.13 Физическата активност подобрява хипертонията, свързана със затлъстяването сред децата
Затлъстяване
Обобщение
Хипертонията е едно от сериозните усложнения на затлъстяването и затлъстяването е основната причина за есенциална хипертония. Лечението на хипертония при затлъстяване се основава на лечение на затлъстяване, основната причина за повишеното кръвно налягане. За всеки пациент е необходим терапевтичен план; този план трябва да включва както управление на начина на живот, така и подходящи фармакологични терапии. Трябва да се обърне внимание на двете страни на уравнението на енергийния баланс: прием на храна и разход на енергия. Приемната страна изисква агресивно консултиране, модификация на поведението, както и подходящи лекарства, потискащи апетита; разходната страна, до момента е до голяма степен ограничена до физическа активност, въпреки че безопасни терапевтични средства, които повишават метаболизма, остават цел за в бъдеще. Увеличаването на енергийните разходи е необходимо, тъй като намаленият калориен прием е свързан с консервативни метаболитни адаптации, които намаляват ефективността на диетите с ниска енергия.
Затлъстяване и диабет тип 2 при младежите
Метаболитни усложнения на затлъстяването при деца и юноши
Много от метаболитните и сърдечно-съдови усложнения на затлъстяването вече са налице през детството; това може да е следствие от инсулинова резистентност, която е най-честата аномалия на затлъстяването. 8 Всъщност инсулиновата резистентност представлява една от най-важните патогенетични детерминанти на метаболитните усложнения на затлъстяването. Групирането на някои усложнения, възникващи при пациенти със затлъстяване, определя така наречения метаболитен синдром.
Метаболитният синдром при деца обикновено се определя от едновременното появяване на три или повече от следните характеристики: тежко затлъстяване (обикновено с обиколка на талията по-висока от 90-те пола и специфичен за възрастта процентил), дислипидемия (увеличаване на триглицеридите и намаляване на HDL ), хипертония и промени в метаболизма на глюкозата, като нарушен глюкозен толеранс (IGT) и диабет тип 2 (T2D). 17
Weiss et al. са демонстрирали добре как нарастването на инсулиновата резистентност е паралелно с увеличаването на риска от метаболитен синдром при затлъстели деца и юноши. 17 В това последно проучване са наблюдавани силно натоварване на инсулинова резистентност към затлъстяване и фактора на метаболизма на глюкозата и умерено натоварване на фактора на дислипидемия. 17 In vivo проучвания всъщност показват, че хиперинсулинемията стимулира синтеза на триглицериди чрез увеличаване на транскрипцията на гени за липогенни ензими в черния дроб. 18 Освен това, неотдавнашните доклади показаха, че транскрипционният фактор на вилицата FoxO1 действа в черния дроб, за да интегрира чернодробното инсулиново действие в производството на липопротеини с много ниска плътност (VLDL). Увеличената активност на FoxO1 в инсулиноустойчив черен дроб насърчава свръхпроизводството на чернодробна VLDL и предразполага към развитие на хипертриглицеридемия. 19.
Въпреки че затлъстяването е най-важната причина за инсулинова резистентност сред затлъстелите юноши, не бива да се забравя, че преходно физиологично инсулиноустойчиво състояние се наблюдава при деца по време на пубертета, може би поради увеличаването на растежния хормон и инсулиноподобния растежен фактор 1, 20 и че това състояние може да влоши инсулиновата резистентност, налична при затлъстели деца, ускорявайки прогресията до метаболитен синдром и T2D.
Наред с инсулиновата резистентност, метаболитният синдром при деца е свързан с проинфламаторно състояние 17, което от своя страна изглежда свързано с влошаване на риска от коронарна артериална болест (ИБС). Все още не е ясна връзката между възпалителните маркери и отделните компоненти на метаболитния синдром. Всъщност все още не е известно дали провоспалителното състояние е резултат от метаболитен синдром и инсулинова резистентност или дали повишаването на възпалителните цитокини, получени от адипоцити, може да е отчасти отговорно за инсулиновата резистентност и метаболитния синдром.
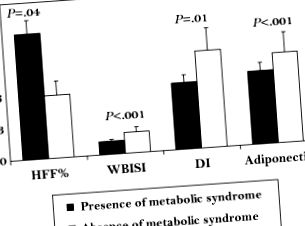
Заедно с повишаването на цитокините, засягащи инсулиновата чувствителност и риска от CAD, мастната тъкан на затлъстелите деца намалява производството на адипонектин, който е цитокин, експресиран изключително от адипоцитите и може да бъде открит във висока концентрация в човешката кръв. 25 Той упражнява няколко полезни действия като антиатерогенетични, антидиабетогенни и противовъзпалителни, като по този начин предпазва от развитието на T2D и CAD. 25,26 Интересното е, че адипонектинът е намален при затлъстяване и намалените нива на адипонектин са свързани с параметри на метаболитния синдром при затлъстели деца. 27,28 В обобщение, едновременната поява на инсулинова резистентност и неблагоприятно провъзпалително състояние кара дебелото дете да развие по-лош метаболитен актив, с последващо възникване на най-страшното усложнение на детското затлъстяване: T2D. На фиг. 4.1 показваме личните си данни за 1589 деца и юноши със затлъстяване (средна възраст 13,2 ± 3,0; среден z-резултат BMI 2,30 ± 058). 513 (32%) пациенти с характеристиките на метаболитен синдром ясно показват по-високо съдържание на чернодробна мазнина (HFF%), по-ниска инсулинова чувствителност, оценена от индекса на инсулинова чувствителност на цялото тяло (WBISI), по-нисък индекс на диспозиция (DI) и по-ниски нива на адипонектин (фиг. 4.1).
Фигура 4.1. Метаболитен модел според наличието/отсъствието на метаболитен синдром (МС). Деца и юноши със затлъстяване, показващи характеристиките на МС, както са дефинирани от Weiss et al. 17, имат ясно изразено преждевременно метаболитно нарушение, характеризиращо се с подчертано съдържание на чернодробни мазнини (HFF%), намалена инсулинова чувствителност (WBISI) и секреция (DI) и намалени нива на адипонектин. Данните за съдържанието на чернодробна мазнина въз основа на измервания с магнитен резонанс са налични само за 139 субекта. DI, индекс на разположение; HFF%, чернодробна мастна фракция; WBISI, индекс на инсулинова чувствителност за цялото тяло.
Скрининг за затлъстяване при юноши
Ендокринна
Инсулиновата резистентност придружава много от сърдечно-съдовите и метаболитните усложнения на затлъстяването. Наличието на инсулинова резистентност и последващото развитие на хиперинсулинемия създава потенциал за развитие на захарен диабет тип 2 (T2DM). Освен това наднорменото тегло или затлъстяването е най-важният рисков фактор за развитие на T2DM при деца и юноши. 21,22 В допълнение към увеличеното разпространение на детското наднормено тегло/затлъстяване, T2DM, който преди беше известен като заболяване за възрастни, сега представлява значителна грижа за здравето на децата и юношите. 23 Повишеното разпространение на T2DM при деца и юноши корелира с нарастващото им разпространение на наднормено тегло и затлъстяване.
Висцералните мазнини предсказват извънматочни механизми за натрупване на мазнини и последици за здравето
Отслабване, отлагане на висцерални мазнини и извънматочна мазнина
Няколко проучвания показват, че дори умерената загуба на тегло подобрява метаболитните усложнения на затлъстяването [63,64]. Това може да се дължи на преференциалната загуба на висцерално в сравнение с подкожната мастна тъкан [9,65] или на намаляването на ектопичното съдържание на мазнини [66–68]. Всъщност е доказано, че ектопичното отлагане на мазнини (т.е. инфилтрация на черния дроб, панкреаса и мускулната мазнина) значително допринася за инсулиновата резистентност и метаболитните промени, наблюдавани при затлъстели пациенти [66] .
Наскоро беше показано в миши модел, че нарушената хомеостаза на глюкозата и инсулиновата резистентност са свързани с хепатостеатоза [68] и хиперакумулация на триглицериди в панкреаса [10] в резултат на дългосрочно хранене с високо съдържание на мазнини. Използвайки CT в нивото на бедрото, Mazzali et al. наблюдава значително намаляване на съдържанието на липиди в мускулите след умерена загуба на тегло при затлъстели заседнали пациенти [66,67]. Използвайки магнитен резонанс, Colles et al. [69] наблюдават значителен спад в обема на черния дроб (прокси на инфилтрацията на чернодробни мазнини) след средна загуба на тегло от 10% при затлъстели лица. При осем пациенти със затлъстяване с T2DM, Petersen et al. [70] наблюдава, че загуба на тегло от 8 кг нормализира глюкозата на гладно; това подобрение е свързано с 81% спад в интрахепаталното съдържание на липиди.
Съществува обща липса на докладвани проучвания, оценяващи ефекта от загубата на тегло върху множество ектопични мастни депа. В интервенционно проучване за загуба на тегло върху популация от 24 пациенти със затлъстяване е показано, че вариациите в чернодробната липидна инфилтрация са положително корелирани с вариации във висцералната мастна тъкан, дълбоката подкожна мастна тъкан и високочувствителния С-реактивен протеин (CRP), докато Установено е, че липидната инфилтрация в панкреаса е положително свързана с промените във висцералната мастна тъкан. При същата популация се наблюдава положителна връзка между промените в съдържанието на липиди в черния дроб и панкреаса [71]. Използвайки модели на множество регресии, при които съдържанието на панкреас и чернодробни липиди се разглеждат като зависими променливи, а свързаните с тях променливи се разглеждат като независими променливи, променената висцерална мастна тъкан е основният предиктор за промените в ектопичното отлагане и в двата органа, обяснявайки съответно 43,1% и 30,7%, на дисперсията [71] .
Промените в съдържанието на чернодробни мазнини в популация от затлъстели жени след лапароскопска операция на стомашна лента бяха оценени от Philips и колеги, които наблюдават значителен спад в чернодробната липидна инфилтрация след 3 месеца [72]. Подобни резултати са наблюдавани от Hearth и колеги при популация от 18 жени със затлъстяване, които са били подложени на лапароскопска регулируема операция на стомашна лента: те са използвали ядрено-магнитен резонанс (MRI) и магнитно-резонансна спектроскопия (MRS) за количествено определяне на абдоминалната подкожна и висцерална мастна тъкан и черния дроб съдържание на мазнини преди и 3 и 12 месеца след операцията [73] .
Затлъстяване
Dongsheng Cai, във Витамини и хормони, 2013
7 Мозъчно метаболитно възпаление при хипертония и инсулт
Затлъстяване: усложнения
Роля на разпределението на телесните мазнини при усложненията на затлъстяването
Планиране за бъдещето
Аманда Джефрис,. Тахир Махмуд, в Затлъстяването, 2013
Управление на риска
Клиниката трябва да се използва като възможност за скрининг за потенциални усложнения от затлъстяване по време на бременност, включително гестационен диабет, хипертонични разстройства и фетална макрозомия.
При тази група жени също трябва да се обърне специално внимание на необходимостта от профилактика срещу ВТЕ - както вече беше посочено, тези жени представляват високорискова група - следователно трябва да се правят чести оценки на риска и да се осигурят тромбопрофилаксия и градуирани еластични компресионни чорапи, където подходящо. Всички жени, посещаващи клиниката, трябва да получат специализиран анестетичен преглед по време на бременност, включително електрокардиограма, така че потенциалните проблеми с анестезията да могат да бъдат предотвратени и да се обсъдят рисковете и трудностите с пациента.
Затлъстяване
Фангнян Уанг,. Джералд В. Денис, във Витамини и хормони, 2013
3.5 Метаболитно защитни фенотипове в brd2 lo имунната система
Освен това, намаленото възпаление предпазва от инсулинова резистентност и характеризира човешки „метаболитно здрави“ популации със затлъстяване. Тези хора изпитват затихване на всяко от: непоносимост към глюкоза, дислипидемия, хиперурикемия и хипертония (Bonora et al., 1991; Wildman et al., 2008). Следователно, контролът върху инфилтриращите мастна тъкан възпалителни клетки и тяхната хроматинова регулация на генната експресия е обещаващ за пациенти с инсулинова резистентност. При затлъстяване макрофагите, Т клетките и адипоцитите произвеждат провъзпалителни и противовъзпалителни цитокини, хемокини и адипокини. Като се има предвид, че тези фактори се взаимодействат, антагонизират и регулират помежду си, има много въпроси без отговор за това какво се случва по време на взаимодействията адипоцит-макрофаг-Т-клетки (Kintscher et al., 2008) и как и кога се развива резистентността към инсулин. Предложихме тези животни да предложат нов модел за човешко „метаболитно здравословно” затлъстяване. Моделът мотивира интересни и информативни хипотези за тестване на връзките между миграцията на левкоцитите, производството на възпалителни цитокини и инсулиновата резистентност при затлъстяване.
- Ендокринна болест - общ преглед на ScienceDirect теми
- Прием на въглехидрати - общ преглед на ScienceDirect теми
- Жажда за храна - общ преглед на ScienceDirect теми
- Ерозивен гастрит - общ преглед на ScienceDirect теми
- Консервирани меса - общ преглед на ScienceDirect теми