Резюме
Епиплоичният апендигит (ЕА) е рядка причина за остра коремна болка, причинена от възпаление на епиплоен придатък. Той има неспецифично клинично представяне, което може да имитира други остри коремни патологии при физически преглед, като апендицит, дивертикулит или холецистит. Въпреки това, EA обикновено е доброкачествен и самоограничаващ се и може да бъде лекуван консервативно. Представяме случая на пациент с два епизода на ЕА, първият имитиращ остър апендицит и вторият имитиращ остър холецистит. Въпреки че рецидивът на ЕА е рядък, той трябва да бъде част от диференциалната диагноза на остра, локализирана коремна болка. Правилната диагноза на EA ще предотврати ненужна хоспитализация, употреба на антибиотици и хирургични процедури.
Епиплоичният апендиагит (ЕА) е рядка причина за остра коремна болка, която обикновено е доброкачествена и самоограничаваща се и може да бъде лекувана консервативно с аналгетици и противовъзпалителни лекарства (1–3). Повтарянето на ЕА е рядко и документирани случаи описват коремна болка, повтаряща се на едно и също място (3-5). Описваме случая на пациент с два епизода на ЕА, първият имитиращ остър апендицит и вторият имитиращ остър холецистит.
ДОКЛАД ЗА СЛУЧАИ
66-годишна жена от Кавказкия е имала 3-дневна история на прогресивно влошаваща се болка вдясно в средата на корема, влошена от позиционна промяна. При скала на болка от 1 до 10 тя оцени болката като 8. Тя имаше известна степен на анорексия, но отрече всякакви студени тръпки, треска, гадене, повръщане, промяна в навиците на червата или кожен обрив. Нейната минала медицинска история включва хипертония, хиперлипидемия, хипотиреоидизъм и стрес-индуцирана кардиомиопатия. Единствените й коремни операции се състоят от С-разрези. Две години преди това й е направена колоноскопия, която не показва дивертикулоза или значителни полипи. Нейната фамилна анамнеза е била важна за заболяване на жлъчния мехур, изискващо холецистектомии.
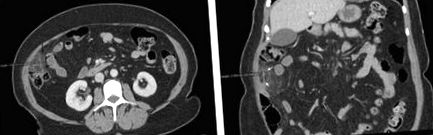
При физически преглед тя е била амбулаторна и не е била в остър стрес. Тя беше афебрилна, нониктерична, имаше нормални жизнени показатели и имаше индекс на телесна маса (ИТМ) от 30 kg/m 2. Коремният преглед разкрива нежност с известна степен на предпазване по десния фланг. Присъстваха звуци на червата. Диференциалната диагноза включва ретроцекален апендицит и ЕА. Пълната кръвна картина и цялостният метаболитен панел бяха нормални. Находките от компютърна томография (CT), показани на фигура 1, са диагностични за EA. Пациентът е лекуван с аналгетици и противовъзпалителни лекарства. Симптомите й отзвучават след 2 дни лечение.
а) Аксиални и б) коронални CT изображения. Овалният възпален епиплоен придатък (2,4 × 1,4 cm), който има отслабване на мазнините, е очертан от периферния ръб на хиператунуация (бели стрелки). Извън границите на придатъка се вижда заобикаляне на мазнините (черни стрелки). На короналното изображение присъства централна точка с силно затихване, вероятно представляваща тромбирана вена.
а) Аксиални и б) коронални CT изображения, получени 19 месеца след първоначалното проучване. Или същият, или съседен епиплоен придатък (2,0 × 2,5 cm) отпред на възходящото дебело черво е възпален, с периферен ръб на хиператунуация (бели стрелки) с околни възпалителни промени.
ДИСКУСИЯ
Епиплоичните придатъци са 50 до 100 надупчени перитонеални мастни торбички, ориентирани в два реда, успоредни на taenia coli на дебелото черво, между сляпата и ректосигмоидната връзка, всяка обикновено с дебелина 1 до 2 cm и дължина от 0,5 до 5 cm (3). Всеки епиплоичен придатък е снабден с два ентартерия, произхождащи от васа ректу, и една единична извита вена, която преминава през тясна дръжка в основата си (3). Трънчастата форма и тясното съдово снабдяващо стъбло прави епиплоичните придатъци склонни към усукване, водещи до исхемичен или хеморагичен инфаркт и податливи на венозна тромбоза (3).
Първичната ЕА е рядка причина за остра коремна болка, за която се смята, че е причинена от усукване на придатъка или венозна тромбоза (3). В поредица от случаи с 58 пациенти с ЕА, 48% от случаите са възникнали в сигмоидното дебело черво, 28% в низходящото дебело черво, 7% в напречното дебело черво и 17% във възходящото дебело черво (6). По този начин EA често се представя с болка в долната част на корема, имитираща дивертикулит и апендицит, и има малко документирани презентации, които имитират холецистит (7, 8). Вторичната ЕА е резултат от възпаление на съседен орган, като холецистит, панкреатит, дивертикулит или апендицит (5, 9). Тези инфарктни придатъци претърпяват некроза на мазнините и се калцират и могат или да останат прикрепени към дебелото черво, или да се отделят, за да се превърнат в перитонеални разхлабени тела, или „паразитирани епиплоични придатъци“ чрез повторно прикрепване към повърхности в коремната кухина, като далака (3).
Първичната ЕА клинично се проявява като внезапна поява на остра, добре локализирана, немигрираща коремна болка, често в долните коремни квадранти, която се влошава при движение. Пациентът обикновено е афебрилен без гадене, повръщане, анорексия или промяна в функцията на червата (3, 6). При физически преглед пациентът се проявява с локализирана болезненост и възможно предпазване. Обикновено жизнените показатели и лабораторните стойности са в нормални граници, но в някои случаи се съобщава за лека левкоцитоза и леко повишаване на С-реактивния протеин (1, 3, 4).
EA се диагностицира чрез CT сканиране (за предпочитане) и ултрасонография (6, 9). При CT възпаленият епиплоен придатък обикновено се появява като 1,5-сантиметрова до 3,5-сантиметрова лезия на отслабване на мазнините в съседство на дебелото черво с периферен ръб на хиператунуация (представляващ възпалена перитонеума), обикновено с централна точка с силно затихване (представляваща тромбозирания вена), с заобикаляне на мастните тъкани (представляващо повишен оток) и с асиметрично удебеляване на стената на дебелото черво, поради възпалението, което е по-голямо в областта около дебелото черво, отколкото на самата стена на дебелото черво (6, 9). Сърдечните инфаркти и мезентериалният паникулит могат да имат клинични прояви, подобни на тези на ЕА, но могат да бъдат разграничени от ЕА на КТ, тъй като инфарктите на яйчниците обикновено са по-големи от 5 см и нямат хиператуниращ ръб (9), а мезентериалният паникулит изглежда като отслабване на мазнините лезия в мезентерията обикновено със „знак на мастен пръстен“, който представлява запазена невъзпалена мазнина около съдовете (9). Ултразвуковото изследване идентифицира възпален епиплоен придатък като несвиваема хиперехогенна маса, съседна на стената на дебелото черво на мястото на болката, обикновено с хипоехогенна джанта, представляваща възпалена перитонеума, и липса на кръвен поток на доплер поради усукване или тромбоза (9).
Преди CT сканирането да бъде установено като стандартно средство за образна диагностика, EA беше хирургична диагноза, лекувана чрез лапароскопска хирургична ексцизия. Въпреки това, EA се счита за доброкачествена, самоограничаваща се лезия, която обикновено отзвучава спонтанно в рамките на дни до седмици и може да бъде лекувана консервативно с аналгетици и противовъзпалителни лекарства без рецепта (1, 2). Рядко са необходими хирургични интервенции поради усложнения, като запушване на тънките черва поради сраствания или външна компресия (6).
Повтарянето на ЕА е рядко, но е документирано в случаи, управлявани консервативно. В проучване на случай на 10 пациенти с ЕА, лекувани консервативно, Sand et al наблюдават рецидив на ЕА при 4 от 10 пациенти (3). Рецидив се наблюдава и в доклад за случай на един пациент на перитонеална диализа (4). Авторите на двете статии предполагат участие на един и същ епиплоичен придатък и в двете презентации и препоръчват да се обмисли лапароскопска ексцизия за тези случаи. Само в един случай се описва рецидив на ЕА, включващ два различни епиплоични придатъка, и двете с подобно представяне и лекувани с лапароскопска ексцизия поради тежки симптоми (5). Въпреки че хирургичната ексцизия би премахнала възпаления епиплоен придатък, който причинява дразнене, ползата от хирургичната ексцизия трябва да се прецени спрямо рисковете - главно усложнения при анестезия, прекомерно кървене и инфекция - и разходи (1–3).
Пациентът в този доклад е имал две случаи на ЕА, всяка с подобна клинична картина, но предизвикваща болка в различни коремни квадранти, първо с болка в десния фланг, имитираща ретроцекален апендицит, а по-късно в десния горен квадрант, имитираща остър холецистит. Възможните рискови фактори за развитие на ЕА са затлъстяването и усилените упражнения след хранене, подкрепени от някои доклади за случаи (7, 10), но не и от други (3). От миналата медицинска история на пациента, само затлъстяването (ИТМ> 30 kg/m 2) по време на първия епизод на ЕА и наднорменото тегло (ИТМ 25–29,9 kg/m 2) по време на втория епизод може да я предразположи за развитие на ЕА. CT сканирането, направено във всеки случай, установи възпален епиплоен придатък с подобни размери във възходящото дебело черво, съседно на чернодробната флексура. Повтарящият се EA може да се дължи на участието на един и същ епиплоен придатък и в двете презентации, причинявайки болка в различни квадранти, тъй като дебелото черво има известен обхват на подвижност в коремната кухина, или може да се дължи на участието на съседен епиплоен придатък.
ЕА трябва да бъде част от диференциалната диагноза на остра коремна болка, защото това е доброкачествена, самоограничаваща се лезия, която може да бъде диагностицирана с КТ и лекувана консервативно. Правилната диагноза избягва ненужни хоспитализации, антибиотично лечение и операции.
- Повтарящ се спонтанен аборт Томи; с
- ProLon® диета за бързо гладуване
- Направо говорим за соята The Nutrition Source Harvard T
- Растителни диетични рецепти - 9-дневен растителен диетичен план
- Седем причини да добавите перфектен изсушен черен дроб към вашата диета - Блог за подхранващия свят