Марк Доналдсън
* Директор по фармацевтични услуги, Регионален медицински център Калиспел, клиничен асистент, Стоматологично училище, Университет по здравеопазване и науки в Орегон, Портланд, Орегон
Джино Джицарели
† Фармацевт, Обща болница в Торонто, Университетска здравна мрежа, Торонто, Онтарио, Канада
Брайън Чанпонг
‡ Клиничен асистент, Стоматологичен факултет, Университет на Британска Колумбия, Ванкувър, Британска Колумбия, Канада
Резюме
Използването на успокоителни е установило ефикасност и безопасност за управление на тревожността по отношение на стоматологичното лечение. Тази статия ще предостави основна информация относно фармакологията и терапевтичните принципи, които регулират подходящото използване на орално прилагани успокоителни за осигуряване на лека седация (анксиолиза). Дозите и протоколите са предназначени за тази цел, а не за осигуряване на умерени или по-дълбоки нива на седация.
Страхът и безпокойството по отношение на стоматологията продължават да продължават въпреки съвременния напредък в местните анестетици.1–19 По-голямата част от хората признават, че се страхуват до известна степен, но мнозина изобщо избягват стоматологичните грижи.13,19 Използването на умения за справяне, повечето от широката общественост които имат страхове и тревоги са в състояние да продължат с нормалното ежедневие. Индивид със „специфична фобия“ се определя като страх и тревожност, които са толкова големи, че ги възпрепятстват от нормалната ежедневна функция.20 Тези пациенти представляват най-голямото предизвикателство за зъболекаря.
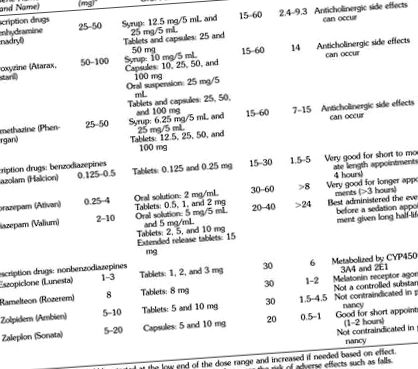
Лекарства, често използвани за седация
Както при всички техники, оралната седация обаче има своите ограничения. Пероралната седация може да помогне на повечето пациенти с леки до умерени нива на страх и тревожност, но може да бъде неефективна при пациенти с по-високи нива на тревожност. Практикуващият трябва да помни, че определена част от страшната общественост няма да бъде успешно управлявана с помощта на орална седация, тъй като емпиричното дозиране не е точна наука. За тези пациенти дозите трябва да се титрират интравенозно. Дори и с интравенозна седация, все още има такива, които ще се нуждаят от по-дълбоки нива на седация, дълбока седация или обща анестезия, ако денталната помощ трябва да бъде предоставена успешно.
Нивата на седация напредват като континуум и всяко ниво може да бъде постигнато независимо от начина на приложение. Използването на орална седация не гарантира, че пациентът ще бъде в състояние на анксиолиза, нито гарантира, че пациентът няма да премине в по-дълбоки нива на седация. Поради тази причина пациентите трябва да бъдат лекувани с най-ниската ефективна доза от успокоителното средство, избрано да отговаря най-добре на техните нужди. При осигуряване на седация, дихателните пътища винаги са от първостепенно значение, независимо от осигуреното ниво. Макар че е малко вероятно подходящите дози от лекарствата, които обикновено се използват за орална седация, да предизвикат значителна респираторна депресия, важно е това да не се обърка с обструкция на дихателните пътища; обструкцията и респираторната депресия не са синоними. Например, дихателните пътища на пациента могат да бъдат запушени чрез натискане на долната челюст по време на лечението. Докато това не се случи, седирал пациент може да диша нормално, но може да не предприема достатъчно проветриви усилия, за да преодолее тази пречка и може да настъпи хипоксемия. Този риск от запушване е съображение при използване на депресант на централната нервна система (ЦНС), независимо от способността му да действително потиска медуларното дихателно шофиране.
ИСТОРИЯ НА УСТНИТЕ СЕДАТИВИ
По дефиниция успокоителното лекарство намалява активността, смекчава възбудата и успокоява реципиента.24 Еволюцията на успокоителните лекарства започва с въвеждането на ферментирали напитки от шумерите около 9000 г. пр. Н. Е. лекарствата започват през 19 век с бромиди и хлоралхидрат. Докато бромидите са били отлични лекарства по това време, те не са често произвеждани във фармацевтично елегантни продукти, позволяващи включването на примеси. Това влоши и без това отрицателния профил на страничните ефекти на бромидите, който включва често уриниране, изпотяване, зрителни нарушения и електролитни нарушения.
Хлоралхидратът (Noctec) е синтезиран през 1832 г. от немския химик Юстус фон Либиг и представлява първият клас успокоителни средства, които показват дълголетие в основната фармакопея. Хлоралхидратът е генерализиран депресант на ЦНС, който действа бързо и ако се прилага самостоятелно, е способен да предизвика дълбок сън за около 30 минути. Скоро беше открито, че хлоралхидратът действа по-бързо в комбинация с алкохол и когато се плъзга в уиски, това са „нокаутиращите капки“ от подземния свят, наричани още „Мики Фин“.
Най-популярните хапчета за сън в началото на 20-ти бяха барбитуратите, въпреки че прародителят на барбитуратите всъщност беше открит в средата на 19-ти век. На пруски химик Адолф фон Байер се приписва изобретяването и именуването на барбитурова киселина в началото на 60-те години. През 1903 г. ученик на Baeyer, заедно с друг немски химик, произвежда ново съединение от барбитурова киселина и диетилово производно. Новият химикал, с търговското наименование Veronal (барбитал), беше отлично успокоително и помощно средство за сън. Други изследователи излязоха с повече производни на барбитуровата киселина; най-широко използван е фенобарбитал. Много европейски и американски фармацевтични компании са разработили нови барбитурати през 20-те и 30-те години. Компанията Eli Lilly произвежда широко използваните Amytal (амобарбитал) и Seconal (секобарбитал), а Abbott Laboratories изобретява Pentothal (тиопентал) и Nembutal (Pentobarbital).
Въпреки че барбитуратите са ефективни помощни средства за съня, те не са без рискове. Барбитуратите поддържат пристрастяващо поведение, могат да имат различни неприятни странични ефекти и тяхната ефективност се увеличава значително, когато се приема едновременно с други депресанти на ЦНС. В действителност, хапчетата за сън с барбитурати могат бързо да причинят смърт, когато се приемат с алкохол поради техните значителни сърдечно-съдови и респираторни депресанти. Именно тази тясна граница на безопасност подтикна разработването на по-безопасни седативни/хипнотични лекарства (напр. Бензодиазепини) през следващите няколко десетилетия. Поради неприемливия им профил на безопасност, употребата на барбитурати за седация вече не може да се препоръчва в повечето клинични ситуации.
БЕНЗОДИАЗЕПИНИ
Бензодиазепините и техните по-нови производни са най-често използваният клас лекарства за анксиолиза и седация. Това е с основателна причина. Ефикасността им е еквивалентна или по-голяма от която и да е от другите класове успокоителни и профилът им на безопасност е завиден.
На практика всички ефекти на бензодиазепините са резултат от специфичните им действия върху централната нервна система. Те насърчават свързването и влиянието на основния инхибиторен невротрансмитер, гамааминомаслена киселина (GABA) към GABAA подтипа на GABA рецепторите в мозъка. GABAA рецепторите всъщност са много-субединични комплекси, тясно свързани с затворени хлоридни йонни (Cl -) канали в клетъчната мембрана на невроните. Когато GABA активира своя рецептор, каналът се отваря, позволявайки по-голям приток на хлоридни йони и по-отрицателен мембранен потенциал в покой. Това прави неврона по-малко реагиращ на възбуждащите стимули.
Важно е, че бензодиазепините не отварят хлоридния канал. Те се свързват със специфични бензодиазепинови (BZ) рецептори на GABAA комплекса, отделно от действителния рецептор за GABA. Активирането на BZ рецептора подобрява реакцията на хлоридния йон към GABA, но не се получава ефект, ако GABA не присъства. Бензодиазепиновият агонист може само да усили ендогенния невротрансмитер на организма. Тази концепция е вероятно обяснение за относителната безопасност на бензодиазепините в сравнение с хлоралхидрат, барбитурати или пропофол. Тези други агенти също имат различни рецептори на GABAA комплекса, но всъщност отварят хлоридния канал независимо от GABA. Високите дози от тези агенти може да са летални, но смъртта след предозиране само на бензодиазепини е практически нечувана. Тази широка граница на безопасност (висок терапевтичен индекс) за бензодиазепините е илюстрирана с помощта на криви доза-отговор (Фигури 1 и и 2). 2). За разлика от барбитуратите, илюстрирани на фигура 1, кривата на ефективната доза и кривата на леталната доза за бензодиазепините са разделени с много голям марж. Дори високите дози, необходими за нашите пациенти с „хипо-реагиращ”, е малко вероятно да преминат към кривата на леталната доза.
- Перорални отзиви за калиев йодид и оценки на потребителите Ефективност, лекота на използване и удовлетворение
- Сибирски корен Орални употреби, странични ефекти, взаимодействия, снимки, предупреждения; Дозиране - WebMD
- Орални контрацептиви (противозачатъчни хапчета) и риск от рак - Национален институт за рак
- Странични ефекти от правенето на орален секс
- Opti Pro за жени Орално приложение, странични ефекти, взаимодействия, снимки, предупреждения; Дозиране - WebMD