Md. Shah Alam 1, Kevin Phan 2, Rezaul Karim 1, Sharif Ahmed Jonayed 1, Hasan Khalid Md. Munir 1, Shubhendu Chakraborty 1, Tashfique Alam 1
Заден план: Туберкулозата (туберкулоза) на гръбначния стълб е често срещано място на костната туберкулоза, което представлява 50% -60% от случаите. Спиналната туберкулоза все още се среща както в развитите, така и в развиващите се страни. Диагнозата на гръбначния туберкулоза е трудна и често се проявява в напреднал стадий. Забавянията при установяване на диагнозата и лечението водят до усложнения като компресия на гръбначния мозък и гръбначна деформация.
Методи: Проучени са общо 582 пациенти с туберкулоза на шийния, гръдния и лумбалния отдел на гръбначния стълб с умерена до тежка компресия на връвта. Променливи степени на неврологичен дефицит с деформация са лекувани от януари 2003 г. до юли 2014 г. Торакотомия, заедно с антеролатерална декомпресия и автогенно присаждане на кости на опорна кост с едновременно фиксиране с винтове и пръчки са извършени в 113 случая. В останалите 469 случая са направени задна декомпресия, задно междутелесно и заднолатерално сливане чрез костна присадка със стабилизиране чрез транспедикулярни винтове и пръчки. Подходящи противотуберкулозни лекарства бяха дадени на всички пациенти в продължение на 18-24 месеца. Периодът на проследяване беше от 3 месеца до 10 години.
Резултати: Средната възраст е била 32,5 години. Всички пациенти са преживели операция. Има 7 случая на повърхностни инфекции (1,2%), докато има 4 случая (0,7%) на дълбоки инфекции. Ревизионна операция е извършена при 6 пациенти (1,0%). Неуспех на имплантанта се е случил в 4 случая (0,7%), докато неправилно разположение на винтовете се е случило в 12 случая (2,1%). Периоперативни усложнения от кървене са докладвани за 4 пациенти (0,7%). Неврологично подобрение е настъпило при всички пациенти, с изключение на 2 случая (0,3%). Предоперативно по-голямата част от пациентите (n = 221, 38%) са класифицирани с клас А по скалата на Американската асоциация за нараняване на гръбначния стълб (ASIS) по неврологично увреждане. Това беше значително намалено следоперативно до 0,4%.
Заключения: За пациенти с гръбначен туберкулозен преден дебридинг, автоматично сливане на костна присадка, предно или задно фиксиране изглежда ефективно за спиране на заболяването, коригиране на кифотичната деформация и поддържане на корекция до твърдо гръбначно сливане.
Ключови думи: Тораколумбална спинална туберкулоза; костна присадка; стабилизация
Подадено на 25 май 2015 г. Прието за публикуване на 07 юли 2015 г.
Въведение
Туберкулозата (ТБ) е често срещана форма на костна туберкулоза, която представлява 50% -60% от случаите. Първото съвременно описание на гръбначната деформация и параплегия в резултат на гръбначния туберкулоза е описано от Percival Pott през 1779 г. (1). Макар и необичайно, спиналната туберкулоза все още се среща дори в развитите и в развиващите се страни (2,3). Диагнозата на гръбначния туберкулоза е трудна и често се проявява в напреднал стадий. Забавянията при установяване на диагнозата и лечението допринасят за по-високи нива на усложнения като компресия на гръбначния мозък и гръбначна деформация. Пациентите се срещат предимно със слабост на долните крайници, деформация на Gibbus, болка, осезаеми маси и кифотична деформация при дългогодишни случаи.
Лечението на туберкулоза на гръбначния стълб остава труден и предизвикателен процес на вземане на решения, предвид липсата на доказателства и насоки за оптималните стратегии за лечение и управление (4). Консервативните възможности за лечение на гръбначния туберкулоза включват методи като обездвижване с помощта на гипси или гипсови легла, както и здравословна диета. След въвеждането на противотуберкулозни лекарства се предполага, че такива лекарства могат да бъдат показани при пациенти с гръбначен туберкулоза. Лечението с противотуберкулозни лекарства обаче може да не е подходящо в случаите, когато пациентите са изложени на риск от нестабилност, прогресия на неврологичния дефицит, както и при пациенти, които не са устойчиви на медицинско лечение. Освен това продължителният курс на противотуберкулозна терапия, обикновено 9-18 месеца и повече (5), е както социална и икономическа тежест, така и лична тежест за качеството на живот на пациента. Като алтернатива са налични възможности за хирургично лечение, включително сливане отпред на гръбначния стълб, сливане отпред и отзад на гръбначния стълб, само сливане на гръбначния стълб отзад и последното сливане, последвано от предно гръбначно сливане (6-8). Индикацията за всяка хирургична процедура обаче остава неясна, като се има предвид липсата на литература за безопасността, неврологичните резултати и степента на усложнения при хирургична интервенция при гръбначен туберкулоза.
Целта на това проучване е да се оцени ефикасността и клиничните резултати от различните подходи за лечение на гръбначния туберкулоза, включително хирургия на декомпресия, автогенно костно присаждане и анти-туберкулозна химиотерапия. Представяме нашия опит с хирургично лечение на проспективна последователна поредица от гръбначно туберкулоза от многоцентрово проучване и описваме клинични и неврологични резултати.
Методи
Одобрението на етиката за многоцентрово обучение е дадено от местната институционална комисия по етика. Получено е писмено информирано съгласие от всички пациенти или настойници.
Пациенти
Данни от последователни пациенти с гръбначен туберкулоза са събрани за перспектива от януари 2003 г. до декември 2014 г. Тази проспективна база данни включва 582 пациенти с туберкулоза на цервикалния, гръдния и лумбалния отдел на гръбначния стълб с умерена до тежка компресия на корда, които са били лекувани хирургично в Националния институт по травматология и ортопедия Рехабилитация (NITOR) & Бангладешска гръбначна и ортопедична болница, Дака, Бангладеш. Данните от анамнезата, изследванията, образите, следоперативните и последващи проспективен период бяха събрани с помощта на стандартизирана форма за събиране на данни и анализирани. Пациентите, загубени от проследяване, бяха изключени от анализа.
Диагнозата на ТБ спондилит се основава на клинично представяне, рентгенологични находки [обикновени рентгенографии, компютърна томография (КТ) и ядрено-магнитен резонанс (ЯМР)] и хематологични и патологични изследвания. Клинично представяне проявява торакодорзална болка, нощно изпотяване, нискостепенна треска, загуба на тегло, гръдна кифоза и неврологична дисфункция. За оценка на предоперативната неврологична дисфункция е приложена скалата за увреждане на Американската спинална травма (ASIA).
Оперативна процедура
Хирургичният подход включваше торакотомия с антеролатерална декомпресия и автогенно присаждане на кости с едновременно фиксиране с помощта на винтове и пръти е използвано в 113 случая. Пациентите бяха оперирани в странично положение и операцията беше извършена под обща ендотрахеална анестезия. След рутинна експозиция некротичният материал в диска и телата на гръбначните е отстранен. Ако паравертебралният абсцес е голям, се извършва дренаж, за да се локализира ръбът на лезията. След дебридирането се извършва разсейване за коригиране на кифозата. Едновременно с това беше извършено автогенно присаждане на кости на подпори за възстановяване на дефекта на предната колона. Това беше извършено с едновременно фиксиране. Другата използвана хирургична техника беше задна декомпресия, задно междутело и заднолатерално сливане чрез костна присадка със стабилизиране чрез транспедикулярни винтове и пръчки. Последната техника осигурява 360-градусов достъп до гръбначния мозък. Подходящи противотуберкулозни лекарства изониазид, рифампицин, етамбутол, пиразинамид) се дават на всички пациенти в продължение на 18-24 месеца. Периодът на проследяване варира от 3 месеца до 10 години.
Статистически анализ
SPSS за Windows (версия 16.0; SPSS, Inc., Чикаго, IL, САЩ) е използван за анализ на данни. Използва се сдвоен t-тест за сравняване на клиничните данни преди и след лечението, включително ASIA степен. Резултатите се отчитат описателно или като средно ± стандартно отклонение (SD). Стойността на P по-малка от 0,05 се счита за статистически значима.
Резултати
Общо 582 случая на пациенти с гръбначен туберкулоза са били събрани за период от 2003-2014 г. Това включва 335 пациенти от мъжки пол (57,6%) и 247 пациенти от женски пол (42,4%). Средната възраст е 32,5 години (диапазон 9-82 години). Торакотомия с антеролатерална декомпресия и автогенно присаждане на кости на подпори с едновременно фиксиране с винтове и пръчки е извършена в 113 случая (19,4%). В останалите 469 случая (80,6%) са направени задна декомпресия, задно междутяло и заднолатерално сливане чрез костна присадка със стабилизиране чрез транспедикулярни винтове и пръчки.
Усложнения
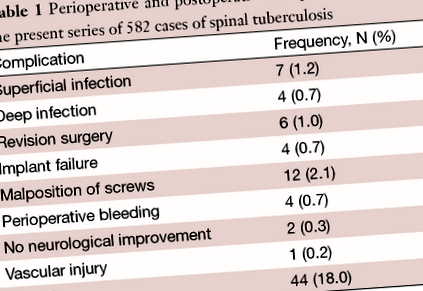
Всички пациенти са преживели операция. Има 7 случая на повърхностни инфекции (1,2%), докато има 4 случая (0,7%) на дълбоки инфекции. Проведена е ревизионна операция при 6 пациенти (1,0%), която включва изследване чрез заден подход. Това включва премахване на пръчки, винтове и клетка, последвано от декомпресия и стабилизация чрез винтове и пръчки на педикулите и накрая междуведомствено сливане чрез клетка и костна присадка. Неуспех на имплантанта се е случил в 4 случая (0,7%), докато неправилно разположение на винтовете се е случило в 12 случая (2,1%). Периоперативни усложнения от кървене са докладвани за 4 пациенти (0,7%). Неврологично подобрение настъпи при всички пациенти с изключение на 2 случая (0,3%). Имаше и един пациент, който имаше съдова травма на гръдната аорта. Периоперативните и последващи усложнения са обобщени в таблица 1.
Неврологичен дефицит
Предоперативно голяма част от пациентите (n = 221, 38%) са класифицирани като клас А по скалата на ASIA за неврологично увреждане. Това беше значително намалено следоперативно до 0,4% (Таблица 2, Фигура 1). От тези 221 пациенти, 2 пациенти са останали в ASIA A, 3 пациенти са се подобрили леко до ASIA B, 9 пациенти са прекласифицирани в ASIA C, 116 пациенти, класифицирани в ASIA D и 92 пациенти са възвърнали добра неврологична функция с класификация ASIA E. От 186 пациенти (32%), които първоначално бяха класифицирани като ASIA B, 2 останаха в ASIA B, 3 пациенти бяха прекласифицирани като ASIA C, 62 пациенти се подобриха до ASIA D и 119 пациенти се подобриха до ASIA E. Всички пациенти, които бяха преди операцията в ASIA C клас подобрен до ASIA E клас следоперативно. Всички промени в честотите на клас ASIA бяха значителни (P
Дискусия
Докато туберкулозата е древно заболяване, тази патология продължава да има световно въздействие с честота от 9 милиона нови случая годишно и смъртност от 2 милиона смъртни случая годишно (9,10). Консервативните възможности за лечение като противотуберкулозни лекарства имат ограничена ефикасност в някои случаи, поради бързото нарастване на лекарствената резистентност към терапиите от първа линия (11). Освен това продължителността на противотуберкулозната химиотерапия все още остава загрижена за пациента и клинициста, като някои лечебни програми продължават до 18 месеца (12-14). Спиналната туберкулоза в частност представлява 1-3% от всички случаи на туберкулоза и над 40% от всички инфекции на гръбначния стълб (15). Според Световната здравна организация Бангладеш е на 5-то място в световен мащаб по заболеваемост от туберкулоза, като само в тази страна над 70 000 смъртни случая годишно. Спиналната туберкулоза остава най-разпространената инфекция на гръбначния стълб в световен мащаб и в случаите с екстензивно засягане на гръбначния стълб, колапс на гръбначно тяло или тежка деформация, хирургическите възможности могат да се считат за по-привлекателни, което позволява едновременно лечение на инфекция и деформация.
Заключения
Нашата перспективна серия показва, че хирургичното лечение на гръбначния туберкулоза и болестта на Пот е безопасно и ефективно, с добри клинични и рентгенологични резултати. Предимствата на хирургията включват задълбоченост на дебридирането, декомпресия на гръбначния мозък и адекватна гръбначна стабилизация.
Благодарности
Бележка под линия
Конфликт на интереси: Авторите нямат конфликт на интереси, който да декларират.
Препратки
- Sai Kiran NA, Vaishya S, Kale SS и др. Хирургични резултати при пациенти с туберкулоза на гръбначния стълб и тежки двигателни дефицити на долните крайници: ретроспективно проучване на 48 пациенти. J Neurosurg Spine 2007; 6: 320-6. [PubMed]
- Rezai AR, Lee M, Cooper PR, et al. Съвременно управление на гръбначната туберкулоза. Неврохирургия 1995; 36: 87-97; дискусия 97-8. [PubMed]
- Turgut M. Спинална туберкулоза (болест на Пот): нейното клинично представяне, хирургично лечение и резултат. Проучване върху 694 пациенти. Neurosurg Rev 2001; 24: 8-13. [PubMed]
- Rasouli MR, Mirkoohi M, Vaccaro AR, et al. Спинална туберкулоза: диагностика и лечение. Азиатски гръбнак J 2012; 6: 294-308. [PubMed]
- Джейн АК. Туберкулоза на гръбначния стълб: нов поглед към стара болест. J Bone Joint Surg Br 2010; 92: 905-13. [PubMed]
- Zhang HQ, Lin MZ, Li JS, et al. Едностепенно задно обличане, трансфораминално лумбално междутелесно сливане и апаратура при лечение на лумбална гръбначно-мозъчна туберкулоза: ретроспективна серия от случаи Arch Orthop Trauma Surg 2013; 133: 333-41. [PubMed]
- Machino M, Yukawa Y, Ito K, et al. Нова техника за реконструкция на гръдния кош "трансфораминално сливане на гръден кош между телата": предварителен доклад за клиничните резултати. Гръбначен стълб (Phila Pa 1976) 2010; 35: E1000-5. [PubMed]
- Zaveri GR, Mehta SS. Хирургично лечение на лумбален туберкулозен спондилодисцит чрез трансфораминално лумбално междутелесно сливане (TLIF) и задна апаратура. J Spinal Disord Tech 2009; 22: 257-62. [PubMed]
- McLain RF, Isada C. Спиналната туберкулоза заслужава място на екрана на радара. Cleve Clin J Med 2004; 71: 537-9, 543-9. [PubMed]
- Глобален контрол на туберкулозата: ключови констатации от доклада на СЗО от декември 2009 г. Wkly Epidemiol Rec 2010; 85: 69-80. [PubMed]
- Huang J, Zhang H, Zeng K, et al. Клиничните резултати от хирургично лечение на несвързана гръбначна туберкулоза: ретроспективно проучване в 23 случая. PLoS One 2014; 9: e93648. [PubMed]
- 10-годишна оценка на контролирани проучвания на стационарно и амбулаторно лечение и на гипсови якета за туберкулоза на гръбначния стълб при деца на стандартна химиотерапия. Учи в Масан и Пусан, Корея. Девети доклад на Работната група на Съвета за медицински изследвания за туберкулоза на гръбначния стълб. J Bone Joint Surg Br 1985; 67: 103-10. [PubMed]
- Тули СМ. Резултати от лечението на гръбначната туберкулоза по режим "среден път". J Bone Joint Surg Br 1975; 57: 13-23. [PubMed]
- Контролирано изпитване на режими на химиотерапия с кратък курс при амбулаторно лечение на гръбначна туберкулоза. Резултати от тригодишно проучване в Корея. Дванадесети доклад на Работната група на Съвета за медицински изследвания за туберкулоза на гръбначния стълб. J Bone Joint Surg Br 1993; 75: 240-8. [PubMed]
- Guerado E, Cerván AM. Хирургично лечение на спондилодискит. Актуализация. Int Orthop 2012; 36: 413-20. [PubMed]
- Phan K, Mobbs RJ. Систематични прегледи и мета-анализи в хирургията на гръбначния стълб, неврохирургията и ортопедията: насоки за учения хирург. J Spine Surg 2015; 1: 19-27.
- Phan K, Tian DH, Cao C, et al. Систематичен преглед и мета-анализ: техники и ръководство за академичния хирург. Ann Cardiothorac Surg 2015; 4: 112-22. [PubMed]
- Moon MS, Woo YK, Lee KS, et al. Задна инструментална апаратура и предна вътрешна фузия при туберкулозна кифоза на гръбначния и лумбалния гръбначен стълб. Гръбнак (Phila Pa 1976) 1995; 20: 1910-6. [PubMed]
- Talu U, Gogus A, Ozturk C, et al. Ролята на задната инструментална апаратура и сливане след предно радикално отстраняване и сливане при хирургичното лечение на гръбначна туберкулоза: опит от 127 случая. J Spinal Disord Tech 2006; 19: 554-9. [PubMed]
- Jain AK, Dhammi IK, Prashad B, et al. Едновременна предна декомпресия и задна апаратура на туберкулозния гръбначен стълб, използвайки антеролатерален екстраплеврален подход. J Bone Joint Surg Br 2008; 90: 1477-81. [PubMed]
- El-Sharkawi MM, Said GZ. Инструментирано периферно сливане за туберкулоза на дорзо-лумбалния гръбнак. Едно- или двуетапна процедура? Int Orthop 2012; 36: 315-24. [PubMed]
Принос: (I) Концепция и дизайн: MS Alam, R Karim, SA Jonayed, HK Munir, S Chakraborty, T Alam; (II) Административна подкрепа: Няма; (III) Предоставяне на учебни материали или пациенти: Няма; (IV) Събиране и събиране на данни: MS Alam, R Karim, SA Jonayed, HK Munir, S Chakraborty, T Alam; (V) Анализ и интерпретация на данни: MS Alam, R Karim, SA Jonayed, HK Munir, S Chakraborty, T Alam; (VI) Писане на ръкопис: Всички автори; (VII) Окончателно одобрение на ръкописа: Всички автори.
- Ефектите на затлъстяването върху гръбначната хирургия Систематичен преглед на литературата
- Ефектът на индекса на телесна маса върху варикоцеле Mohammad International Surgery Journal
- Хирургия - Асоциация за рак на бъбреците
- Хирургия за кисти на панкреаса Мемориал Слоун Кетъринг Раков център
- Театър за хирургия Статия за Театър за хирургия от The Free Dictionary