Марк Л. Метерски 1, Антраник Мангардич 2
Резюме: Хроничната гнойна белодробна болест (CSLD), характеризираща се с подобен на бронхиектазия синдром при липса на дилатация на бронхите, е добре описана в педиатричната литература. При някои пациенти може да е предшественик на бронхиектазии. При възрастни този синдром не е добре описан. Представяме четирима възрастни пациенти без очевидна причинна експозиция, които се представят с продължителна кашлица и гнойни храчки. Културите на храчки разкриха различни Грам отрицателни бактерии, гъбички и микобактерии. КТ с висока разделителна способност не разкрива бронхиектазии. Оценката разкрива основните причини, включително имунодефицит на две и инфекция с Mycobacterium avium. Впоследствие един пациент развива бронхиектазия. Всички пациенти се подобриха с терапия. CSLD се среща при възрастни и има характеристики, които го отличават от типичния хроничен бронхит. Те включват липсата на причинно-следствена експозиция на околната среда и инфекция с необичайни патогени. Оценката и лечението на тези пациенти, подобно на пациентите с бронхиектазии, може да доведе до клинично подобрение.
Ключови думи: Бронхиектазии; имуносупресия; астма; хроничен бронхит
Подадено на 24 юни 2016 г. Прието за публикуване на 8 август 2016 г.
Въведение
Бронхиектазията се определя като необратима дилатация на бронхите (1-3). Тази дефиниция е оспорена в педиатричната литература поради разпространението на деца с клинични характеристики, подобни на бронхиектазии, но без бронхиална дилатация, което води до термина хронично гнойно белодробно заболяване (CSLD) (4-7). Появяващите се данни показват, че ранната диагностика и интензивната терапия могат да забавят спада в белодробната функция и да доведат до подобрени резултати при тези пациенти (5,8-10). Широко приета парадигма в педиатричната литература е, че съществува континуум на заболяването, като „пред-бронхиектазиите“ представляват етап на продуктивна гнойна кашлица и чести белодробни инфекции без дилатация на дихателните пътища (5,11,12). Това в крайна сметка може да доведе до увреждане и дилатация на дихателните пътища, което се определя като бронхиектазия (4,5,11). Този тип пациенти не е широко признат при възрастни. Представяме четири такива възрастни пациенти, които са били наблюдавани в Центъра за грижа за бронхиектазии към здравния център на Университета в Кънектикът. Не се изискваше одобрение от институционален съвет за преглед, тъй като тази поредица от случаи не се счита за изследване на хора.
Случай 1
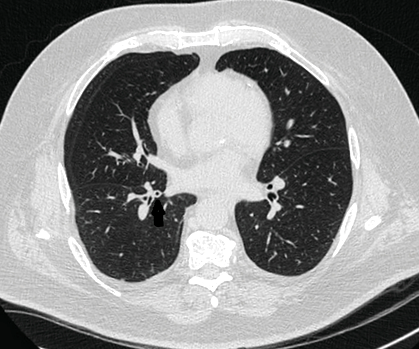
74-годишен мъж с астма при възрастни с диагноза през 60-те години е бил насочен за 1-годишна история на ежедневна кашлица, продуктивна от жълто-зелени храчки. Той беше непушач през целия живот. Неговият физически преглед показа груби звуци на дишането. Изследването на белодробната функция показва леко ограничение, вероятно свързано със затлъстяването. Компютърната томография с висока разделителна способност (HRCT) показва само разпръснати области на удебеляване на бронхиалната стена (Фигура 1). Културата на храчки отглежда само устойчиви на метицилин Staphylococcus aureus (MRSA). Той беше лекуван с курс на доксициклин с почти конкурентно разрешаване на кашлицата. Три месеца по-късно кашлицата му се влошава и повтарящите се храчки от храчки порастват Penicillium и Cladosporium видове и Mycobacterium gordonae (всички се считат за колонизатори и следователно не се лекуват). Нивата на имуноглобулин и нивото на алфа-1-антитрипсин са нормални. Сега той произвеждаше половин чаша жълто-зелена храчка всеки ден, поради което се смяташе, че той е добър кандидат за азитромицин по 250 mg 3 пъти седмично, както би било показано при пациенти с бронхиектазии. Три месеца по-късно той съобщава за „80% подобрение“ в кашлицата си, която след това дава резултат само с оскъдна бистра храчка и продължава да се справя добре с азитромицин и режим на изчистване на дихателните пътища.
Случай 2
Случай 3
Случай 4
53-годишна жена с анамнеза за астма при възрастни с диагноза приблизително 6 години преди това е била насочена за 6-месечна анамнеза за хронична кашлица със зеленикави храчки. Беше преживяла три обостряния на кашлицата и храчките си, всеки път лекувана с антибиотици с временно подобрение на симптомите. Нейният физически преглед беше от значение за ринит и изчистване на белите дробове. HRCT показва леко удебеляване на централните дихателни пътища без бронхиектазии. Тест за потен хлорид, нива на имуноглобулин, ниво на алфа-1 антитрипсин и антитела на Aspergillus са нормални, с изключение на гранично ниски нива на IgM при 46 mg/dL. Културите на храчки отглеждат видове Candida albicans и Rhodotorula. Изследването на белодробната функция беше нормално. Тя имаше лош отговор на антитела към ваксинации, което доведе до диагностициране на функционален дефицит на антитела. Тя е започнала да приема азитромицин 250 mg 3 пъти седмично и режим на изчистване на дихателните пътища и съобщава, че се чувства със 75% по-добре, с намаляване на производството на храчки от 1 чаша на ден до приблизително 4 чаени лъжички. След започване на заместване на имуноглобулин за нейния дефицит на антитела, тя е изпробвана от азитромицин, но в рамките на 6 седмици тя развива повишена кашлица и храчки, което води до нейното повторно въвеждане.
Дискусия
Представяме четирима възрастни с клиничен синдром, характеризиращ се с хронична кашлица, продуктивна от гнойни храчки и растеж на различни патогени и коменсали, подобно на пациентите с бронхиектазии, но без бронхиална дилатация на HRCT първоначално. Установено е, че един пациент има MAC инфекция и може да е имал алергична бронхопулмонална аспергилоза. Друг пациент е имал дефицит на лектин, свързващ маноза, състояние, нарушаващо вродения имунен отговор, което може да е свързано с повишена тежест на бронхиектазиите (13), но изглежда не увеличава риска от бронхиектазии. Друг имаше функционален дефицит на антитела. И четирите пациенти носят диагноза астма, която рядко се свързва с бронхиектазии (14), въпреки че при двама белодробната функция не показва обструкция, а диагнозата астма е започнала при възрастни, което предполага възможността симптомите, приписвани на астмата, всъщност да са свързани с CSLD. Симптомите на нашите пациенти при хронично образуване на гнойни храчки, инфекция с необичайни организми и наличието на подлежащи имунни дефекти не предполагат нито неутрофилна, нито еозинофилна астма.
Нашите пациенти също се различават от обичайните пациенти с хроничен бронхит. Имат минимално или никакво излагане на тютюн или прах в околната среда. Те са имали хронична гнойна продукция на храчки, за разлика от пациентите с хроничен бронхит, при които храчките обикновено не са гнойни, освен по време на обостряния (15). Организмите, които са израснали; Грам негативи, MRSA, различни гъбички и нетуберкулозни микобактерии, се наблюдават по-рядко при хроничен бронхит (16). Понятието за пре-бронхиектазия е възприето в педиатричната литература и се нарича CSLD (4-7). Нашият случай показва, че този фенотип се наблюдава и при възрастни, въпреки че е по-слабо характеризиран. Въпреки това, Schaefer et al. съобщава за поредица от пациенти с хронична кашлица, за някои от които е установено, че имат гнойни заболявания на дихателните пътища, когато се извършва бронхоскопия, но не и бронхиектазии (17).
Има все повече доказателства за подобрени резултати с по-ранна диагностика и лечение на бронхиектазии (5,8-10,18,19) и това е потенциално вярно за типа пациент, който описваме. Австралийско проучване на възрастни с новодиагностицирани бронхиектазии показва корелация между спада на FEV1 и продължителността на кашлицата (20). Надлъжните данни при деца с бронхиектазии предполагат, че ранната диагностика и интензивното лечение забавят влошаването на белодробната функция (9,10). Gharagozlou показа, че при пациенти с първична хипогамаглобулинемия е имало по-дълго забавяне на диагнозата сред тези, които са развили бронхиектазии в сравнение с тези, които не са (21).
Нашите открития показват, че някои пациенти с хронична кашлица и гнойни храчки могат да представляват континуум на бронхоектатично заболяване, като не всички от тях имат бронхиална дилатация в началото на своя курс. Независимо дали възрастните пациенти, които се представят по този начин, са предназначени да прогресират до бронхиектазии, може да е важно да се разпознаят тези пациенти, които изглежда се различават от обичайните пациенти с хроничен бронхит. Бързото разпознаване е важно за облекчаване на симптомите, лечение на основните състояния и потенциално забавяне на прогресията на заболяването. Тъй като тези пациенти вероятно имат по-малко тежко локално увреждане на лигавичната функция и клирънс на слуз, отколкото пациентите с пълноценна бронхиектазия, е привлекателно да се помисли дали режимът на „унищожаване“ на патогена (22) за хронично колонизирани пациенти може да бъде по-успешен, отколкото при пациенти с бронхиектазии . Връзката с астмата в тази малка кохорта предполага, че астмата може да е фактор, допринасящ за това, но трябва да се проучи по-голяма популация, за да се провери това.
В обобщение, възрастните могат да развият CSLD или пред-бронхиектазии. Пулмолозите трябва да са наясно с това вещество, когато оценяват пациенти с хронична гнойна храчка и без анамнеза за излагане на вдишвани дразнители. Културите на храчки, демонстриращи бактерии, често срещани при пациенти с бронхиектазии, гъбички и нетуберкулозни микобактерии също трябва да предизвикат подозрение за това лице. Тези пациенти могат да се различават значително от типичния пациент с хроничен бронхит по отношение на патофизиологията, лечението и прогнозата. Предполагаме, че е подходящо да се оценят и лекуват пациенти с това клинично представяне, както би се направило при пациенти с бронхиектазии, въпреки липсата на дилатация на бронхите. Ако този синдром наистина представлява „пред-бронхиектазия“ при някои пациенти, агресивните грижи могат да предотвратят или да предотвратят прогресирането до бронхиектазии.
Благодарности
Бележка под линия
Конфликт на интереси: Авторите нямат конфликт на интереси, който да декларират.
Информирано съгласие: Всички пациенти са дали писмено съгласие информацията им да бъде включена в този доклад, с изключение на един пациент, който не може да бъде локализиран въпреки изчерпателните опити за това.
- Хронична гнойна белодробна болест при деца Определение и спектър на заболяването
- Хронична гнойна болест на белите дробове
- Хронична гнойна белодробна болест интервю с д-р Робин Марш; Новини-Медицински
- Някои храни, често срещани в диетите на възрастни в САЩ с възпалителни заболявания на червата
- Промяна в ИТМ след радиоактивна йодна аблация за гробна болест