Субекти
Тази статия е актуализирана
Резюме
Заден план:
Загубата на тегло преди лечението (WL) е прогностичен показател за цялостната преживяемост (OS) при пациенти с рак на главата и шията (HNC). Това проучване изследва връзката между WL преди или по време на лъчетерапия и специфична за заболяването преживяемост (DSS) при пациенти с HNC.
Методи:
При 1340 новодиагностицирани пациенти с HNC, промяната на теглото е събрана преди и по време (адювантна) лъчетерапия с лечебно намерение. Критичният WL по време на лъчетерапия се определя като> 5% WL по време на лъчетерапия или> 7,5% WL до седмица 12. Разликите в 5-годишната OS и DSS между WL групите са анализирани чрез регресия на Cox с корекции за важни социално-демографски и свързани с тумори.
Резултати:
Преди лъчетерапия 70% от пациентите са нямали WL, 16% са имали ⩽ 5% WL, 9% са имали> 5-10% WL и 5% са имали> 10% WL. Петгодишните OS и DSS проценти за тези групи са били 71%, 59%, 47% и 42% (P 10% WL преди лъчетерапията остават значително свързани с по-лоша ОС (HR 1,7; 95% CI 1,2–2,5; P =0,002) и DSS (HR 2,1; 95% CI 1,2–3,5; P =0,007).
5-годишните честоти на OS и DSS за пациенти с критичен WL по време на лъчетерапия са 62% и 82%, в сравнение със 70% и 89% за пациенти без критичен WL (P =0,01; P =0,001). След корекция критичният WL по време на лъчетерапия остава значително свързан с по-лоша DSS (HR 1,7; 95% CI 1,2–2,4; P =0,004).
Заключение:
Загубата на тегло преди и по време на лъчетерапията са важни прогнозни показатели за 5-годишен DSS при пациенти с HNC. Необходими са рандомизирани проучвания на прогностичния ефект от хранителната намеса.
Пациентите с рак на главата и шията са предимно изложени на риск от недохранване поради анорексия, последствия от лечението, които възпрепятстват приема на храна (напр. Ксеростомия или дисфагия) и метаболитни промени в резултат на възпаление, което може да бъде предизвикано от тумора или терапията (Van Cutsem and Arends, 2005; Baracos, 2006; Richey et al, 2007; Silver et al, 2007). Недохранването е подостро или хронично състояние, при което комбинация от различна степен на недохранване и възпалителна активност е довела до промяна в телесния състав и намалена функция (Soeters et al, 2008). Загубата на тегло е един от основните симптоми на недохранване.
Загубата на тегло е често срещан проблем сред пациентите с рак на главата и шията (Jager-Wittenaar et al, 2007; Ehrsson et al, 2010). Недохранването преди лечението може да се наблюдава при 63% от пациентите и разпространението му е свързано с локализацията на тумора (Nayel et al, 1992; Argiris et al, 2004; Unsal et al, 2006; Jager-Wittenaar et al, 2007; Capuano et al, 2010, 2008; Langius et al, 2010). По време на лечението много пациенти развиват токсичност, свързана с лечението, от които дисфагията, причинена от мукозит, е една от най-изявените. Тези остри токсичности водят до дискомфорт и затруднения с храненето. По време на лъчетерапията разпространението на недохранване нараства до 41–88% (Nayel et al, 1992; Unsal et al, 2006; Langius et al, 2010). Последствията от лъчева терапия и загуба на тегло могат да продължат няколко седмици след завършване на лъчетерапията (Langius et al, 2010; Mehanna et al, 2010).
Тъй като връзката между загубата на тегло преди или по време на лъчетерапията и специфичната за заболяването преживяемост при пациенти с рак на главата и шията е неясна, ние се заехме да проучим това.
Материали и методи
Проучвайте популация
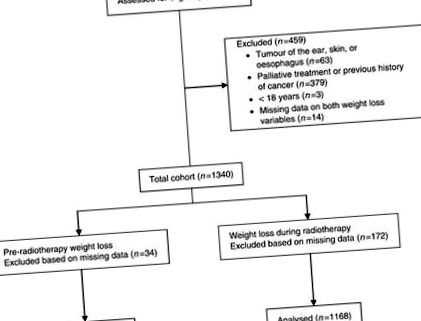
Последователна кохорта пациенти с рак на главата и шията, лекувани с лъчетерапия между януари 2000 г. и януари 2009 г. (н= 1799) е проучен за включване в това проучване. Основният критерий за включване беше лечебната лъчетерапия, или като самостоятелно лечение (със или без химиотерапия) или следоперативно. Пациенти на възраст под 18 години, пациенти с тумор на ухото, кожата или хранопровода и тези с предшестваща анамнеза за рак бяха изключени (Фигура 1). Окончателната популация от проучване е съставена от 1340 пациенти. Това проучване беше одобрено от Комитета по медицинска етика на VU University Medical Center Amsterdam.
Лъчетерапия
Всички пациенти са лекувани с 6-MV линейни ускорители (Varian Medical Systems, Inc., Palo Alto, CA, USA), обездвижени в легнало положение с помощта на индивидуално проектирани маски за лице. От януари 2000 г. се прилага конвенционална триизмерна конформна лъчетерапия до клиничното въвеждане на IMRT на паротидна жлеза през октомври 2004 г. При първично облъчените пациенти туморните и лимфните възли се лекуват с 2 Gy на фракция до обща доза от 70 Gy. Доза от 46 Gy в дневни фракции от 2 Gy (или еквивалентна доза от 35 дневни фракции от 1,55 Gy) се дава на избираемите възлови области. Пациентите, лекувани с постоперативна лъчетерапия, получават 2-Gy дневни фракции на първичното място и възлови метастази до обща доза от 56 или 66 Gy, в зависимост от хирургичния маргинален статус и наличието на екстранодално разпространение. Отново избираемата доза беше 46 Gy при 2-Gy дневни фракции (или еквивалентна доза от 28 фракции от 1,8 Gy или 33 фракции от 1,65 Gy). В случай на съпътстващо химиолучение, бяха дадени три цикъла цисплатин 100 mg m -2 на дни 1, 22 и 43.
От началото на лъчетерапията пациентите получават диетични консултации за постигане на индивидуални хранителни нужди. Ако хранителните нужди не могат да бъдат постигнати чрез обикновени хранителни продукти, тогава се записват обогатени с енергия орални хранителни добавки и/или ентерално хранене чрез назогастрална сонда или перкутанна ендоскопска гастростомия.
Събиране на данни
Всички данни бяха събрани в перспектива. В началото са регистрирани характеристики на пациента и тумора. Загубата на тегло преди лъчетерапия е припомнена от радиотерапевта и въз основа на уравнението (текущо тегло - обичайно тегло)/обичайно тегло × 100%, е разделена на четири групи: без загуба на тегло, ⩽ 5% загуба на тегло,> 5-10% тегло загуба и> 10% загуба на тегло. Телесното тегло се измерва в началото на лъчетерапията (± 7 дни) и след това седмично до осмата седмица и на 12 седмици след началото на лъчетерапията (обозначено като „по време на лъчетерапия“). Теглото на тялото се измерва чрез носене на леки дрехи и обувки на закрито на цифрова електронна везна (Seca (Хамбург, Германия), Alpha 770) с точност до 0,1 кг. Теглото се коригира за дрехите и обувките, като се извадят 2,0 kg за мъжете и 1,3 kg за жените (Frank и Dunlop, 2000).
Дефиниции
Критичната загуба на тегло се определя като загуба на телесно тегло> 5% от началото на лъчетерапията до седмица 8 или> 7,5% до седмица 12 според международното консенсусно изявление (White et al, 2012). Тъй като по-рано забелязахме, че индуцираната от остра лъчетерапия токсичност и загуба на тегло възникват след 2 седмици лъчетерапия (Langius et al, 2010), очаква се периодът от време за критична загуба на тегло по време на лъчетерапия да бъде последният месец на лъчетерапия.
Цялостната преживяемост се определя като времето, изминало между началото на лъчетерапията и датата на смъртта по някаква причина или ако пациентът все още е жив, и 5 години след началото на лъчетерапията. Специфичната за заболяването преживяемост се определя като времето, изминало между началото на лъчетерапията и датата на смъртта поради рак, или ако пациентът все още е бил жив, и 5 години след началото на лъчетерапията. Пациентите, които са загубени за проследяване в рамките на 5 години, са били цензурирани на последната дата на проследяване. При анализа на специфичната за заболяването преживяемост смъртните случаи, причинени от различни от рака на главата и шията, бяха третирани като цензурирани наблюдения по време на смъртта.
Статистически анализ
За да се тестват разликите в характеристиките на пациента, тумора и лечението между оцелелите и не оцелелите, χ Използвани са 2 теста по отношение на пола, локализацията на тумора, TNM стадия (Edge et al, 2010), изходния резултат на СЗО, загуба на тегло преди лъчетерапия, начин на лечение и лъчетерапия на възлите на шията и независими т е използван тест по отношение на възрастта.
Изследвано е взаимодействието между загуба на тегло и пол или възраст по отношение на общата и специфична за заболяването преживяемост, но и двете не са модификатори на ефекта. Пропорционалните предположения за опасност за всеки модел бяха изследвани и потвърдени чрез тестване на постоянството във времето на съотношението на логаритъма на риска за всеки модел. P-стойности на
Резултати
По-голямата част от пациентите (70%) са мъже. Средната възраст е 61,4 ± 12,0 години и варира от 19 до 96 години. Туморите са били локализирани главно в ларинкса и орофаринкса. Осемнадесет процента от пациентите са имали тумори от етап I, 21% от етап II, 18% от етап III, докато 43% са имали тумори от етап IV. Малко повече от половината от пациентите са получили комбинирано лечение (Таблица 1).
Четиристотин седемдесет и един пациенти (35%) са починали в рамките на 5 години. Не е установена значителна разлика между оцелелите и не-оцелелите по отношение на пола. Имаше значителни разлики между оцелелите и не-оцелелите по отношение на възрастта, локализацията на тумора, стадия на TNM, загуба на тегло преди лъчетерапия, оценка на ефективността на СЗО, начин на лечение и лъчетерапия на възлите на шията (Таблица 1).
Загуба на тегло преди лъчетерапия
Преди лъчетерапия 70% от пациентите не са имали загуба на тегло, 16% са имали ⩽ 5% загуба на тегло, 9% са имали> 5-10% загуба на тегло и 5% са имали> 10% загуба на тегло (Таблица 1). Петгодишната обща преживяемост за тези групи е била съответно 71%, 59%, 47% и 42% (log rank: P Фигура 2
Некорректираният регресионен анализ на Cox (Таблица 2) показа, че загубата на тегло преди лъчетерапия (от всяка категория) е свързана значително с по-лошото цялостно оцеляване. Освен това установихме, че двете най-тежки категории загуба на тегло (> 5–10% и> 10% загуба на тегло) са свързани значително с по-лоша преживяемост, специфична за заболяването. След корекция за всички споменати по-рано потенциални смутители,> 10% загуба на тегло преди лъчетерапия остава значително свързана с по-лошо общо (HR 1,7; 95% CI 1,2–2,5; P =0,002) и специфична за заболяването преживяемост (HR 2,1; 95% CI 1,2–3,5; P =0,007) (Таблица 2).
В подгрупата на химиорадиотерапията коморбидността почти повлиява на връзката между загубата на тегло преди химиорадиотерапията и общата преживяемост (> 10% загуба на тегло HR 3,3, 95% CI 1,7–6,7, P =0,001; > 5–10% загуба на тегло HR 2,3, 95% CI 1,3–4,2, P =0,005; ⩽ 5% загуба на тегло HR 1,8; 95% CI 1,0-3,2; P =0,041). Коморбидността не е свързана значително със специфичната за заболяването преживяемост.
Загуба на тегло по време на лъчетерапия
Критична загуба на тегло по време на лъчетерапия се наблюдава при 57% от пациентите. Средната загуба на тегло по време на лъчетерапия е 4,1 (± 4,7) кг, което съответства на 5,4 (± 6,1)% от телесното тегло. Средно пациентите с критична загуба на тегло са загубили 9,0 (± 4,8)% от телесното си тегло.
Пациентите с критична загуба на тегло са имали по-ниски 5-годишни проценти на обща преживяемост от пациентите без критична загуба на тегло по време на лъчетерапия (проценти на преживяемост: 62% срещу 70%; регистрационен ранг: P =0,01). Въпреки това, коригираната връзка вече не е статистически значима (HR 1,1; 95% CI 0,9–1,4; P =0,295) (Таблица 3).
5-годишната степен на преживяемост, специфична за заболяването, при пациенти с критична загуба на тегло е 82%, в сравнение с 89% при пациенти без критична загуба на тегло (HR 1,7; 95% CI 1,2–2,3; P =0,001; Фигура 3). След корекция за всички объркващи фактори, специфичната за заболяването преживяемост все още е значително по-лоша за пациенти с критична загуба на тегло по време на лъчетерапия (HR 1,7; 95% CI 1,2–2,4; P =0,004) (Таблица 3).
График на преживяемост по Kaplan – Meier за специфична за заболяването преживяемост чрез загуба на тегло по време на лъчетерапия (log-rank тест: P =0,001).
В подгрупата на химиорадиотерапията всички пациенти, починали поради рак на главата и шията, са имали критична загуба на тегло по време на терапията. Следователно не са възможни допълнителни анализи на подгрупи.
Пациентите, които бяха изключени поради липсващо изходно тегло (Фигура 1), имаха по-кратко общо преживяване в сравнение с включените пациенти (log rank: P =0,009). Специфичната за заболяването преживяемост не се различава значително.
Дискусия
Загубата на тегло като последица от (химио) лъчетерапия е често срещан проблем при пациенти с рак на главата и шията (Langius et al, 2013). Въпреки това, малко се знае за неговия прогностичен ефект върху преживяемостта, специфична за заболяването. Това проучване показва, че критичната загуба на тегло по време на лъчетерапията е независимо свързана с 1,7 пъти по-висок риск от смърт от рак на главата и шията.
Освен това, това голямо проучване показва, че загубата на тегло преди лъчетерапията също е независимо свързана с почти двукратен риск от смърт.
Връзката между загубата на тегло преди лечението и специфичната за заболяването преживяемост е изследвана само веднъж при подгрупа пациенти с рак на главата и шията (Regueiro et al, 1994). В това проучване загубата на тегло преди лъчетерапията е независим предиктор за специфична за заболяването преживяемост при пациенти с рак на орофаринкса, с коефициент на риск 2,3. Намерихме сравними резултати при тази смесена група пациенти с рак на главата и шията и следователно тази находка вече може да бъде разширена върху цялата група пациенти с рак на главата и шията.
Наскоро две проучвания изследваха въздействието на загубата на тегло по време на лъчетерапията върху оцеляването (Pai et al, 2012; Cho et al, 2013). В проучването на Pai et al (2012) загубата на тегло по време на лъчетерапия е независим прогностичен фактор за локорегионален контрол, но не и за оцеляване. Cho et al (2013) установяват загуба на тегло с of 10% по време и 1 година след лечението като независим прогностичен фактор за преживяемост без болести (съотношение на риска 2.2), но не и за обща преживяемост при пациенти с рак на устната кухина и орофаринкс).
Нашите резултати са в съответствие с тези на Cho и др (2013). Изследвахме връзката на критичната загуба на тегло по време на лъчетерапия и 5-годишната обща и специфична за заболяването преживяемост. В некоректирания анализ установихме, че критичната загуба на тегло по време на лъчетерапия е свързана значително с по-лоша 5-годишна обща преживяемост, но тази връзка изчезва след коригиране на други важни прогностични фактори. Въпреки това критичната загуба на тегло по време на лъчетерапията е независим прогностичен фактор за 5-годишната преживяемост, специфична за заболяването.
Загуба на тегло по време на лъчетерапия често се случва при пациенти с рак на главата и шията. В нашето проучване разпространението на критичната загуба на тегло по време и малко след лъчетерапията е 57%. Няколко различни дефиниции се използват за дефиниране на недохранване или тежка загуба на тегло (Meijers et al, 2010). Нашите гранични точки за критична загуба на тегло по време на лъчетерапия се основават на международното консенсусно изявление на Академията по хранене и диететика и Американското общество за парентерално и ентерално хранене (White et al, 2012). По-ниските или по-високите гранични точки вероятно могат да намалят или увеличат коефициентите на риск.
Въпреки че не достигнахме стабилизация на теглото по време на лъчетерапията с нашата хранителна политика, критичната загуба на тегло може да бъде избегната. Няколко проучвания при пациенти с рак на главата и шията показват, че хранителната терапия може да бъде ефективна за стабилизиране на телесното тегло по време на лъчетерапия (Isenring et al, 2004; Macia et al, 1991). Нашите резултати могат предпазливо да предполагат, че предотвратяването на недохранване чрез хранителна терапия може да окаже положително влияние върху преживяемостта, специфична за причината. Необходими са обаче интервенционни проучвания, за да се отговори на важния въпрос, ако предотвратяването на загуба на тегло наистина оказва влияние върху оцеляването.
Повечето от предишните проучвания за връзката на загубата на тегло преди лечението и общата преживяемост извършват само некоректирани анализи. Недостатъкът на некоригираните анализи на оцеляването е, че объркващите фактори могат да нарушат връзката между загубата на тегло по време на лъчетерапия и оцеляването. По този начин, значителни разлики в некоригираните анализи могат да бъдат резултат от други объркващи променливи, като местоположение на тумора и стадия на заболяването. Силна страна на настоящото проучване е, че тук е възможна адекватна корекция за съответните прогностични фактори.
В заключение, загубата на тегло преди и по време на лъчетерапията са важни прогностични показатели за 5-годишната преживяемост, специфична за заболяването при пациенти с рак на главата и шията. Необходими са рандомизирани проучвания за прогностичния ефект на хранителната интервенция по време на лъчетерапия.
- Изследване на ефектите от отслабването при пациенти с ОА на коляното, затлъстяване - съветник по ревматология
- Чаз Боно показва голямата си загуба на тегло
- Генитална реконструкция след отслабване при мастни пациенти от мъжки пол
- Ефект на намаляване на теглото върху гликирания хемоглобин при изпитвания за отслабване при пациенти с тип 2
- Диетичен изстрел; Може да бъде ключът за пациентите, които се борят със загуба на тегло; CBS Ню Йорк