Обобщение
Заден план
Епидемията от затлъстяване може да засегне пациенти с диабет тип 1 (T1DM), исторически описани като слаби и чувствителни към инсулин субекти. Инсулиновата резистентност при T1DM може да увеличи диабетните усложнения, особено сърдечно-съдови заболявания. Следователно индексът на телесна маса (ИТМ) при пациенти с T1DM е анализиран в сравнение с общата популация. Освен това се оценява въздействието на повишения ИТМ върху гликемичния контрол и метаболитните промени.
Методи
Индексът на телесна маса е сравнен като цяло и между четири различни възрастови групи между възрастни T1DM (н = 186), лекувани в амбулаторната клиника между 2014 и 2016 г. и 15 771 лица от общото население, участвали в австрийско здравно проучване. Освен това параметрите на гликемичния контрол, липидното състояние, кръвното налягане и допълнителните медикаменти бяха сравнени между T1DM с ИТМ под или над 27,5 kg/m 2 .
Резултати
Пациентите с T1DM са имали значително по-високи стойности на ИТМ от общата популация (25,9 ± 4,2 kg/m 2 срещу 25,3 ± 4,5 kg/m 2; стр = 0,027), контролираща за възрастова група; разпространението на наднорменото тегло (39,8% срещу 33,1%) и затлъстяването (14% срещу 13,8%) не се различава значително. В рамките на 4-те възрастови групи само пациентите с T1DM между 30 и 49 години имат значително по-високи стойности на ИТМ в сравнение с общата популация (средна разлика 1,9 kg/m 2; 95% доверителен интервал, CI: 0,96–2,83 kg/m 2). При T1DM ИТМ ≥27,5 kg/m 2 е свързан с повишени нива на хипертония, дислипидемия, микроалбуминурия и повишено търсене на инсулин, докато гликемичният контрол не е засегнат.
Заключения
За разлика от обичайните описания, пациентите с T1DM имат по-висок ИТМ в сравнение с общата популация. Процентът на наднорменото тегло и затлъстяването при T1DM се равнява на този при общата популация. Поради това се стига до заключението, че епидемията от затлъстяване е достигнала до пациенти с T1DM и „двойният диабет“ може да бъде субект, който да се разгледа.
Въведение
Пациентите със захарен диабет тип 1 (T1DM) традиционно се описват като сухи и чувствителни към инсулин субекти, при които абсолютният дефицит на инсулин, а не инсулиновата резистентност е основният патофизиологичен механизъм зад хроничната хипергликемия. През последните години се наблюдава значително увеличение на наднорменото тегло и затлъстяването сред общото население по целия свят, говорейки за епидемия от затлъстяване с около 18% от западноевропейското население със затлъстяване [1,2,3]. Наднорменото тегло и затлъстяването са свързани с развитието на инсулинова резистентност и произтичащи от това хиперинсулинемия, дислипидемия и субклинично възпаление, които са метаболитни нарушения, които водят до развитие на сърдечно-съдови и злокачествени заболявания [3,4,5]. Тази тенденция може да засегне и пациенти с T1DM, както се подозира от предишни доклади [6,7,8,9].
При T1DM, особено микроангиопатичните усложнения, като нефропатия и ретинопатия, се считат за водещи усложнения, причиняващи лоша прогноза и качество на живот при засегнатите пациенти [10]. За щастие честотата и тежестта на тези усложнения са намалели през последните десетилетия поради подобрения гликемичен контрол чрез интензивна инсулинова терапия [11, 12]; обаче, строгият гликемичен контрол също е свързан с наддаване на тегло и повишен риск от хипогликемия [12]. Повишаването на теглото при пациенти с T1DM може да предизвика същите метаболитни нарушения, както се наблюдава при пациенти с диабет тип 2, и по този начин някои автори предлагат използването на термина "двоен диабет", описващ появата на инсулинова резистентност при T1DM [6, 13]. Следователно, рискът от развитие на сърдечно-съдови заболявания, основната причина за смърт сред населението, може да бъде дори по-висок при тези пациенти. Както беше показано по-рано, рискът от смърт все още се удвоява дори при пациенти с T1DM с добър гликемичен контрол (HbA1C
Материали и методи
В това ретроспективно проучване с напречно сечение всички възрастни пациенти с T1DM (н = 186), включени последователно, наблюдавани между юли 2014 г. и януари 2016 г. в амбулаторията за диабет в Общата болница във Виена, Австрия. Ако пациентите са имали многократни консултации през периода на наблюдение, първото посещение през този период е било използвано в анализите. Захарният диабет тип I е диагностициран въз основа на постоянно лечение с инсулин и положителни маркери за автоимунно разрушаване на островните клетки. Наборът от данни на австрийското здравно проучване 2014 включва 15 771 индивида, като информация за възрастовата класа (5-годишни интервали), височината, теглото и историята на диабета е предоставена от Statistics Austria [15]. Протоколът е одобрен от комисията по етика на Медицинския университет във Виена, номер на протокол 1635/2016.
Измервания
Физическите, клиничните, както и лабораторните данни бяха извлечени от медицинските картотеки на пациентите. Теглото и височината се измерват по стандартизирани методи и ИТМ се изчислява като тегло (kg), разделено на квадрат на височина (m 2). Наднорменото тегло и затлъстяването са определени съгласно настоящите критерии на СЗО като ИТМ 25–30 kg/m 2 и ≥ 30 kg/m 2, съответно. Поради ограничен брой пациенти в категорията затлъстяване за по-нататъшен анализ пациентите бяха разделени на група с ИТМ по-малко от 27,5 kg/m 2 и група с BMI над 27,5 kg/m 2, в съответствие с предварително публикувани протоколи [16, 17].
Възрастта на пациента се записва в деня на посещението и се отбелязва в цели години, докато в здравното проучване възрастта на извадката е достъпна само на 5-годишни стъпки, като се започне с групата от 15–19 години до повече от 85 години. За по-нататъшен анализ пациентите, както и популацията бяха разделени на 4 възрастови групи, а именно 69 години. Нивото на хемоглобин А1с (HbA1c) се използва като маркер за гликемичен контрол и допълнително се категоризира в добър (9%;> 75 mmol/mol) гликемичен контрол. За оценка на бъбречно заболяване е измерено съотношението албумин към креатинин и съгласно класификацията на Американската диабетна асоциация (ADA) на микроалбуминурия стойности под 30 µg/mg, определени като нормални, стойности между 30–300 µg/mg като микроалбуминурия и стойности> 300 µg/mg като макроалбуминурия [18]. Триглицеридите, липопротеините с ниска плътност (LDL), липопротеините с висока плътност (HDL) и общите нива на холестерола са записани и използвани за анализ на липидния метаболизъм. Данните за дневната базална, както и дозата на болус инсулин също са извлечени от медицинските досиета и за по-нататъшен анализ, разделени на телесно тегло (в кг), както и на телесна повърхност, която е изчислена с помощта на формулата на Мостелер [19].
Статистически анализ
Данните бяха анализирани описателно и представени или със средно и стандартно отклонение, или със среден и интерквартилен диапазон, в зависимост от разпределението на данните. Двустранното ниво на значимост беше определено като α = 0,05.
Студентски т-тестът е използван за сравнение на средните стойности, докато χ 2-тестът е използван за сравняване на честотите на категориалните променливи. Двупосочният дисперсионен анализ (ANOVA) е използван за сравняване на средния ИТМ между пациентите и референтната популация, докато се контролира възрастовата група, и за оценка на взаимодействието на възрастта и статуса на T1DM. Всички анализи бяха извършени с помощта на SPSS версия 21 (SPSS, Чикаго, IL, САЩ).
Резултати
Сравнение между T1DM и общата популация
Налични са данни за 186 пациенти с T1DM за анализи. От тези 186 пациенти с T1DM, 48,9% са жени и 51,1% мъже със средна възраст 45 ± 15 години. Извадката от общото австрийско население включва 15 771 индивида, със средна възрастова група между 45 и 49 години и междуквартилен диапазон от ± 10 години. Базовите характеристики са показани в Таблица 1. От общата популация 4,7% съобщават, че имат диагноза диабет, без допълнителна диференциация.
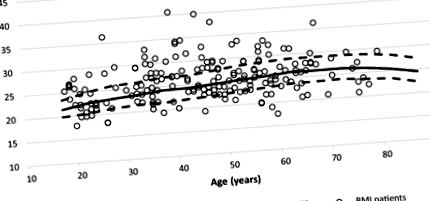
Средният ИТМ на пациентите с T1DM е 25,9 ± 4,2 kg/m 2 и, контролирайки възрастовата група, значително по-висок от средния BMI на общата популация (25,3 ± 4,5 kg/m 2, P = 0,027). Фигура 1 показва разпръснат индекс на ИТМ по възраст, покрит със специфична за възрастта медиана и 25-и и 75-и персентил на ИТМ, изчислен в общата популация. От пациентите с T1DM 64 (34,4%) са имали ИТМ по-висок от специфичния за възрастта 75-и персентил, докато биха се очаквали само 46,5 (25%) (P = 0,010). Прилагайки често използваните категории, 39,8% от пациентите с T1DM и 33,1% от общата популация са с наднормено тегло. Преобладаването на затлъстяването е 14% при T1DM и 13,8% сред общата популация; обаче разликите в разпространението на наднорменото тегло и затлъстяването не са значителни.
Индекс на телесна маса (ИТМ) на всеки T1DM в сравнение със средния, 25-ия и 75-ия процентил от общата популация спрямо възрастта
Описателните анализи на различни възрастови групи разкриват, че пациентите с T1DM между 30 и 49 години имат най-висок ИТМ, докато в общата популация ИТМ е най-висок при тези на възраст 50–69 години (Таблица 1). В T1DM, както и в общата популация, лицата на възраст под 30 години имат най-ниския среден ИТМ.
Тъй като ANOVA разкри доказателства за хетерогенност в разликите в ИТМ между пациентите и референтната популация във възрастовите групи (взаимодействие P = 0,017), тези разлики бяха тествани отделно за четирите възрастови групи. Значително по-висок ИТМ при пациенти с T1DM, отколкото при референтната популация само във възрастовата група между 30 и 49 години (26,7 ± 4,4 срещу 24,8 ± 4,3 kg/m 2, коригирано стр 2, стр 2 имаше значително по-високо систолно и диастолично кръвно налягане, по-високи нива на триглицериди и по-ниски нива на HDL-холестерол от T1DM с BMI 2. Освен това те по-често са имали усложнения като албуминурия, особено микроалбуминурия. Освен това, както се очаква, основната доза инсулин е значително по-висока в сравнение с T1DM с ИТМ 2. След коригиране на основната доза инсулин на всеки пациент чрез разделяне на съответното телесно тегло, разликата все още е значителна между двете групи. За разлика от това нито средният HbA1c, нито преобладаването на добър или лош гликемичен контрол не е различен между групите на ИТМ.
Дискусия
Интересното е, че това проучване показа, че по-високите стойности на ИТМ не са свързани с по-лош гликемичен контрол, което е за разлика от други проучвания, при които са установени значими връзки между метаболитния синдром и по-високите нива на HbA1c [7, 27].
Thorn et al. показа, че пациентите с T1DM с метаболитен синдром имат значително по-лош холестерол, триглицериди, както и нива на HDL [7]. В това проучване обаче T1DM с наднормено тегло е имал само значително повишено ниво на триглицериди и по-ниски нива на HDL, показващо типичната дислипидемия при пациенти с метаболитен синдром.
Ограничения
Това проучване има няколко ограничения, включително това, че дизайнът е бил ретроспективен и изпълнен в един център. Друго ограничение е, че липсват данни относно обиколката на талията и ханша и следователно не е възможно да се изчисли метаболитният синдром с използваните в момента критерии.
Заключение
Резултатите от проучването показват, че епидемията от затлъстяване е достигнала и до пациенти с T1DM, които имат по-високи стойности на ИТМ в сравнение с общата популация, особено между 30 и 49 години. Инсулиновата резистентност при тези пациенти може не само да увеличи нуждите от инсулин, но и риска от кардиометаболитни усложнения. Необходими са допълнителни изследвания за оценка на допълнителните последици от затлъстяването при Т1ДМ и разработване на по-добри методи и стратегии за разпознаване на този проблем на ранен етап, за да се предотвратят допълнителни негативни последици.
Препратки
Сътрудничество на рисковия фактор за НИЗ (NCD-RisC). Световни тенденции в индекса на телесна маса, поднормено тегло, наднормено тегло и затлъстяване от 1975 до 2016 г .: общ анализ на 2416 проучвания на базата на популацията при 128,9 милиона деца, юноши и възрастни. Лансет. 2017; https://doi.org/10.1016/S0140-6736(17)32129-3.
Сътрудничество на рисковия фактор за НИЗ (NCD-RisC). Тенденции в индекса на телесна маса за възрастни в 200 страни от 1975 до 2014 г.: общ анализ на 1698 проучвания, базирани на населението, с 19,2 милиона участници. Лансет. 2016; 387: 1377–96.
Сътрудниците на GBD 2015 за затлъстяването. Ефекти върху здравето от наднорменото тегло и затлъстяването в 195 страни над 25 години. N Engl J Med. 2017; 377: 13–27.
Sanada H, Yokokawa H, Yoneda M, Yatabe J, Yatabe MS, Williams SM, et al. Високият индекс на телесна маса е важен рисков фактор за развитието на диабет тип 2. Intern Med. 2012; 51: 1821–6.
Arai K, Yokoyama H, Okuguchi F, Yamazaki K, Takagi H, Hirao K, et al. Асоциация между индекса на телесна маса и основните компоненти на метаболитния синдром при 1486 пациенти със захарен диабет тип 1 в Япония (JDDM 13). Endocr J. 2008; 55: 1025–32.
Kilpatrick ES, Rigby AS, Atkin SL. Инсулинова резистентност, метаболитен синдром и риск от усложнения при диабет тип 1: „двоен диабет“ в Проучването за контрол и усложнения на диабета. Грижа за диабета. 2007; 30: 707–12.
Thorn LM, Forsblom C, Fagerudd J, Thomas MC, Pettersson-Fernholm K, Saraheimo M, et al. Метаболитен синдром при диабет тип 1. Грижа за диабета. 2005; 28: 2019–24.
Merger SR, Kerner W, Stadler M, Zeyfang A, Jehle P, Müller-Korbsch M, et al. Разпространение и съпътстващи заболявания на двойния диабет. Diabetes Res Clin Pract. 2016; 119: 48–56.
Polsky S, Ellis SL. Затлъстяване, инсулинова резистентност и захарен диабет тип 1. Curr Opin Endocrinol Diabetes Obes. 2015; 22: 277–82.
Pambianco G, Costacou T, Ellis D, Becker DJ, Klein R, Orchard TJ. 30-годишната естествена история на усложненията на диабет тип 1: опитът в изследването на епидемиологията на диабетните усложнения в Питсбърг Диабет. 2006; 55: 1463–9.
Проучване за контрол и усложнения на диабета (DCCT), Изследователска група за епидемиология на интервенциите и усложненията при диабет (EDIC). Интензивно лечение на диабет и сърдечно-съдови резултати при диабет тип 1: Проучването DCCT/EDIC 30-годишно проследяване. Грижа за диабета. 2016; 39: 686–93.
Изследователската група за контрол и усложнения на диабета (DCCT), Епидемиология на интервенциите и усложненията на диабета (EDIC). Интензивно лечение на диабет и сърдечно-съдови заболявания при пациенти с диабет тип 1. N Engl J Med. 2005; 353: 2643–53.
Teupe B, Bergis K. Епидемиологични доказателства за „двоен диабет“. Лансет. 1991; 337: 361–2.
Lind M, Svensson A-M, Kosiborod M, Gudbjörnsdottir S, Pivodic A, Wedel H, et al. Контрол на гликемията и излишната смъртност при диабет тип 1. N Engl J Med. 2014; 371: 1972–82.
Klimont J, Baldaszti E. Österreichische Gesundheitsbefragung 2014. Hauptergebnisse des Austrian Interview Survey Survey (ATHIS) и methodische Dokumentation. Wien: Statistik Австрия; 2015 г.
Thompson D, Edelsberg J, Colditz GA, Bird AP, Oster G. Здравословни и икономически последици от затлъстяването през целия живот. Arch Intern Med. 1999; 159: 2177–83.
Hammond RA, Levine R. Икономическото въздействие на затлъстяването в САЩ. Diabetes Metab Syndr Obes. 2010; 3: 285–95.
Haneda M, Utsunomiya K, Koya D, Babazono T, Moriya T, Makino H, et al. Нова класификация на диабетната нефропатия 2014: доклад от съвместната комисия по диабетната нефропатия. J Изследване на диабета. 2015; 6: 242–6.
Mosteller RD. Опростено изчисляване на площта на тялото. N Engl J Med. 1987; 317: 1098.
Purnell JQ, Hokanson JE, Marcovina SM, Steffes MW, Cleary PA, Brunzell JD. Ефект от прекомерното наддаване на тегло при интензивна терапия на диабет тип 1 върху нивата на липидите и кръвното налягане: резултати от DCCT. Проучване за контрол на диабета и усложнения. ДЖАМА. 1998; 280: 140–6.
Purnell JQ, Zinman B, Brunzell JD. Ефектът от наддаването на наднормено тегло при интензивно лечение на захарен диабет върху рисковите фактори за сърдечно-съдови заболявания и атеросклероза при клинична перспектива на захарен диабет тип 1: резултати от проучването за контрол и усложнения на диабета/епидемиология на интервенциите и усложненията на диабета (DCCT/EDIC) Тираж. 2013; 127: 180–7.
Purnell JQ, Braffett BH, Zinman B, Gubitosi-Klug RA, Sivitz W, Bantle JP, et al. Въздействие на прекомерното наддаване на тегло върху сърдечно-съдовите резултати при диабет тип 1: резултати от Проучването за контрол и усложнения на диабета/Епидемиология на интервенциите и усложненията на диабета (DCCT/EDIC). Грижа за диабета. 2017; 40: 1756–62.
Cleland SJ, Fisher BM, Colhoun HM, Sattar N, Petrie JR. Инсулинова резистентност при диабет тип 1: какво е „двоен диабет“ и какви са рисковете? Диабетология. 2013; 56: 1462–70.
Stadler M, Bollow E, Fritsch M, Kerner W, Schuetz-Fuhrmann I, Krakow D, et al. Разпространение на повишени чернодробни ензими при възрастни с диабет тип 1: многоцентров анализ на германската/австрийската база данни на DPV. Diabetes Obes Metab. 2017; 19: 1171–8.
Conway B, Miller RG, Costacou T, Fried L, Kelsey S, Evans RW, et al. Затлъстяване и смъртност при диабет тип 1. Int J Obes (Лонд). 2009; 33: 796–805.
Collier A, Connelly PJ, Hair M, Cameron L, Ghosh S, Waugh N. Рискът от смъртност остава по-висок при лица с диабет тип 1: популационно кохортно проучване (кохорта за проследяване на диабета в Ayrshire [ADOC]). Diabetes Obes Metab. 2018; https://doi.org/10.1111/dom.13334.
Chillarón JJ, Flores Le-Roux JA, Benaiges D, Pedro-Botet J. Диабет тип 1, метаболитен синдром и сърдечно-съдов риск. Метаболизъм. 2014; 63: 181–7.
Ferris M, Hogan SL, Chin H, Shoham DA, Gipson DS, Gibson K, et al. Констатации за затлъстяване, албуминурия и анализ на урината при млади възрастни в САЩ от проучването Add Health Wave III. Clin J Am Soc Nephrol. 2007; 2: 1207–14.
Resl M, Vila G, Kraxner R, Pacher R, Luger A, Hülsmann M, et al. Очаквана скорост на гломерулна филтрация и албуминурия: истински предиктори за сърдечно-съдови събития при пациенти със затлъстяване с диабет тип 2? Wien Klin Wochenschr. 2013; 125: 629–33.
- Затлъстяване, неблагоприятен начин на живот и генетичен риск от диабет тип 2, кохортно проучване SpringerLink
- Разпространение на наднорменото тегло и затлъстяването сред пациенти с диабет тип 2, посещаващи клиники за диабет в
- Метаболитни механизми при затлъстяване и диабетици тип 2 от BariatricMetabolic Surgery
- Разпространението на наднорменото тегло и затлъстяването в населението на средна възраст Приоритет за здравната система
- Разпространение на затлъстяването сред пациенти със захарен диабет тип 2 в градските райони на Белагави