Абдулрахман Й Алмансури
1 Медицински отдел, Медицински град Крал Абдулазиз, Министерство на националната гвардия - здравни въпроси, Джеда, Саудитска Арабия
Зеяд А Алзахрани
2 Отдел по ревматология, Медицински отдел, Медицински град Крал Абдулазиз, Министерство на националната гвардия - здравни въпроси, Джеда, Саудитска Арабия
Резюме
Ние съобщаваме за случай на 30-годишна жена, която първоначално е имала косопад, фоточувствителен маларен обрив, сутрешна скованост и синовит. Тя е диагностицирана със синдром на Rhupus въз основа на клинични и лабораторни находки. Няколко месеца след започване на хидроксихлорохин, езомепразол и азатиоприн и неуспешен метотрексат (поради ерозивен хапче-индуциран езофагит), тя се представи с генерализиран макулопапулозен тъмночервеникав обрив по тялото, гърба и крайниците. Нейните анти-двойно верижни ДНК, анти-ядрените антитела, анти-Ro/SSA и анти-La/SSB са положителни. Антицикличното цитрулинирано пептидно антитяло е умерено положително. Тя имаше ниски добавки: C3 и C4. Тестът за IgM на херпес симплекс и микоплазма е отрицателен. Кожната биопсия от дясната ръка показва доказателства за многообразен еритем. Тя отговаря на критериите за диагностика на синдрома на Роуел. Управлявахме я с хидроксихлорохин, преднизолон, микофенолат мофетил и локални агенти и спряхме езомепразол. Ние също правим преглед на управлението на синдрома на Роуел в литературата.
Въведение
Синдром на Роуел е диагноза мултиформен еритем (ЕМ), който рядко се свързва със системен лупус еритематозус (СЛЕ). За първи път е описан през 1963 г. от Rowell et al. 1 Среща се най-вече при жени на средна възраст. За да се достигне диагноза, трябва да бъдат изпълнени всички основни критерии плюс един малък критерий. 2 Основни критерии включват наличието на системен или кожен лупус еритематозус (CLE), еритемни мултиформени лезии и антинуклеарни антитела (ANA). Незначителните критерии включват наличието на чиблаини, анти-Ro или анти-La антитела или ревматоиден фактор (RF). Докато Rhupus е дефиниран като отговаря на клиничните и лабораторни критерии както на SLE, така и според Европейската лига срещу ревматизма (EULAR)/Американски колеж по ревматология (ACR) критерии за класификация на SLE, 3 и този на ревматоиден артрит (RA), съгласно критериите за класификация на ACR/EULAR за 2010 г. на RA. 4
Доклад за случая
30-годишна дама, която живее в Тайф в Саудитска Арабия, представи на нашата болница в Джида макулопапулозен червеникав тъмен обрив около върховете на пръстите на ръцете и краката, който се разпростира, обхващащ както горните, така и долните крайници и гърба.
маса 1
Лабораторни резултати от първоначалната и последваща серология на пациента
| Анти-CCP IgG | 58,20 | - | 80 е силно положително | Мерна единица |
| Анти-Ро/SSA | 118,68 | - | 80 е силно положително | Мерна единица |
| Anti-La/SSB | 124,29 | - | 80 е положително | Мерна единица |
| AMA | 80 е силно положително | Мерна единица | ||
| Анти-dsDNA | 1722,53 | 305 | 0–200 отрицателни 201–300 двусмислено 301–800 мод. Положителен > 800 силни положителни | IU/mL |
| RF | Фигура 1 ). Лицето й също беше обвързано с обрива, разпространяващ се по двете й бузи. Пациентката също имаше орални язви в устата си, с доказателства за мукозит, които бяха болезнени и се намираха под устните и върху твърдото небце. Нейните лабораторни изследвания показват подобряване на анти-dsDNA, ниски C3 и C4 и отрицателна микоплазма IgG, IgM и IgA, отрицателен херпес симплекс IgM; обаче, IgG антитялото е положително. Пациентът е приет и започва лечение с преднизолон 40 mg заедно с азатиоприн 150 mg и HCQ. Използвани са локални агенти, включително бетаметазон и фузидова киселина. Дерматологията извърши биопсия на кожата от лезията и пациентът трябваше да получи ритуксимаб. Докато пациентката чакаше да получи ритуксимаб, тя повиши температурата и вливането на ритуксимаб се забави. Прегледът показа зачервяване на бузите с медена коричка. Беше разгледана възможността за инфекциозна причина, пристъп на заболяване или страничен ефект, свързан с лекарства. Започва лечение с пиперацилин/тазобактам и ванкомицин за лечение с увеличаване на дозата на преднизолон до 60 mg веднъж дневно. Повърхностни култури отглеждат Staphylococcus aureus, който е чувствителен към метицилин и Acinetobacter baumanni. Кожната биопсия по-късно през този ден показа интерфейсен дерматит, съответстващ на ЕМ или синдрома на Стивън Джонсън. След изпълнение на критериите е поставена диагноза синдром на Роуел. Бяха проведени езомепразол, азатиоприн и HCQ. Общото състояние и обрив на пациента продължават да се подобряват с тази доза преднизолон. Отлепването на ноктите се наблюдава в края на втората седмица от приемането. HCQ 200 mg два пъти дневно се въвежда отново заедно с микофенолат мофетил (MMF) 500 mg два пъти дневно преди изписването и се понася добре. По време на престоя й не са наблюдавани данни за венозна тромбоемболия. При последващото посещение симптомите й обикновено се подобриха, като се разреши кожен обрив по крайниците (фигури 2 и и 3), 3), тялото и лицето. Нивото на комплементите, повишено до почти нормално и анти-dsDNA се подобри значително (Таблица 1). MMF се ескалира до 1 g BID и намаляването на преднизолон продължава. За профилактика на остеопороза, индуцирана от глюкокортикоиди, започнахме пациента на алендронат 70 mg веднъж седмично, заедно с витамин D и калций. Тя обаче страда от изгаряне на сърцето, така че то е прекратено. Ще я започнем с денозумаб при следващото посещение. |
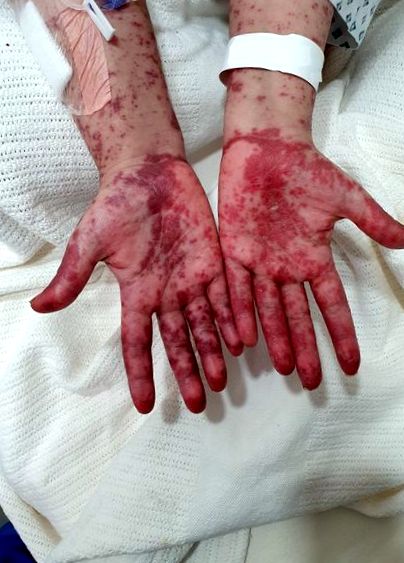
Снимка, направена по време на обостряне на мултиформа на еритема: показва макулопапулозен, бланширан, тъмен и червен цвят, който не е сърбящ обрив и включва двете ръце, предмишниците, тялото и долните крайници.
Снимка на лявата предмишница два месеца след изписването: разрешаване на еритемния многообразен обрив с остатъчна хиперпигментация на кожата.
Снимка на дясната предмишница два месеца след изписването от болницата: отново може да се оцени разрешаването на еритемния многообразен обрив.
Дискусия
Мултиформният еритем е (остро кожно състояние, медиирано от имунитет, характеризиращо се с поява на целеви лезии по кожата 5). Той има множество добре известни причини в литературата, включително инфекциозни (като херпес симплекс вирусна инфекция и микоплазмена пневмония), свързани с лекарства (като нестероидни противовъзпалителни средства (НСПВС), антиепилептици и антибиотици), злокачествени заболявания и автоимунни заболявания. 5 Типичният курс включва разрешаване в рамките на 2 седмици, с възможно повторение при някои пациенти.
В рядкото присъствие както на ЕМ, така и на СЛЕ, при изпълнение на критериите 2 се достига до диагноза синдром на Роуел. Синдромът на Роуел е описан в литературата като част от спектъра на CLE. 6 Въпреки това се установява, че той се задейства след започване на някои лекарства. Например инхибитори на протонната помпа, тербинафин и валпроева киселина. 7
Поглеждайки назад към нашата пациентка, можем да отбележим, че нейните лезии започват 3 месеца след започване на езомепразол, за нейния ерозивен езофагит, свързан с MTX, и азатиоприн. Нейните симптоми се влошават с увеличаване на дозата на азатиоприн до 150 mg, въпреки че са на ниски дози стероиди. Азатиопринът е описан в литературата като свързан със синдрома на Роуел, но това не е много силна връзка. 8 Инхибитори на протонната помпа също са описани в литературата след подобен период от време. 7 Въпреки това симптомите й започват да се подобряват, когато и двете лекарства са били прекратени и докато са получавали по-високи дози стероиди. Доколкото ни е известно, това е първият доклад за синдром на припокриване (синдром на Rhupus), проявяващ се със синдром на Роуел. Следователно клиничният и терапевтичен отговор на пациента към различни терапии представлява интересно допълнение към литературата.
Освен това, когато се управлява ЕМ и се разглежда възможността за херпес симплекс вирус, обикновено се използва антивирусен препарат. Понякога се въвеждат преднизолон и други имуносупресори, като азатиоприн или MMF. 5 При CLE и синдрома на Роуел се използва HCQ в допълнение към други имуносупресиращи средства. Таблица 2 показва обобщение на различни агенти, използвани в 46 доклада за случаи на синдром на Роуел с открит достъп, намерени в Google Scholar и PubMed за лечение на синдрома на Роуел и техните честоти. Средната възраст за пациентите в тези статии е на 39 години и 68% от пациентите са жени. Повечето автори използват преднизолон за предизвикване на ремисия, в допълнение към HCQ като гръбначна терапия. Използвани са и други имуносупресори, като азатиоприн и MMF. Те са в съответствие с препоръките на EULAR за управление на CLE. 9, 10
Таблица 2
Резюме на 46 доклада за случая с отворен достъп на 48 пациенти със синдром на Роуел 7, 11 - 55
| Стероиди | 42/45 | 93% | 93% |
| HCQ/хлорохин | 25/27 | 92% | 55% |
| Локални агенти | 13/13 | 100% | 28% |
| Азатиоприн | 7/8 | 87% | 16% |
| MMF | 5/5 | 100% | 1% |
| Циклоспорин | 2/3 | 66% | 0.6% |
| Антибиотици | 4/4 | 100% | 0,8% |
| Дапсон | 0/1 | 0% | 0,02% |
| Талидомид | 0/1 | 0% | 0,02% |
| НСПВС | 1/1 | 100% | 0,02 |
| Циклофосфамид | 1/2 | 50% | 0,04% |
| IVIG | 1/1 | 100% | 0,02% |
Съкращения: HCQ, хидроксихлорохин; MMF, микофенолат мофетил; НСПВС, нестероидни противовъзпалителни лекарства; IVIG, интравенозен имуноглобулин.
Заключваме, че синдромът на Роуел може да се лекува в съответствие с раздела за кожата от актуализацията на EULAR за 2019 г. за управление на SLE.
Институционално одобрение
За публикуването на този ръкопис не се изисква одобрение от институцията.
Съгласие
Получено е писмено информирано съгласие от пациентката за публикуване на подробности за случая с изображение на кожните й лезии.
Разкриване
Всички автори не декларират конфликт на интереси.
- Случай на паразитна инвазия на чревния тракт Пропусната диагноза при синдром на раздразнените черва
- Синдром на отнемане на алкохол Симптоми, лечение и време за детоксикация
- AZP-531 подобрява прекомерното хранене при синдром на Прадер-Вили, пробни предавания
- Синдром на спиране на алкохола
- 3 стъпки за подпомагане на борбата с метаболитния синдром