Вики Ченг
Отдел по ендокринология, диабет и метаболизъм, Клиника Кливланд, 9500 Euclid Avenue, Кливланд, Охайо 44195, САЩ
Sangeeta R. Kashyap
Отдел по ендокринология, диабет и метаболизъм, Клиника Кливланд, 9500 Euclid Avenue, Кливланд, Охайо 44195, САЩ
Резюме
Затлъстяването нараства в световен мащаб и по-голямата част от пациентите с диабет тип 2 са или с наднормено тегло, или със затлъстяване. Управлението на диабета в тази популация е трудно, тъй като редица антидиабетни агенти са свързани с увеличаване на теглото. Ще бъдат разгледани ефектите на различни антидиабетни агенти и агенти за затлъстяване върху гликемичния контрол и телесното тегло. Накратко, сулфонилурейните продукти, тиазолидиндионите и инсулинът са свързани с увеличаване на теглото, докато аналозите на метформин и амилин са неутрални или свързани със умерена загуба на тегло. Инхибиторите на дипептидил-пептидаза-4 са неутрални по отношение на теглото, докато аналозите на глюкагон-подобен пептид-1 са свързани със загуба на тегло. Ефектът на орлистат и сибутрамин при диабет тип 2 също се оценява. Лечението на диабета не само трябва да се фокусира върху гликемичния контрол като негово единствено намерение, но трябва да вземе предвид и ефекта на тези различни агенти върху теглото, тъй като затлъстяването влошава инсулиновата резистентност, бета-клетъчната недостатъчност и сърдечно-съдовия риск.
1. Въведение
Затлъстяването нараства в световен мащаб и е силно свързано с развитието на диабет тип 2 [1]. Както затлъстяването, така и диабетът са свързани с увеличаване на заболеваемостта и смъртността предимно от сърдечно-съдови заболявания. В момента около 86% от пациентите с диабет тип 2 са или с наднормено тегло, или със затлъстяване [2]. Затлъстяването, особено интраабдоминалното затлъстяване, предизвиква инсулинова резистентност в мускулите и черния дроб, което води до непоносимост към глюкоза [3]. Следователно, инсулиновата резистентност отдавна е насочена към контрола на диабета. Освен това, прогресивната загуба на функцията на бета-клетките на панкреаса отличава централния дефект при диабет и е свързана със загуба на инкретинова стимулация, производство на амилин и ефектите на глюкотоксичността и липотоксичността [4]. Следователно, медицинското лечение на диабета колективно насочва тези различни патофизиологични механизми.
Доказано е, че интензивната модификация на начина на живот с диета и упражнения за постигане на загуба на тегло от поне 5–10% подобрява гликемичния контрол с подобрения в чувствителността към инсулин и функцията на бета клетки [5]. Интензивното понижаване на нивата на HbA1c на глюкоза до по-малко от 7% е свързано със значително намаляване на микроваскуларните усложнения [6]. Въпреки това, както е показано в редица проспективни проучвания, включително Проучването за диабет на Обединеното кралство (UKPDS), интензивният контрол на глюкозата е свързан със средно наддаване на тегло от 3–3,5 kg. По-скорошен пример за този ефект е илюстриран от проучването „Действие за контрол на сърдечно-съдовия риск при диабет“ (ACCORD), което сравнява стандартната терапия (HbA1c 7–7,9%) с интензивния контрол на глюкозата (10 kg (28% срещу 14%). 1% намаление на HbA1c, има съответно наддаване на тегло от около 2 кг [8]. По този начин ефектът на антидиабетните агенти върху теглото и състоянието на затлъстяване е важно съображение при лечението на пациенти с диабет, тъй като самото затлъстяване влошава инсулиновата резистентност и сърдечно-съдов риск.
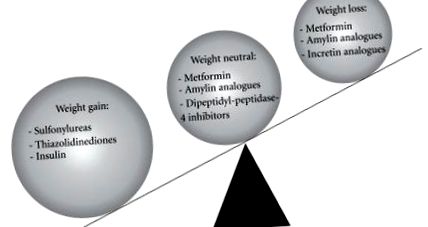
Редица лекарства, включително сулфонилурейни продукти, тиазолидиндиони и инсулин, са свързани с увеличаване на теглото, особено когато се използват в комбинация, докато аналозите на метформин и амилин са неутрални или свързани със умерена загуба на тегло. DPP4-инхибиторите са неутрални спрямо теглото, докато аналозите на GLP-1 са свързани със загуба на тегло (Фигура 1). Ефектът от различните класове лекарства против диабет върху гликемичния контрол и теглото ще бъде разгледан тук. Въз основа на подход, основан на практика, на фигура 2 ще бъде представена терапевтична стратегия, която балансира контрола на теглото и глюкозата при пациенти със затлъстяване от диабет тип 2, която се отличава от конвенционалния подход за понижаване на глюкозата [9].
Ефекти на различни антидиабетни агенти върху телесното тегло.
Основан на практика подход за балансиране на загубата на тегло и гликемичния контрол (HbA1c 10% от изходното тегло. Тези данни са обнадеждаващи, тъй като контролът върху теглото е възможен с използването на аналози на амилин при пациенти, неадекватно контролирани при инсулинова терапия.
3.3. Аналози на подобен на глюкагон пептид-1 (GLP-1)
Аналозите на GLP-1 (екзенатид и лиграглутид) са най-новите лекарства, използвани за лечение на диабет и имат благоприятно въздействие както върху гликемичния, така и върху контрола върху теглото. При диабет и затлъстяване, отговорът на GLP-1 към перорално натоварване с глюкоза е притъпен, допринасяйки за нарушена секреция на инсулин и прандиална хипергликемия [33]. GLP-1 усилва секрецията на инсулин по глюкозозависим начин, като представлява около 50–70% от секретирания инсулин в отговор на пероралната глюкоза [34] и потиска секрецията на глюкагон [35]. Загубата на тегло от аналози на GLP-1 е резултат от ефекта на хормона за насърчаване на ситост и бавно изпразване на стомаха [36, 37]. Освен това, проучвания върху животни показват благоприятен ефект на GLP-1 хормона върху пролиферацията на бета клетки и инхибиране на апоптозата [38]. Тези ефекти са от особено значение, като се има предвид, че бета-клетъчната недостатъчност настъпва преди началото на диабета.
Екзенатид има 53% хомология с човешкия GLP-1. Предлага се подкожно и поради кратък полуживот от 2–4 часа се прилага два пъти дневно и поне 60 минути преди хранене. В 30-седмично тройно-сляпо, плацебо-контролирано проучване, 336 пациенти са неадекватно контролирани при максимални дози метформин (среден HbA1c
8,2%) са рандомизирани да получават 5 μg екзенатид или плацебо два пъти дневно в продължение на 4 седмици, последвано от 5 или 10 μg екзенатид или плацебо два пъти дневно в продължение на 26 седмици [39]. Екзенатид 5 μg и 10 μg води до значително намаляване на HbA1c (-0,40% и -0,78%, респ.) В сравнение с плацебо (+ 0,085%). Нещо повече, имаше дозозависимо намаляване на телесното тегло. Пациентите на екзенатид 10 μg са имали загуба на тегло от 2,8 kg в сравнение с 1,6 kg на екзенатид 5 μg. В неконтролирано отворено продължение на предходното 30-седмично проучване, 150 пациенти избраха да продължат лечението с екзенатид за още 52 седмици за общо 82 седмици [40]. Екзенатид е свързан с намаляване на HbA1c с 1,0 ± 0,1% и със загуба на тегло от 3,0 ± 0,6 kg на 30 седмици, ефектите се поддържат в края на 82 седмици с окончателно намаляване на HbA1c с 1,3 ± 0,1% и загуба на тегло от 5,3 ± 0,8 кг.
Дългосрочната ефикасност на екзенатид е оценена в отворено, отворено клинично изпитване, в което пациенти от три плацебо контролирани проучвания и техните отворени разширения са били включени в продължение на 3 години. Общо 217 пациенти са завършили проучването [41]. Намаляването на HbA1c от изходното ниво до 12-та седмица (-1,1 ± 0,1%) се запазва до 3 години (-1,0 ± 0,1%). Налице е прогресивно намаляване на телесното тегло от изходното ниво (-5,3 ± 0,4 kg на 3 години от -1,6 ± 0,2 kg на 12-та седмица). В допълнение към намаляването на теглото, се наблюдава и намаляване на общата телесна мастна маса и мастната маса на стволовите мазнини в сравнение с употребата на гларжин [42]. Използването на екзенатид (10 μg два пъти дневно с 4-седмично започване на доза от 5 μg) в допълнение към намаления прием на калории при недиабетно затлъстели лица (n = 152) води до загуба на тегло с 5,1 ± 0,5 kg спрямо изходното ниво спрямо 1,6 ± 0,5 kg при плацебо в края на 24-седмично рандомизирано проучване [43].
Лираглутид е одобрен по-скоро от FDA (януари 2010 г.) за използване като подкожна инжекция веднъж дневно при диабет тип 2. За разлика от екзенатида, лираглутидът има 97% хомология с местния човешки GLP-1 и има по-дълъг полуживот от 13 часа поради наличието на мастна част, която му позволява да се свързва с албумин, което го прави устойчив на разграждане от DPP- 4 ензим [44]. Garber и сътр. проведе 52-седмично двойно сляпо, двойно сляпо, активно контролирано, паралелно групово проучване, при което 746 пациенти с ранен диабет тип 2 (средно HbA1c 8,2%) бяха рандомизирани за подкожен лираглутид веднъж дневно (1,2 mg или 1,8 mg) или перорален глимепирид 8 mg [45]. Лираглутидите 1,2 mg и 1,8 mg са свързани с намаляване на HbA1c съответно с 0,84% и 1,14%, в сравнение с 0,51% с глимепирид. Налице е дозозависимо намаляване на телесното тегло с 1,2 и 1,8 mg лираглутиди (-1,85 kg и -2,26 kg, респ.).
Добавянето на лираглутид с метформин и TZD е проучено в 26-седмично, двойно-сляпо, плацебо-контролирано проучване. Субектите (n = 533) са рандомизирани на лираглутид веднъж дневно (1,2 mg или 1,8 mg) или плацебо в допълнение към метформин (1 g два пъти дневно) и розиглитазон (4 mg два пъти дневно) [46]. Добавянето на лираглутид води до средно намаляване на HbA1c с 1,5% както за дозите 1,2, така и за 1,8 mg лираглутид с дозозависима загуба на тегло от 1-2 kg. В 26-седмично многонационално проучване с паралелна група, лираглутидът е сравнен с гларжин в допълнение към метформин и сулфонилурея [47]. Петстотин и осемдесет и един пациенти бяха рандомизирани (2: 1: 2) до лираглутид 1,8 mg (n = 232), плацебо (n = 115) и отворен инсулин гларжин (n = 234) в допълнение към метформин ( 1 g два пъти дневно) и глимепирид (4 mg веднъж дневно). Имаше по-голямо намаление на HbA1c с лираглутид в сравнение с инсулин гларжин (-1,33% спрямо -1,09%). Liraglutide 1,8 mg води до средна загуба на тегло от 1,8 kg спрямо изходното ниво в сравнение с 0,42 kg в плацебо групата. Пациентите на инсулин гларгин наддават 1,6 кг. В допълнение, обиколката на талията намалява значително в групата на лираглутид (-1,50 cm), докато пациентите на инсулин гларжин имат увеличение на обиколката на талията (+0,89 cm).
Buse и сътр. сравнява ефикасността на лираглутид 1,8 mg веднъж дневно с екзенатид 10 μg два пъти дневно в 26-седмично отворено многонационално проучване с паралелни групи [48]. Пациентите (n = 464), рандомизирани на лираглутид (n = 233), са имали по-голямо намаление на HbA1c, отколкото на ексенатид (-1,12% спрямо -0,79%, респ.) И повече пациенти са постигнали стойност на HbA1c 5% от теглото си в сравнение с 30 % (n = 29) с плацебо или 44% (n = 42) с орлистат. Лираглутид намалява разпространението на преддиабет (нарушена глюкоза на гладно или нарушен глюкозен толеранс) с 84–96% с 1,8 до 3 mg на ден.
3.4. Инхибитори на дипептидил-пептидаза (DPP-) 4
Ситаглиптин, саксаглиптин и вилдаглиптин са DPP-4 инхибитори, които инхибират разграждането на ендогенния GLP-1. Те се предлагат като перорални средства. Ситаглиптин и саксаглиптин са одобрени от FDA за монотерапия и употреба с метформин за диабет тип 2. Vildagliptin е одобрен за употреба в Европа. Aschner et al. оценява ефикасността на ситаглиптин като монотерапия при пациенти с диабет тип 2 в двойно-сляпо, плацебо-контролирано проучване [50]. Общо 741 пациенти с изходен HbA1c 8,0% са рандомизирани на ситаглиптин 100 mg или 200 mg веднъж дневно или плацебо в продължение на 24 седмици. Ситаглиптин в дози от 100 или 200 mg има значително намаление на HbA1c съответно с 0,69 и 0,94%, без значителна промяна в телесното тегло.
В друго двойно-сляпо, плацебо контролирано проучване с паралелна група, при което 1091 пациенти с диабет тип 2 (средно HbA1c 8,8%) са рандомизирани на ситаглипин 100 mg/метформин 1000 mg (група S100/M1000), ситаглиптин 100 mg/метформин 2000 mg (група S100/M2000), метформин 1000 mg (група M1000), метформин 2000 mg (група M2000), ситаглиптин 100 mg (група S100) или плацебо [51]. Всички лекувани групи са постигнали статистически значимо намаление на HbA1c спрямо изходното ниво в сравнение с плацебо и съответните монотерапии на 24 седмици (P 2) с нормален (79%) или нарушен (21%) глюкозен толеранс са рандомизирани към промени в начина на живот плюс или орлистат 120 mg или плацебо, три пъти дневно. Пациентите, лекувани с орлистат, постигат значително по-голяма загуба на тегло (5,8 kg) в сравнение с плацебо (3,0 kg). Повече пациенти в групата на орлистат са постигнали загуба на тегло с ≥10% в сравнение с групата на плацебо (26% срещу 15,6%). Наблюдава се и по-голямо намаляване на честотата на диабет тип 2 при групата на орлистат спрямо контролната група от 6,2% спрямо 9,0%, което съответства на намаляване на риска с 37,3%.
Бяха проведени и няколко проучвания за определяне на ефекта на орлистат при пациенти с ДМ тип 2. Jacob et al. проведе многоцентрово двойно-сляпо, плацебо контролирано проучване, при което пациенти с наднормено тегло или затлъстяване с диабет тип 2 (средно
37 kg/m 2) или върху метформин, сулфонилурея и/или инсулин са рандомизирани за лечение с орлистат 120 mg три пъти дневно (n = 1279) или плацебо (n = 1271) [55]. Пациентите, лекувани с орлистат, имат статистически значимо по-голямо намаление на телесното тегло (-3,8 kg), отколкото лекуваните с плацебо пациенти (-1,4 kg) и по-голямо намаление на HbA1c в сравнение с плацебо (-0,74% спрямо -0,31%). В допълнение, пациентите с минимална загуба на тегло (2) бяха рандомизирани на сибутрамин 15 mg дневно или плацебо [60]. Групата, лекувана със сибутрамин, има по-голяма загуба на тегло в сравнение с плацебо (8,1 kg срещу 5,1 kg). Повече пациенти в групата на сибутрамин са загубили повече от 5% (62% срещу 41%) и 10% (40% срещу 19%) от изходното си тегло в сравнение с плацебо. Aronne et al. проведе проучване за оценка на ефектите от едновременното приложение на прамлинтид със сибутрамин или фентермин в 25-седмично многоцентрово проучване [61]. Субекти с наднормено тегло или затлъстяване (n = 244) са рандомизирани на прамлинтид (120 μg TID), прамлинтид (120 μg TID) + орален сибутрамин (10 mg веднъж дневно) или прамлинтид (120 μg TID) + фентермин (37,5 mg веднъж) дневно). Субектите, които са получили комбинирано лечение, са постигнали по-голяма загуба на тегло (-11,3 kg) в сравнение с прамлинтид самостоятелно (-3,6 kg) или плацебо (-2,1 kg).
McNulty et al. проведе 12-месечно, проспективно, двойно-сляпо проучване, в което 195 пациенти с диабет тип 2 (средно HbA1c
36 kg/m 2), третирани с метформин, са рандомизирани на сибутрамин 15 или 20 mg дневно или плацебо [62]. Имаше значителна загуба на тегло в групата на сибутрамин с дози от 15 mg (-5,5 ± 0,6 kg) и 20 mg (-8,0 ± 0,9 kg) в сравнение с плацебо (-0,2 ± 0,5 kg) без значителна промяна в HbA1c. При субекти, загубили повече от 10% от телесното си тегло, се наблюдава значително намаляване на HbA1c средно с 1,2%. Gokcel и сътр. оценява ефикасността на сибутрамин в комбинация с перорални хипогликемични средства при пациенти със затлъстяване с лошо контролиран диабет тип 2 (среден HbA1c
38 kg/m 2) [63]. Шестдесет пациенти са рандомизирани на сибутрамин 10 mg два пъти дневно или плацебо. Сибутраминът предизвиква по-голямо средно намаляване на теглото от плацебо (-9,61 kg спрямо -0,91 kg). HbA1c намалява значително на 6 месеца с 2,73% в групата на сибутрамин в сравнение с 0,53% в групата на плацебо. Неотдавнашно рандомизирано контролно проучване на сибутрамин в сравнение с плацебо върху сърдечно-съдови ефекти при пациенти със затлъстяване показа повишаване на риска от инфаркт на миокарда, но това увеличение не се отбелязва при пациенти с диабет [64]. Необходимо е внимателно съобразяване на риска спрямо ползата при употребата на сибутрамин за отслабване при диабет.
4.3. Обобщение
Признание
Авторите са благодарни на д-р Чарлз Фейман за неговите внимателни коментари и редакторска помощ с този документ.
- Загуба на тегло може; лекува; диабет тип 2 като пациенти, прехвърлили обратна смъртоносна болест
- Том Ханкс, Рита Уилсън Диета за диабет тип II и отслабване
- Управление на теглото при пациенти с диабет тип 2 мултидисциплинарен подход в реалния свят
- Съвети за диабет тип 2 за отслабване успешно
- Много нискокалорична диета и 6 месеца стабилност на теглото при диабет тип 2 патофизиологичен