В. Рато
Катедра по хирургически науки, Католически университет, Largo A. Gemelli, 8, 00168 Рим, Италия
Свързани данни
Резюме
Електронен допълнителен материал
Онлайн версията на тази статия (doi: 10.1007/s10151-013-1062-3) съдържа допълнителен материал, който е достъпен за оторизирани потребители.
Въведение
Последните открития относно патофизиологията на хемороидалната болест [1–4] и разработването на нови технологии за хирургично лечение [5], благоприятстват бързото разпространение на иновативен подход, лигирането на хемороидални артерии, със или без пексила на пролапсиращо ректална лигавица/субмукоза. Изработени са редица процедури, използващи доплер насоки и различни хирургични устройства. Неотдавнашните прегледи [6, 7] оценяват тези техники, като ги групират, създавайки известно объркване между различните процедури. Тази статия предоставя преглед на техническите аспекти и периоперативното управление на една от най-широко използваните техники, трансанална хемороидална детериализация (THD). Тази хирургична процедура е насочена основно към управлението на основните симптоми на хемороидално заболяване (т.е. кървене, пролапс и болка), като се намесва в неговите патофизиологични процеси. THD се основава на две технически стъпки: (1) целенасочено лигиране на хемороидални артерии (наречено „скъпоценност”), като се използва много чувствителна непрекъсната доплер сонда, способна да идентифицира максималния поток; (2) поставяне и повдигане на излишна и пролабираща ректална лигавица/субмукоза (наречена „мукопексия“).
Оценка на пациента
Точната оценка на историята на пациента е задължителна, особено по отношение на симптомите, свързани с хемороидална болест. След това се извършват както аноректално изследване, така и аноскопия, за да се оцени хемороидалното подуване, спонтанното кървене и евентуалното пролапс на купчини и ректалната лигавица/субмукоза, както в покой, така и по време на напрежение. По-специално трябва да се оцени редуцируемостта на хемороидалния пролапс. Аналните кожни маркери също трябва да бъдат отбелязани и разграничени от истинския хемороидален пролапс. Други анални и/или ректални заболявания и функционални нарушения трябва да бъдат диагностицирани/изключени. По-специално, пациентите, които се оплакват от симптоми на запушена дефекация, трябва да бъдат допълнително разследвани. И накрая, трябва да се извърши ендоскопска оценка на дебелото черво и ректума съгласно указанията за скрининг на колоректален рак.
Показания
Пациентите с кожни етикети трябва да бъдат уведомени, че това не са истински хемороиди, а последица от предишно набъбване и изместване на хемороидални възглавници към перианалната кожа. Тъй като THD не осигурява никакво специфично лечение за кожни етикети, само хирургичното изрязване може да бъде надеждно лечение, когато е посочено или желано.
Пациентите с хемороиди, които страдат от възпалителни заболявания на червата, заслужават специално внимание. Липсват проучвания, специално насочени към пациенти с болест на Crohn или улцерозен колит, оперирани с THD. Въпреки това, при условие че не се демонстрира силно активно възпаление на ректалната лигавица, този метод може да бъде подходящ при пациенти с хемороиди, устойчиви на консервативно лечение. Същата концепция се отнася за хемороидална болест при пациенти с хроничен лъчева проктит.
Подготовка за операция
Това е въпрос на предпочитание на хирурга, тъй като няма абсолютни насоки в хемороидалната хирургия. Същото важи и за процедурата THD. Тъй като се извършва в долната част на ректума, трябва да се предпише една или две клизми. Авторът не счита антибиотичната профилактика за задължителна, тъй като в неговия опит не са наблюдавани инфекции след тази операция.
Анестезия
Трансаналната хемороидална детериализация може да се извърши както под обща, така и под локална анестезия. Пропофол-ремифентаниловата анестезия, с поставянето на ларингеална маска, съчетава обща анестезия, пълен контрол на жизнените параметри и бърза реверсия и изписване от болницата. Спиналната анестезия може да бъде ограничена до най-каудалните метамерни нервни корени, като се избягва продължителен престой в леглото. За съжаление, спиналната анестезия обикновено се свързва с по-висок риск от задържане на урина, особено след операция на хемороиди. По-ограничената локорегионална анестезия (т.е. задният перианален блок) не осигурява пълна интраоперативна аналгезия поради висцералната болка, предизвикана от хирургично лигиране, зашиване за пликация и обвързване на възли върху ректалната лигавица.
Интраоперативно управление
Пациентът може да бъде поставен в литотомия или в легнало положение, в зависимост от предпочитанията на хирурга. Трябва обаче да се вземе предвид, че позицията на литотомия позволява по-реалистично положение на пролабиращите хемороиди и ректалната лигавица. Точното интраоперативно проследяване на кръвното налягане може да бъде полезно. По-специално, систоличното налягане по-високо от 100–110 mmHg позволява аускултация на доплер-сигнал, необходим за идентифициране на хемороидалните артерии.
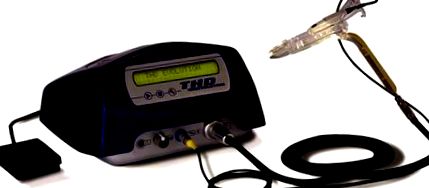
Оборудване
Трансаналната хемороидална детериализация се извършва с помощта на специфично устройство, произведено от THD S.p.A., Correggio, Италия. Състои се от проктоскоп, оборудван с доплер сонда и източник на светлина (фиг. 1). Доплеровата сонда използва двоен кристал, който позволява по-прецизно фокусиране на ултразвуковите вълни и улавяне на артерии с голям диаметър, разположени в повърхностните слоеве на ректалната стена. Около два кристала е осигурено достатъчно пространство за тяхната адекватна вибрация. Доплер сондата е монтирана на коса опора, ориентирана към оперативния прозорец, така че артерията, идентифицирана от доплер сигнала, да лежи в оперативния прозорец и може да бъде селективно лигирана.
Хирургически инструменти, специално проектирани за THD процедура
Най-новият модел проктоскоп (THD Slide ®, THD S.p.A., Correggio, Италия) има плъзгаща се част, включваща операционния прозорец и доплеровата сонда, така че операторът може да ги премества проксимално и дистално, без да премества проктоскопа. Разрезът на проктоскопа е елипсовиден, с външен максимален диаметър 32–34 mm и вътрешен диаметър 20–34 mm.
Препоръчителният шев е 2–0 абсорбираща се полигликолова киселина с 5/8-инч. игла. Той е монтиран на специално проектиран държач на иглата, като осигурява знак на върха, където трябва да се държи иглата. С тази конфигурация върхът на държача на иглата може да се вкара в шарнира и иглата се завърта, за да трансформира ректалната лигавица по стандартен начин. Дълбочината на трансфиксираните шевове може лесно и безопасно да се калибрира до максимална дълбочина от 6,5 mm, което включва само лигавицата и субмукозата, като се избягва проникването през цялата дебелина на ректалната стена и следователно намалява риска от периректална фистула и абсцес. В случай на необходимост е предвиден и тласкач на възел.
Дистална доплерово-ориентирана детериализация (DDD)
Хирургична анатомия на хемороидалните артерии
Схема, обосноваваща различни доплерови сигнали, възникващи по време на THD, свързани с артериалния кръвен поток. Според този физически закон интензивността на доплеровския сигнал е обратната на косинуса на ъгъла между ултразвуковите вълни и кръвния поток. Колкото по-перпендикулярен е притокът на кръв към ултразвуковите вълни (т.е. артерията в периректалната тъкан или субмукозата), толкова по-висок е Доплеровият сигнал; колкото по-паралелен е потокът (т.е. артерия, перфорираща ректалния мускул), толкова по-нисък е сигналът
Техника
Схема на анатомичния ход на хемороидална артерия и различни нива на доплер-сигнал, свързани с положението на артерията
Ако пациентът е кандидат сам за детериализация (т.е. пациентът има само кървене без пролапс), веднъж идентифицирана артерия може да бъде директно лигирана с „Z-бод“ на мястото на най-добрия доплер-сигнал (Фиг. 4 ). Когато пациентът трябва да се подложи на детериализация и мукопексия (поради хемороидален или муко-хемороидален пролапс), ректалната лигавица може да бъде маркирана с електро-каутеризация („точка на маркера“) на мястото на най-добрия доплер-сигнал (фиг. 5, 6) 6) да посочи къде артерията ще бъде лигирана. След това следва мукопексия (виж по-долу).
Шев на хемороидална артерия по време на DDD процедура
Схема на точка на фиксиране на мукопексия и непрекъснат шев
„Маркер точка“ на дисталната ректална лигавица за идентифициране на най-добрия доплер-сигнал получен от субмукозната хемороидална артерия
Мукопексия (MP)
Патологична анатомия на хемороидален пролапс
Обикновено хемороидалните възглавници са свободно прикрепени към кръговия мускул чрез еластичната ректална субмукоза, която поддържа купчините в аналния канал в покой. По време на дефекация се получава преобръщане на хемороидите вътре в лумена, благоприятствано от релаксацията на вътрешния анален сфинктер. Фекалният болус има срязващ ефект върху възглавниците и улеснява пролапса им [14–16]. От друга страна, еластичността на ректалната субмукоза поддържа купчините вътре в ректума. При пациенти с хемороидално заболяване, поради променена дефекация и други предразполагащи фактори [17], ректумалната субмукоза прогресивно губи своята еластичност, определяйки хемороидален пролапс [15, 16, 18]. Прогресивното нарушаване както на стромата на съединителната тъкан (лигаментите на Парк), така и на системата за закрепване (мускулите на Treitz) играе основна роля. Тежестта на пролапса е свързана с персистиране на патогенни фактори, натрупване на купчини и прогресивна загуба на еластичността на ректалната субмукоза.
Трансаналната хемороидална детериализация с мукопексия осигурява пликация на ректалната субмукоза, засегната от загубата на еластичност. Той се редуцира стабилно в ректалната ампула, като възстановява анатомичното си положение. Освен това, процесът на образуване на белези, индуциран от мукопексията, прикрепя плицираната лигавица и субмукоза към подлежащия ректален мускул.
Техника
Точка на фиксиране Z в проксималния ръб на непрекъснатия шев на мукопексията
Мукопексиен непрекъснат шев
Проходи от непрекъснатия шев на мукопексията по-горе (а) и по-долу (б) маркерната точка за захващане на хемороидалната артерия
Мукопексиевият шев е закрепен, без да се включва хемороида
Следоперативно лечение
Създава се диета, богата на течности (перорален прием на най-малко 2 l вода на ден) и фибри, в крайна сметка допълнена с орално приемане на омекотители за изпражнения. Препоръчително е използването на лаксативи. Всъщност, особено при пациенти, претърпели МП, не само запек, но и диария и повишена честота на изпражненията могат да причинят ранно нарушаване на ректалните конци и, след това, възможно кървене от мукопексиевия шев (шевове) и ранно повторение на пролапса. Скрупульозно спазване на диетичния протокол обикновено се препоръчва през първите 2-3 следоперативни месеца и пациентът се насърчава да продължи диета с високи остатъчни количества след този период от време. Пациентите с хронична диария или синдром на раздразнените черва трябва да бъдат подложени на много внимателно контролирана диета и пред-/пробиотици. От друга страна, тези с хронично възпалително заболяване на червата или хроничен радиационен проктит трябва да продължат специфичната терапия, както е предписано; внезапно влошаване на състоянието им трябва да бъде диагностицирано рано и да се лекува.
Задържането на урина се развива при около 10% от пациентите, особено тези, които се подлагат на МП и мъже. За да се предотврати това, препоръчително е ограничаване на прекомерната интравенозна инфузия на течности. Лечението трябва да се състои само във временна катетеризация на пикочния мехур.
Тенезмът може да бъде придружен от преходно усещане за желание за дефекация. Това обикновено е преходно, с разделителна способност в рамките на 7–10 дни и не поражда никаква форма на постоянна спешност, замърсяване или фекална инконтиненция.
Последващи действия
Усложнения и управление
Най-честото усложнение е тенезмите, които понякога могат да се превърнат в ректален дискомфорт или болка. Може да се управлява с аналгетици и противовъзпалителни лекарства, както е описано по-горе. Тези симптоми обаче бързо изчезват. Ректално кървене може да се появи при много ограничен брой пациенти, обикновено в рамките на 2 седмици след операцията. Може да бъде причинено от травма на ректалната лигавица, участваща в хирургичната процедура (особено МР) по време на продължително напрягане, преминаване на твърдо изпражнение или диария. Всъщност може да се генерира прекомерно сцепление на шевовете и да доведе до счупване. Освен това, относителната тъканна исхемия на нивото на МР шевната линия може да доведе до ограничена некроза на лигавицата/субмукозата и последващо кървене. И в двата случая отстраняването на съсиреци чрез промиване с физиологичен разтвор (извършва се с мек катетър) обикновено може да спре кървенето. Ако кървенето продължава и се увеличава по честота и интензивност, е необходимо да се извърши ендоскопска или хирургична хемостаза (каутеризация, ендоклипс и шев).
Според опита на автора, THD, извършен съгласно принципите, описани по-горе, никога не е последван от фекална инконтиненция и хронична болка. В действителност, параметрите на аноректалната физиология трябва да бъдат непроменени и аналните сфинктери не трябва да се нараняват чрез тази процедура [19].
Рецидиви и тяхното управление
В случай на рецидив, вземането на решение за лечение се ръководи от симптомите. Рецидив на ректално кървене може да възникне в случаите, когато детериализацията не е била успешна в един или повече ректални сектори. Тежестта на кървенето обикновено е по-малка, отколкото при първоначалното представяне и може лесно да се управлява с медицинска терапия, лигиране с ластик или нова детериализация под ръководството на Доплер.
В по-голямата част от случаите на повтарящ се пролапс, причината изглежда е нарушаването на МР шев (и) с трудно дефекация в началото на следоперативния период или по-късно поради хронично напрежение. За да се предотврати това, са необходими оптимална диета и добавки с фибри в случай на запек или бързо лечение на симптомите на IBS и IBD. Пациентите с рецидивиращ пролапс могат да бъдат управлявани консервативно, ако пролапсът е минимален. Re-do MP е технически възможно, въпреки че могат да бъдат приети и други стратегии като ексцизионна хемороидектомия.
Заключения
Трансаналната хемороидална детериализация е валидна терапевтична възможност при пациенти с хемороидално заболяване. Той може да осигури ефективен контрол на симптомите при по-голямата част от пациентите. Точността както при детериализация (с помощта на процедурата “DDD”), така и при мукопексия (репозиция на пролабиращата ректална лигавица и субмукоза, напълно щадяща купчините) изглежда ключът към терапевтичния успех. Пациентите обаче трябва да бъдат информирани за следоперативното лечение. Ограниченият брой и тежест на усложненията правят THD много безопасен. И накрая, THD може да се използва в случай на рецидивиращо заболяване.
- Какви храни да се избягват с ГЕРБ и киселинен рефлукс - Хирургичната клиника
- Какви храни трябва да избягвам, ако имам хемороиди
- Цел, процедура и резултати от изследване на урина с пикочна киселина
- Виртуална колоноскопия Цел, процедура, подготовка, възстановяване
- Какво представлява процедурата за виртуална колоноскопия Vs