Резюме
Заден план
До каква степен неусложненото затлъстяване сред иначе здравото население на средна възраст е свързано с по-високи надлъжни разходи за здравеопазване, остава неясно.
Методи
За да се изследват нарастващите дългосрочни разходи за здравни услуги и резултати, свързани с неусложнено затлъстяване, 9398 участници в Националното проучване на здравето на населението 1994-1996 г. бяха свързани с административни данни и проследени надлъжно напред в продължение на 11,5 години, за да проследят разходите за използване на здравни услуги и смъртта. Пациенти с предшестващо сърдечно заболяване, онези, които са били на 65 и повече години, и тези със самостоятелно отчетени индекси на телесна маса 2 в началото са изключени. Съпоставянето на склонността е използвано за сравняване на затлъстяването (+/− други изходни рискови фактори и поведение в начина на живот) със здрави контроли с нормално тегло. Анализи на разходите бяха проведени от гледна точка на публично финансираната здравна система на Онтарио.
Резултати
Затлъстяването като изолиран рисков фактор не е свързано със значително по-високи разходи за здравеопазване в сравнение с контролите, съответстващи на нормалното тегло (канадски 8 294,67 щатски долара срещу 7 323,59 канадски долара, P = 0,27). Въпреки това, затлъстяването в комбинация с други фактори на начина на живот е свързано със значително по-високи кумулативни разходи в сравнение със здрави контроли с нормално тегло (14 186,81 канадски долара за тези със затлъстяване + 3 допълнителни рискови фактора срещу 7 029,87 канадски долара за тези с нормален ИТМ и никакви други рискови фактори, P
Заден план
Затлъстяването представлява близо 80 милиарда щатски долара годишно и между 2% и 3% от общите разходи за здравеопазване в Северна Америка [1] 6% до 45% относително увеличение на разходите за здравеопазване в сравнение с възрастта и пола, съвпадащи с нормалното население на теглото [2] ]. Постепенното нарастване на свързаните с популацията разходи се дължи предимно на развитието на дългосрочни усложнения и свързаното с тях въздействие върху разходите, свързани с болници, медицински услуги и лекарства [3–6]. Последните проучвания показват, че растежът на разходите за здравна система, дължащи се на затлъстяването, всъщност ще надмине пушенето и ще се превърне в преобладаващия проблем в областта на общественото здраве в Северна Америка [7]
Съответно, целта на нашето проучване беше да изследва кумулативните разходи за надлъжна здравна система и резултатите, свързани със затлъстяването, сред кохорта възрастни на средна възраст в Онтарио, Канада, всички от които са били свободни от сърдечно-съдови заболявания в началото, и да сравнява тези данни с здрави контроли с нормално тегло, съответстващи на склонността. Нашите анализи бяха проведени от гледна точка на публично финансираната система за здравни грижи в Онтарио, която покрива разходите за предоставяне на медицински грижи за всички жители, както и разходите за лекарства сред лица на възраст 65 години и повече.
Методи
Източници на данни
Проучвайте популация
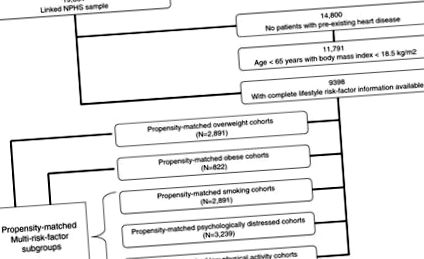
За да сме сигурни, че сме изследвали относително хомогенно население на средна възраст без болести, изключихме всички индивиди с известни сърдечни заболявания на изходно ниво (както са идентифицирани, използвайки както самоотчет, така и ретроспективно свързани административни здравни досиета, простиращи се исторически до 1988 г.), тези ≥ 65 години от възраст и хора с поднормено тегло (самоотчетени индекси на телесна маса [ИТМ] 2) (Фигура 1), като се има предвид, че развитието на хроничните заболявания и разходите за здравеопазване в тези подгрупи вероятно се медиират от фактори, различни от само затлъстяването [8-11].
Допустимост на извадката от проучване, разделена според подгрупи, използвани в анализите за склонност NPHS = Национално проучване на здравето на населението.
Изходни социално-икономически, етнически, демографски фактори
Респондентите от анкетата съобщават за общия годишен доход на домакинството като категорична променлива от 11 нива, която е прекатегоризирана в три подгрупи на доходите, както беше направено по-рано [22, 25]. Те включват: нисък доход (2; наднорменото тегло се определя като ИТМ от 25,0-29,9 kg/m 2. Нормалният ИТМ се определя като получени мерки между 18,5-24,9 kg/m 2 .
Други рискови фактори за начина на живот
Самоотчитаната физическа активност (дефинирана като броя на дните в месеца, упражняващи се за ≥ 15 минути на сесия), състоянието на тютюнопушенето и психосоциалния дистрес служат като други сравнителни рискови фактори за начина на живот за нашето проучване. За целите на това проучване заседналият начин на живот е дефиниран като честота на физическа активност, която пада под медианата за изследваната проба (т.е. 2) [28]. Променливите прагови стойности за определяне на заседнал начин на живот, психосоциален дистрес или и двете, не променят по същество нашите резултати.
Първични резултати: разходи за използване на здравеопазването
Вторични резултати
Вторичните резултати включват смъртност от всички причини, появата на остър миокарден инфаркт или смърт и ново развитие (случаи на инцидент) на диабет и/или хипертония по време на периода на проследяване, както е установено с помощта на валидираните бази данни за диабет и хипертония в Онтарио [23], 24].
Аналитични техники
Резултати
Изходни данни
Таблица 1 обобщава избрани характеристики на пациенти, които са били класифицирани като затлъстели, с наднормено тегло и нормално тегло на изходно ниво. Кохортата със затлъстяване е значително по-възрастна и има значително по-високо разпространение на диабет и хипертония; разпространението на тези рискови фактори обаче е ниско (съответно 2,5% и 2,9%). Повечето пациенти са имали поне един допълнителен рисков фактор за начина на живот над увеличения ИТМ, като заседналият начин на живот е най-честият, който има значително по-голямо разпространение сред затлъстелите, отколкото не-затлъстелите подгрупи (P Таблица 1 Базови характеристики преди съвпадение на склонността при сравняване на индивиди със затлъстяване (ИТМ> 30 kg/m 2 ) с индивиди с нормално тегло (ИТМ 18,5-24,9 kg/m 2 ) и сравняване на лица с наднормено тегло (ИТМ 25–29,9 kg/m 2 ) с хора с нормално тегло (ИТМ 18,5-24,9 kg/m 2 )
Връзка между затлъстяването и дългосрочните разходи
Средните разходи за здравеопазване, претърпени от дадено лице през целия период на проучването, са [CAD] $ 3182,54 (IQR = $ 8881,81; Q25% = $ 1023,15 и Q75% = $ 9904,96]. Таблица 2 показва базовите характеристики на популациите със затлъстяване (и с наднормено тегло) в сравнение с контрол на нормалното тегло, след съпоставяне на склонността, където разпределението на изходните ковариати е било добре балансирано между двете групи.Основните характеристики, свързани с пушачи, страдащи и заседнали популации, са показани в Допълнителен файл 1. Въпреки че има тенденция към по-високо здраве разходи за грижи, затлъстяването не е свързано със значително по-високи кумулативни разходи в сравнение с контрола на нормалното тегло, съответстващ на склонността (8 294,67 канадски долара срещу 7 323,59 канадски долара на човек за 11,5 години проследяване, P = 0,27). За разлика от тях тези, категоризирани като пушачи или психологически затруднени са имали значително по-високи разходи за здравеопазване в продължение на 11,5 години проследяване от съответните им непушачи, несъответстващи на склонността контроли (Таблица 3).
Допълнителен файл2 илюстрира базовите характеристики след съвпадение на склонността при пациенти с множество рискови фактори. За разлика от изолираните рискови фактори, разходите за здравеопазване са значително по-големи при лица с наднормено тегло и затлъстяване в сравнение със здрави контроли с нормално тегло, когато са налице множество рискови фактори за начина на живот. Например, когато се комбинира с тютюнопушене и/или психологически стрес, човек с наднормено тегло е имал разходи, които са били приблизително 2000 CAD по-големи за 11,5 години, отколкото човек с нормално тегло, без други рискови фактори, налични в началото. По същия начин, затлъстело лице с други рискови фактори, свързани с начина на живот, е имало между 2700 и 7000 канадски долара канадски по-високи разходи за 11,5 години, отколкото човек с нормално тегло, без други рискови фактори, налични в началото (Таблица 4).
Като анализ на чувствителността изследвахме връзката между ИТМ и надлъжните разходи за здравеопазване, използвайки по-традиционни аналитични техники. Направихме това сред първоначалната извадка от 11 791 лица, независимо от липсващи данни, и сред подгрупата от 9 398 лица, за които пълната информация беше достъпна за всички. Нашите резултати не се промениха. Използвайки обикновена регресия на най-малките квадрати, възрастта и женският пол бяха най-силните предсказатели на разходите, отчитайки 5% от вариацията в индивидуалните дългосрочни разходи (R2 = 0,005). ИТМ, когато се изследва грубо или след корекция на възрастта, пола, предишните хоспитализации и рисковите фактори, не е свързан значително с индивидуалните дългосрочни разходи за здравеопазване (ß = 32,8, p = 0,49). Поредица от повторни анализи, при които изследвахме различни гранични стойности на ИТМ (т.е. ИТМ над 25 kg/m2 или 30 kg/m2) и други аналитични техники, включително Поасон и Логистична регресия (т.е. като последната има бинарен резултат от по-висока срещу по-ниски от средните разходи) дадоха подобни констатации, както по-горе.
Вторични клинични резултати
Таблица 5 илюстрира връзката между затлъстяването и вторичните резултати. Затлъстелите лица са имали значително по-високи нива на смъртност (4,6% спрямо 2,1% при затлъстели спрямо нормално тегло, P = 0,004) и AMI или смърт (6,1% срещу 2,8% при затлъстели спрямо нормално тегло, P = 0,001) в сравнение с контроли, съответстващи на склонността към нормално тегло. Развитието на инцидентен диабет и хипертония по време на проследяването не е значително по-високо сред затлъстелите индивиди в сравнение с контролите с нормално тегло. Въпреки това, когато се комбинират с поне един друг рисков фактор за начина на живот на изходно ниво, хората със затлъстяване имат значително по-висок процент на бъдещ (инцидентен) диабет и хипертония в сравнение с контролите с нормално тегло. Например субектите, които са били със затлъстяване, пушачи и заседнали, са имали близо 9 пъти по-висок процент на развитие на диабет, 2 пъти по-висок процент на развитие на хипертония и 2 пъти по-висок риск да получат неблагоприятен изход за 11,5 години проследяване, отколкото при непушачи с нормално тегло, неседящ съвпадащ контрол.
Дискусия
Нашите открития показват, че затлъстяването като изолиран рисков фактор при популация на средна възраст не е свързано със значително по-високи допълнителни разходи за здравеопазване. Въпреки това, затлъстяването, когато се комбинира с други рискови фактори на изходния начин на живот (напр. Психологически стрес, физическо бездействие и/или тютюнопушене), е свързано със значително повишени кумулативни разходи в сравнение със здрави контроли, съобразени със склонността към нормално тегло (без други рискове за начина на живот) фактори, налични на изходно ниво). Рискът от развитие на диабет и хипертония по време на проследяване се увеличава с множество фактори на начина на живот и е свързан с по-високи разходи.
Досега малко изследвания са се опитвали да изследват надлъжните разходи, свързани със затлъстелите възрастни популации от момент във времето, предшестващ сърдечно-съдовите заболявания и свързаните с тях усложнения [1, 35]. В резултат на това предишните проучвания може да са приписвали фалшиво разходите за други рискови фактори, друго поведение в начина на живот и/или друго хронично заболяване на затлъстяването, като по този начин надценяват разходите, свързани със затлъстяването [36]. Такива методологични ограничения могат да обяснят защо затлъстяването е свързано с по-високи нежелани събития в някои проучвания и по-ниски нежелани събития в други [9, 37-40]. Разликите в свързаните с наднорменото тегло резултати (и свързаните с тях разходи) вероятно са по-зависими от съзвездието на поведението на рисковите фактори в начина на живот и тяхното надлъжно прогресиране до заболяване, отколкото от излишното затлъстяване, телесното тегло или индекса на телесна маса, идентифицирани при всеки един точка във времето.
Нашият методологичен надлъжен кохортен дизайн, който изключва пациенти със сърдечно-съдови заболявания, възрастни възрастни (≥ 65 години) и индивиди с поднормено тегло в началото, позволява сравняване на разходите, свързани със затлъстяването, с контрола на нормалното тегло от началната точка, в която повечето хора са имали все още развити усложнения, свързани с болестта. Освен това, прилагането на дизайн, съобразен със склонността, допълнително балансира изходните характеристики, като по този начин позволява затлъстяването да бъде изследвано в контекста на други фактори на начина на живот, като по този начин свежда до минимум объркването. Такива методи може да са обяснили защо затлъстяването, когато се изследва като изолиран рисков фактор при популация на средна възраст, не успява да бъде свързано със значителни допълнителни разходи в сравнение със съответстващите контроли.
Нашите резултати също така демонстрират, че нарастващите кумулативни разходи за здравеопазване, свързани с телесния хабитус, са нараснали значително, когато ИТМ ≥ 25,0 kg/m 2 е комбиниран с други рискови фактори за начина на живот. Например хората с наднормено тегло и затлъстяване, които са имали 3 други рискови фактора за начина на живот (т.е. заседнал начин на живот, пушене на цигари, психологически страдащи), са имали средно съответно 1868 и 7156 щатски долара по-високи общи разходи за 11,5 години проследяване, отколкото съответстващите на склонността здравословни контроли с нормално тегло. В това отношение нашите резултати са в съответствие с други, показващи нарастващите последици за разходите, свързани с множество в сравнение с изолирани рискови фактори [41].
Въпреки че имат само умерени икономически последици, нашите резултати потвърдиха важността на затлъстяването като изолиран прогностичен рисков фактор за клинични резултати от смърт, остър миокарден инфаркт, диабет и хипертония [42]. Развитието на хронични заболявания (напр. Инцидентен диабет и хипертония), както и рискът от смърт или остър миокарден инфаркт, се е увеличило значително, когато индивидите със затлъстяване са имали други неблагоприятни фактори на начина на живот, които вече са били налице в началото. Както при разходите по-горе, надлъжните клинични рискове, свързани със затлъстяването, зависеха от други съществуващи фактори на начина на живот - - констатация, съвместима с други проучвания [43–46].
Ние вярваме, че нашето проучване подчертава достойнствата на скрининга на риска и стратификацията на риска, използвайки глобални инструменти за оценка на здравния риск, които улавят множество поведения в начина на живот. Например, в нашето проучване, затлъстелите популации могат да бъдат допълнително разделени на по-високорискови, по-скъпи подгрупи, чрез идентифициране на други неблагоприятни начини на поведение. По-широкото прилагане на оценки на здравния риск, които могат да идентифицират и стратифицират индивиди въз основа на няколко рискови фактора за начина на живот, теоретично може да позволи по-ефективно и рентабилно насочване на затлъстелите популации за терапевтични интервенции в начина на живот. Въз основа на резултатите от нашето проучване, такива целеви популации трябва да включват онези лица, които също са физически неактивни, пушат и/или изпитват психосоциален дистрес.
Ограничения
Ние признаваме няколко забележителни ограничения на нашата методология на изследване. Първо, нашето беше наблюдателно проучване. Въпреки че рандомизирането не би било етично или осъществимо, оценките за склонност не могат да се вземат предвид и да съвпадат за неизмерени смущаващи фактори. Възможно е неизмерените смутители да са отчели нашите резултати.
Второ, ИТМ както при физическата активност се основава на самоотчет и се оценява в един момент от времето, което може да е пристрастило резултатите ни към нула. ИТМ не отчита централното затлъстяване или затлъстяването, което може да е по-важно за прогноза и показатели за разходите [47]. Многобройни други епидемиологични проучвания обаче приеха подобна методология за характеризиране на телесния хабитус.
Трето, медицинските разходи бяха получени от срещи за използване на здравни услуги, които бяха заснети с помощта на административни данни. В това проучване е изследвано само подмножество от общите разходи. Например медицинските лаборатории и други диагностични образни тестове не бяха включени в нашия анализ. Освен това ограниченията на административните данни включват липсата на клинични подробности и невъзможността да се идентифицират заявления за наркотици за лица на възраст под 65 години (освен ако годишните доходи на индивида не спаднат под прага на бедността). Независимо от това, административните данни за използването на здравни услуги са изчерпателни и нашият анализ на разходите е извършен от публично финансираната система на здравеопазването в съответствие с канадските насоки за икономическа оценка [29]. И накрая, проучихме данни, свързани с трите най-високи публично финансирани разходи за здравеопазване, свързани с здравеопазването в Канада и другаде (хоспитализации, посещения на лекари и лекарства), които представляват изчерпателна оценка на икономическите последици от затлъстяването върху публично финансирана здравна система.
И накрая, нашето проучване изследва по-здравословна подгрупа от представително национално здравно проучване на населението. Етническите малцинства и имигрантите бяха недостатъчно представени, а представителят на здравното проучване на населението е допълнително ограничен от факта, че само 30% от първоначалното проучване е включено в проучването. Освен това всички индивиди са били свободни от сърдечно-съдови заболявания и са били на възраст под 65 години в началото. Резултатите ни може да се различават, ако изследвахме популация в по-напреднал стадий на живот и болест. Нашето намерение обаче беше да изследваме подгрупа от населението на средна възраст от момент, който предшества развитието на усложнения, свързани с болести, за да можем по-добре да разграничим естествената история на затлъстяването от тези на други видове поведение в начина на живот.
Заключение
В заключение, нашето проучване демонстрира, че нарастващите дългосрочни медицински разходи, свързани със затлъстяването сред населението на средна възраст, са скромни в сравнение с контрола на нормалното тегло, съответстващ на склонността. Допълнителните разходи обаче значително се повишиха, когато затлъстяването (или индексът на телесна маса с наднормено тегло) се комбинира с други съпътстващи неблагоприятни начини на живот. Такива констатации засилват необходимостта от всеобхватна стратификация на здравния риск и имат значение за избора, приоритизирането и рентабилното насочване на терапевтичните интервенции за начина на живот за политиците и системните плановици.
- Затлъстяването все още е спешен здравословен проблем - Здраво стадо
- Служба за управление на затлъстяването Здраве
- Метаболитно здравословен; Затлъстяването зависи от физическата активност MedPage днес
- Затлъстяване с нормално тегло “, свързано с кардиометаболитен риск при възрастни китайци
- Социални медии, образ на тялото и избор на храна при здрави млади възрастни Смесен метод систематичен преглед