Андреа Панса 1, Хаято Курихара 1, Мохамед Ашраф Мемон 2,3,4,5,6
Принос: (I) Концепция и дизайн: Всички автори; (II) Административна подкрепа: H Kurihara; (III) Предоставяне на учебни материали или пациенти: A Pansa; (IV) Събиране и събиране на данни: A Pansa; (V) Анализ и интерпретация на данни: A Pansa, MA Memon; (VI) Писане на ръкопис: Всички автори; (VII) Окончателно одобрение на ръкописа: Всички автори.
Резюме: Язвената болест (PUD), която засяга 4 милиона души по света годишно, има честота на перфорация между 2% и 14%. Перфорираната пептична язва (PPU) носи значителна заболеваемост и смъртност. Хирургичният ремонт остава предпочитаното лечение за PPU. Този литературен преглед включва най-новите актуализации в лапароскопските техники за възстановяване на PPU и също така се фокусира върху неговата причинно-следствена връзка, клинични характеристики, диагностична обработка, лапароскопски и отворени хирургични техники, резултати и бъдещи перспективи. Извършен е обширен преглед на литературата и са разгледани най-новите мета-анализи и рецензии по темата. Не са открити съществени разлики в следоперативната смъртност между отворения и лапароскопския подход за пациенти с PPU. Освен това, лапароскопският ремонт води до статистически значително по-малка следоперативна болка и носи по-малък риск от инфекция на раната. Следователно, лапароскопският ремонт е оправдан, когато ситуацията е подходяща, като лечение на избор.
Ключови думи: Перфорирана пептична язва (PPU); лапароскопия; резултат; техника
Получено: 09 април 2019 г .; Приет: 30 октомври 2019 г .; Публикувано: 20 януари 2020 г.
Въведение
Управлението на PPU е предимно хирургично и са описани няколко техники за възстановяване.
През 1989 г. първото лапароскопско възстановяване на язва на дванадесетопръстника е описано от Mouret et al. (11).
Оттогава са публикувани много статии, сравняващи лапароскопския и отворения подход.
Този преглед на литературата има за цел да изследва и обсъди най-новите и текущи клинични приложения на лапароскопската хирургия за PPU, включително нейните показания, различни техники за възстановяване и резултати.
Клинични характеристики
PPU често се проявява с неспецифични коремни симптоми, което донякъде затруднява ранната диагностика. Типичните симптоми включват внезапна поява на силна коремна болка, гадене и повръщане и пирексия. Когато настъпи перфорация, стомашният сок и въздухът навлизат в перитонеалното пространство и водят до химически перитонит, което води до силна коремна болка и тахикардия. Внезапно възникнала коремна болка, тахикардия и скованост на корема са типичната триада на PPU (4). По-малко от две трети от пациентите са с откровен перитонит и в някои случаи това явление може да доведе до забавяне на диагнозата PPU (12). Ранната намеса е от решаващо значение, тъй като всеки час от появата на симптомите намалява шансовете за оцеляване с 2,4% (13,14).
Диагноза
Рентгенология
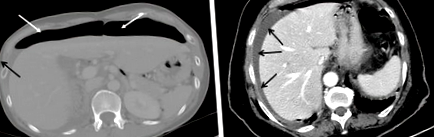
Често се прави рентгенова снимка на гръдния кош при пациенти с остра болка в горната част на корема, подозирана за перфорация (4). Въпреки това, компютърната томография с повишен контраст е най-добрата диагностична модалност с точност от 98% (15). Освен това CT сканирането може да изключи други остри коремни състояния като остър холецистит, остър панкреатит, остър апендицит и остра мезентериална исхемия, за да назовем само няколко. Някои от тези остри коремни състояния може да не изискват хирургическа намеса поне в началната фаза. В бедни на ресурси здравни заведения еректирал рентгенография на гръдния кош е изключително полезен при откриване на свободен въздух под диафрагмата, потвърждаващ висцерална перфорация (4). Перфорацията на пептичната язва също може да генерира откриваеми сонографски признаци, като пневмоперитонеум; свободният интраперитонеален въздух има тенденция да се натрупва около черния дроб, дванадесетопръстника и стомаха, локално удебеляване на гастродуоденалната стена, съдържащо ехогенен фокус или линия, наличие на локализиран екстралумален газ и течност. Въпреки това, сонографията обикновено не играе роля нито в разследването на първа линия, нито в обработката на PPU (16) (Фигура 1).
Лаборатория
Лабораторни изследвания като пълна кръвна картина, урея и електролити, реактивен протеин С, серумна амилаза и липаза и венозни или артериални кръвни газове се извършват при пациенти с PPU, за да се изключат други диагнози, да се оцени функцията на други системи и накрая да се преценете остротата на хирургичното състояние. Например повишените серумни нива на амилаза и липаза предполагат остър панкреатит (17,18). По същия начин броят на белите кръвни клетки и С-реактивният протеин обикновено се повишават при повечето остри коремни състояния поради възпаление или инфекция и те са неспецифични по своята същност (17). Нарушената бъбречна функция, повишените нива на лактат и метаболитната ацидоза могат да бъдат вторични за редица остри коремни състояния и да отразяват хипотонията, неадекватната перфузия, синдрома на системния възпалителен отговор (SIRS) и/или предбъбречното увреждане, но не са специфични за PPU (7 ). Тези признаци предполагат хиповолемичен шок и сепсис.
материали и методи
Беше извършено обширно търсене на литература за статии, налични в базата данни PubMed. Термините, използвани за търсенето са „стомашна/дуоденална/пептична язва“, „перфорация/перфорирана“, „лапароскопия/лапароскопска“ и „ремонт/операция“. Бяха разгледани само статии, написани на английски, които използваха възрастни пациенти.
Лапароскопски подход
През по-голямата част от историята на лечението, лапаротомията и директното затваряне на перфорацията с прекъснати шевове и запушалка на маточната педикула (Cellan-Jones) са основният подход към PPU (7). През последните две десетилетия обаче подходът за минимален достъп се очерта като жизнеспособна опция. Въпреки тези решения, не всеки пациент е подходящ за лапароскопия и следователно подборът на пациента за лапароскопска хирургия е от решаващо значение (19).
Избор на пациент
Резултатни фактори на Boey: (I) съпътстващо тежко медицинско заболяване; (II) предоперативен шок (персистираща хипотония: систолично кръвно налягане 40 mmHg от изходното ниво); (III) продължителност на перфорацията> 24 часа (продължителността на перфорацията се определя като интервал от време между появата на силна остра коремна болка и времето на пристигане в болницата). Резултат: 0–3 (всеки фактор печели 1 точка, ако е положителен). Адаптиран от Lohsiriwat V, Prapasrivorakul S, Lohsiriwat D. Перфорирана пептична язва: клинична картина, хирургични резултати и точността на системата за точкуване на Boey при прогнозиране на следоперативна заболеваемост и смъртност. World J Surg 2009; 33: 80-5. PPU, перфорирана пептична язва; ИЛИ, съотношение на коефициентите.
Хирургична техника
Няма съгласие за това как да се извърши лапароскопския ремонт на PPU, тъй като това зависи от предпочитанията на оператора. Bertleff et al. прегледа 29 проучвания и съобщи, че 44% от операторите са избрали да застанат между краката на пациента, докато 33% предпочитат да извършват процедурата стоящи от лявата страна на пациента. Освен това броят, разположението и размерът на троакарите варират сред хирурзите (2). Назогастрална сонда е използвана в 96% от случаите, а дренаж е оставен в 79% от случаите, въпреки че няма доказателства, че дренажът оказва влияние върху честотата на следоперативни интраабдоминални колекции (23).
Също така, идеалната хирургическа техника за лапароскопско възстановяване на перфорацията остава недефинирана; лапароскопски техники за възстановяване огледални техники на отворена хирургия, но се съобщава, че изисква по-голямо оперативно време. За да се премахне този проблем, са публикувани някои изследвания на директния шев без орално кръпка, които показват значително съкратена продължителност на операцията. Избягването на оментопластика може да намали продължителността на операциите, но може да е причина за по-висок процент на изтичане или дуоденална стриктура (24,25). Скорошно проучване на Wang et al. сравнява ефикасността на беззашиващ се наслоен пластир за оман с зашит пластир след директно затваряне на перфорацията при 43 пациенти. Времето за работа беше значително по-кратко в групата с безшевни шевни пластири. Не е имало статистически значима разлика в резултата между възстановяване на шев в сравнение с зашит пластир на оментален пластир. Тази работа показва, че и двете техники могат да бъдат ефективни и безопасни за лапароскопски ремонт на PPU (26). Описана е също безшевна техника, включваща желатинова гъба и уплътнение с фибриново лепило (27). Той обаче не е широко приет поради високата степен на изтичане на местата за ремонт (20).
Перитонеална промивка
Перитонеалната промивка е една от ключовите стъпки в хирургичното лечение на PPU (8), но може и да удължи времето за работа. Няма консенсус относно количеството течност, което трябва да се използва за напояване.
В рецензия от Bertleff et al. което включва 29 проучвания, промивката е завършена с 2 до 6 литра топъл физиологичен разтвор, но са докладвани и промивки с до 10 литра (2). Siow et al. описва фокусиран последователен начин за извършване на перитонеална промивка, която включва измиване от квадрант до квадрант с накланяне на пациента и превключване на позицията между хирурга и водача на камерата. След това течността се аспирира, докато вдлъбнатините се почистят от отломки. В този случай не е имало следоперативни интраабдоминални абсцеси или колекции (28).
Преобразуване
Периоперативна заболеваемост и смъртност
PPU е свързан със значителна следоперативна заболеваемост и смъртност, независимо дали операцията е лапароскопска или отворена (35). Очакваната следоперативна смъртност варира от 1,3% до 20%, като 30-дневната смъртност достига 20%, а 90-дневната смъртност достига до 30% (13,18,36-40). Рисковите фактори за смъртност не се различават нито при отворен, нито при лапароскопски подход и включват шок при постъпване, съпътстващи заболявания, резекционна хирургия, жени, пациенти в напреднала възраст, закъснение с повече от 24 часа, метаболитна ацидоза, остра бъбречна недостатъчност, хипоалбуминемия, с поднормено тегло и пушачи.
Съобщаваните хирургични усложнения след лапароскопско възстановяване на PPU включват инфекция на хирургичното място (SSI), интраабдоминално събиране/абсцес, дехисценция на рани, ентерокутанна фистула, перитонит, илеус, пневмония и инцизионни хернии (4,21,41). Мета-анализ от Tan et al. заяви, че лапароскопският ремонт има по-ниска обща честота на усложнения от открития ремонт за PPU, но тази разлика не постига статистическа значимост (P> 0,05) (41). Когато се извършва анализ на подгрупата на усложненията, лапароскопският подход има подобна честота на изтичане на мястото на възстановяване, интраабдоминални колекции, следоперативен илеус, инфекция на пикочните пътища и пневмония. Скоростта на SSI обаче е по-ниска в групата за лапароскопия (P
Заключения
Перфорацията се среща при 2–14% от пациентите с пептична язва и остава втората най-честа причина за висцерална перфорация, която изисква спешна операция. Диагнозата трябва да се основава на висок индекс на подозрение, който изисква добра клинична анамнеза и изследване, допълнено от кръвни тестове и рентгенологични изследвания, от които усиленото с контраст КТ на корема представлява най-надеждното диагностично средство при хемодинамично стабилни пациенти. Ранна намеса (24 часа, пациент ≥70 години и ASA 3. Пациентите с висок риск наистина трябва да бъдат лекувани с отворена хирургия, особено тези, които са хемодинамично нестабилни (20). ≥2, при условие че резултатът на ASA е
Благодарности
Бележка под линия
Конфликт на интереси: Авторите нямат конфликт на интереси, който да декларират.
Етична декларация: Авторите носят отговорност за всички аспекти на работата, като гарантират, че въпросите, свързани с точността или целостта на която и да е част от работата, са подходящо проучени и разрешени.
- Кога пациентите с кървяща пептична язва трябва да възобновят приема през устата Рандомизирано контролирано проучване -
- Ролята на храненето на кърмачетата в профилактиката на бъдещите заболявания
- История на теглото в клиничната практика Състоянието на науката и бъдещите насоки - Кушнер - 2020
- Ефектът от увеличаването на индекса на телесна маса върху лапароскопската хирургия при рак на дебелото черво и ректума - Бел
- Терапевтично хранене при усложнения на пептична язва; без холестерол