ПРЕГЛЕД: Какво трябва да знае всеки практикуващ
Синдромът на горната мезентериална артерия (SMAS) е необичайно представяне на обструкция на тънките черва, което е резултат от компресия на дванадесетопръстника между коремната аорта, отзад и горната мезентериална артерия, отпред. SMAS се среща по-често при жените, отколкото при мъжете, може да се намери във всяка възрастова категория, включително бебета, и обикновено засяга слаби индивиди след остра загуба на тегло.
Сигурни ли сте, че вашият пациент има синдром на превъзходната мезентериална артерия? Какви са типичните находки за това заболяване?
Симптомите на SMAS могат да имат остро начало или по-коварно и хронично представяне.
Хората с по-остро начало се проявяват със симптоми на обструкция на тънките черва, включително повръщане, гадене, анорексия, коремно раздуване и коремна болка.
Преглед на 22 случая съобщава, че пациентите са склонни да проявяват по-остри симптоми на епигастриална коремна болка, повръщане и ранно засищане. Симптомите се развиват 1 до 393 дни преди диагнозата (медиана 5 дни). Най-честите проявяващи се симптоми включват коремна болка (59%), повръщане (50%), гадене (40%) и ранно засищане (32%). Диагнозата е поставена чрез рентгенография на горната част на стомашно-чревния тракт (82%), компютърна томография (9%) и при лапаротомия (9%). Имаше 21 от 22 пациенти, които са се повлияли от хранителна терапия.
Хората с по-хронично представяне показват постепенно поява на симптоми, включително постпрандиална епигастрална болка, ранно засищане и загуба на тегло.
В тежки случаи пациентите могат да проявят остра метаболитна ацидоза, дехидратация и променен психически статус от обилно повръщане.
Констатациите от физикалния преглед са неспецифични, но могат да включват раздуване на корема, епигастрална чувствителност, изпръскване на сукусия и/или високи звуци на червата.
Какво друго заболяване/състояние споделя някои от тези симптоми?
Диференциалната диагноза на SMAS е доста широка поради неспецифичния характер на симптомите и резултатите от изследването. Условия, които трябва да се имат предвид, включват анатомични причини за повръщане, като дублиране на червата, дуоденална мрежа или прашка, малротация с волвулус и инвагинация. Други чревни състояния, които също трябва да се имат предвид, включват панкреатит, остър или хроничен гастрит със или без асоциирана инфекция с H. pylori, както и язва на дванадесетопръстника или стомаха. Екстраинтестиналните състояния, които причиняват подобни симптоми, включват торзия на яйчниците или тестисите, анорексия/булимия, психогенно повръщане и циклично повръщане. В допълнение SMAS трябва да се има предвид при всеки, който наскоро е извършил гръбначна хирургия или ортопедична хирургия, довела до серийно отливане на корема, което може да е довело до значителна загуба на тегло.
Какво е причинило развитието на това заболяване по това време?
Счита се, че етиологията на SMAS е загубата на дуоденалната мастна подложка, като по този начин се променя ъгълът между аортата и горната мезентериална артерия. Това позволява на горната мезентериална артерия да почива директно върху тънките черва, което води до запушване.
Най-честите състояния, предразполагащи пациентите към SMAS, включват ортопедично леене с инвалидизация, гръбначни операции, нервна анорексия и/или тежки изгаряния. SMAS е свързан с различни болестни процеси, включително гъбичен абсцес, стомашен безоар, целиакия, диабет, бременност и диализни катетри.
Преглед на 22 случая на SMAS предполага, че основното неврологично увреждане, като тежка церебрална парализа, може да предразположи индивида към SMAS. Лицата, които имат съществуващо неврологично увреждане, могат да развият SMAS след по-малко загуба на тегло в сравнение с пациенти, които развиват SMAS без предварително съществуващи неврологични дефекти.
В обобщение, всеки процес, който променя ъгъла, под който горната мезентериална артерия напуска аортата или води до загуба на дуоденалната мастна подложка, би предразположил пациента към развитие на SMAS. Развитието на SMAS е свързано с намаляване на ъгъла на горната мезентериална артерия към аортата под 20 градуса.
Какви лабораторни изследвания трябва да поискате за потвърждаване на диагнозата? Как трябва да тълкувате резултатите?
Няма специфични лабораторни изследвания, използвани за диагностициране на SMAS. Пациентите с обилно или хронично повръщане трябва да имат основен метаболитен панел, за да се изключат електролитни аномалии или киселинно/алкално нарушение.
Биха ли били полезни проучванията за изображения? Ако да, кои?
SMAS може да се диагностицира чрез рентгенография на горната част на стомашно-чревния тракт, която демонстрира разширение на стомаха и дванадесетопръстника с рязко отрязване или стесняване на дванадесетопръстника на нивото на 3-ти лумбален прешлен (Фигура 1).
Фигура 1.
Рентгенографията на горната част на стомашно-чревния тракт също може да демонстрира периодично обръщане или перисталтична активност на контраста при преминаване през препятствието.
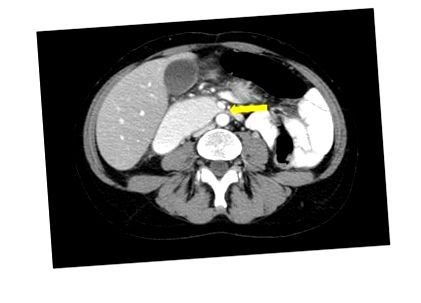
Неотдавнашна серия от 80 пациенти показа, че повечето случаи, когато са диагностицирани чрез коремна КТ (
Фигура 2). ЯМР, ендоскопски ултразвук и лапаротомия са описани като средство за диагностициране на SMAS.
Фигура 2.
Ако можете да потвърдите, че пациентът има синдром на висша мезентериална артерия, какво лечение трябва да започне?
Острото лечение на SMAS включва стомашна декомпресия и започване на реанимация на течности, като същевременно се поддържа подходящ електролитен баланс. След като пациентът се стабилизира, може да започне започване на хранителна подкрепа и рехабилитация.
Когато SMAS е свързано с ортопедично леене на тялото, препоръчително е гипсът да бъде премахнат, за да се облекчи препятствието.
Дългосрочното лечение е фокусирано върху увеличаване на калорийния прием за възстановяване на дуоденалните мастни накладки и по този начин амортизира горната мезентериална артерия от запушване на дванадесетопръстника. Това може да бъде постигнато ентерално с малки, чести висококалорични ястия във връзка с промени в позицията на хранене, включително колене в гърдите и/или позициониране на десния страничен декубитус. По-често назоеюналната тръба се поставя покрай препятствието, за да се осигури постоянна висококалорична хранителна добавка.
Неотдавнашен преглед на 18 пациенти съобщи, че средната продължителност на медицинското лечение е била 45 дни с диапазон от 18 - 365 дни. Когато ентералното хранене не се толерира, се използва парентерално хранене. Успехът на медицинското управление е документиран на над 70% с приблизително 15% честота на повторно появяване.
Нечесто, когато медицинското лечение е неуспешно, може да се наложи хирургическа интервенция, особено когато се развие дилатация и застой на проксималното тънко черво. Описаните хирургични интервенции включват дуоденоеюностомия, гастроеюностомия и лигиране на лигамента на Treitz. Един доклад за 32 случая на SMAS, които всички са били лекувани хирургично, демонстрира успешно лечение/излекуване на разстройството с Roux-en-Y странична дуоденоеюностомия с ампутация на лигамента на Treitz. Няма съобщения за усложнения или смъртни случаи. Хирургическият успех в управлението е документиран на над 90%.
Какви са неблагоприятните ефекти, свързани с всеки вариант на лечение?
Основното лечение е хранителната рехабилитация. Като такива има малко усложнения, особено ако това може да се постигне без назоеюнална тръба или парентерално хранене.
Ако е необходима назоеюнална тръба, всяко свързано усложнение би било подобно на усложненията, свързани с назоеюнално хранене като цяло, което включва инфекции на синусите, миграция на сондата и, значително по-рядко, чревна перфорация или разрушаване/разкъсване на ъгъла на nares. При тежко недохранения пациент, синдромът на повторно хранене може да се ускори чрез прекалено бързо увеличаване на приема на калории.
Ако е необходимо парентерално хранене, тогава инфекциите на централната линия и бактериемията са потенциални нежелани събития.
И накрая, ако се налага операция, трябва да се вземат предвид усложненията, свързани с анестезия и инфекция на рани.
Какви са възможните резултати от синдрома на превъзходната мезентериална артерия?
SMAS е медицинско лечима причина за запушване на тънките черва с цялостна добра прогноза. Консервативното медицинско лечение с хранителна рехабилитация е най-малко рисковата от възможностите за лечение и е успешно при повечето пациенти. Повече от 70% от пациентите имат подобрение на симптомите след 6 седмично лечение.
В редки случаи може да се наложи операция за коригиране на препятствието и вече може да се направи лапароскопски или дори роботизиран.
Какво причинява това заболяване и колко често е то?
Отчетената честота на SMAS варира от 0,013% до 0,3%. Това е по-често при жените, отколкото при мъжете, и често засяга индивиди с тънко телосложение след остра загуба на тегло. Въпреки че понастоящем няма известна генетична мутация, свързана със SMAS, един доклад от случая отбелязва, че SMAS се среща при 5 от 8 членове на семейството, както и при набор от еднояйчни близнаци.
Как тези патогени/гени/експозиции причиняват заболяването?
Няма патогени или експозиции, които да са пряко свързани с развитието на SMAS.
Какви усложнения може да очаквате от заболяването или лечението на заболяването?
Пациентите често се оплакват от постоянно гадене и ранно засищане дори по време на лечението; това обаче постепенно се подобрява, тъй като запушването се подобрява. По време на хранителната рехабилитация на пациенти със значителна загуба на тегло, синдромът на повторно хранене трябва да се разглежда като потенциално усложнение със свързаните капки в електролити, калций и фосфор и потенциално дори развитието на белодробен оток.
Как може да се предотврати синдром на превъзходната мезентериална артерия?
Няма конкретни средства за предотвратяване на SMAS. Родителите на много слаби деца могат да бъдат посъветвани да наблюдават за симптоми, които могат да предполагат SMAS. В допълнение, слабите индивиди, подложени на ортопедично леене, трябва да се считат за повишени в риска от развитие на SMAS.
Какви са доказателствата?
Crowther, MA, Webb, PJ, Eyre-Brook, IA. „Синдром на превъзходната мезентериална артерия след операция за сколиоза“. Гръбначен стълб (Фила Па 1976) . об. 27. 2002. стр. E528-33.
Iko, BO, Monu, JU, Orhue, A. „Синдромът на превъзходната мезентериална артерия по време на бременност: случай, водещ до повтаряща се загуба на бременност“. Eur J Obstet Gynecol Reprod Biol . об. 21. 1986. с. 233-6.
Biank, V, Werlin, S. „Синдром на превъзходната мезентериална артерия при деца: 20-годишен опит“. J Pediatr Gastroenterol Nutr . об. 42. 2006. с. 522-5. (Тази поредица демонстрира ефективността на хранителната терапия за SMAS.)
Ozkurt, H, Cenker, MM, Bas, N. „Измерване на разстоянието и ъгъла между аортата и горната мезентериална артерия: нормални стойности в различни категории на ИТМ“. Surg Radiol Anat . об. 29. 2007. с. 595-9.
Ortiz, C, Кливланд, RH, Blickman, JG. „Семеен синдром на превъзходната мезентериална артерия“. Педиатър Радиол . об. 20. 1990. с. 588-59.
Lippl, F, Hannig, C, Weiss, W. „Синдром на превъзходната мезентериална артерия: диагностика и лечение от гледна точка на гастроентеролога“. J Gastroenterol . об. 37. 2002. с. 640-3.
Lee, TH, Lee, JS, Jo, Y. „Синдром на превъзходната мезентериална артерия: къде стоим днес?“. J Gastrointest Surg . об. 16. 2012. с. 2203-11.
Дорф, МЗ. „Синдромът на актьорския състав: преглед на литературата и доклад за случай“. N Engl J Med . об. 243. 1950. с. 440-2.
Shiu, JR, Chao, HC, Luo, CC. „Клинични и хранителни резултати при деца с идиопатичен синдром на горната мезентериална артерия“. J Pediatr Gastroenterol Nutr . об. 51. 2010. с. 177-82. (Тази серия демонстрира, че аортомезентеричен ъгъл от
Смит, БГ, Хакин-Заргар, М, Томсън, Дж. „Индекс на ниска телесна маса: рисков фактор за синдром на превъзходната мезентериална артерия при юноши, подложени на гръбначен синтез за сколиоза“. J Spinal Disord Tech . об. 22. 2009. с. 144-8.
Lan, M, Liu, Y, Zhou, M. „Диагностика и лечение на синдрома на горната мезентериална артерия. (Резюме на китайски, английски) “. J коремен синдром. 2009 г.
Mosalli, R, El-Bizre, B, Farooqui, M. „Синдром на превъзходната мезентериална артерия: рядка причина за пълна чревна обструкция при новородени“. J Pediatr Surg . об. 46. 2011. с. E29-31.
Shin, MS, Kim, JY. „Оптимална продължителност на медицинското лечение при синдром на превъзходната мезентериална артерия при деца“. J Korean Med Sci . об. 28. 2013. с. 1220-1225.
Алмаями, МОЙ. „Роботизирано управление на синдрома на превъзходната мезентериална артерия“. Surg Laparosc Endosc Percutan Tech. об. 22. 2012. стр. E144-147.
Нито един спонсор или рекламодател не е участвал, одобрил или платил за съдържанието, предоставено от Support Support in Medicine LLC. Лицензираното съдържание е собственост и защитено от DSM.
- Синдром на превъзходната мезентериална артерия, подобрен чрез ентерална хранителна терапия според
- Синдром на превъзходната мезентериална артерия - Институт за здравето на храносмилателната система
- Рак на простатата и лъчев колит - съветник по ракова терапия
- Невромускулна слабост при детския ботулизъм - съветник по терапия на рака
- Pemphigus vulgaris; Булозен пемфигоид - съветник по терапия на рака