Резюме
Безалкохолната мастна чернодробна болест (NAFLD) е най-честата причина за случайно повишаване на чернодробните ензими в Северна Америка и Европа. Рисковите фактори за NAFLD включват индекс на телесна маса от 25 kg/m 2 или повече, централно затлъстяване и захарен диабет. Спектърът на заболяването е променлив, вариращ от проста стеатоза с доброкачествена прогноза до безалкохолен стеатохепатит и цироза, което води до увеличаване на заболеваемостта и смъртността. Основната аномалия или „първото попадение“ при пациенти с NAFLD е инсулинова резистентност, водеща до чернодробна стеатоза. Второто попадение включва множество провъзпалителни цитокини, водещи до неалкохолен стеатохепатит. Лечението е насочено към агресивен контрол на рисковия фактор и отслабване. Понастоящем няма фармакологични агенти, препоръчани при лечението на NAFLD, въпреки че предварителните проучвания предполагат обещаващи агенти в бъдеще.
Продължи
La stéatose hépatique non alcoolique (SHNA) est la principale причинява d’élévation auxiliaire des encims hépatiques en Amérique du Nord et en Europe. Les facteurs de risque de SHNA включително un unice de masse corporelle от 25 kg/m 2 ou une obésité tronculaire encore plus importante accompagnée d’un diabète sucré. Le spectre de la maladie est променлива, d’une stéatose прост au прогностичен бенин à une stéatohépatite безалкохолни асоциирани à une cirrhose qui augmente la morbidité et la mortalité. L’anomalie primaire, ou première среща, chez les пациенти посещават d’une SHNA est une insulinorésistance provoquant une stéatohépatite. La deuxième се появява докосване на цитокини, провокиращи възпалението, многократно увлекателно, без стеатохепатит, без алкохол Le traitement vise le contrôle agressif des facteurs de risque и la perte de poids. Pour l’instant, aucun agent pharmacologique n’est recommandé pour traiter la SHNA, mais des études préliminaires sont prometteuses à cet égard.
Ludwig et al (1) описват термина неалкохолен стеатохепатит (NASH) през 1980 г., за да опишат резултатите от биопсия при пациенти със стеатохепатит при липса на значителен прием на алкохол. Доста трудно е да се разграничи на какъв праг стеатохепатитът става свързан с алкохола. Традиционно максимум от 20 g/ден до 40 g/ден алкохол при мъжете и 20 g/ден алкохол при жените представляват горната граница на приема на алкохол за поддържане на диагнозата безалкохолна мастна чернодробна болест (NAFLD). Спектърът на NAFLD е широк, вариращ от проста стеатоза до NASH. NAFLD остава патологична диагноза, изискваща минимум 5% стеатоза върху чернодробната биопсия за поставяне на диагнозата.
ЕПИДЕМИОЛОГИЯ И ФАКТОРИ НА РИСКА
МАСА 1
Нарушения, свързани със стеатоза и неалкохолен стеатохепатит
| Захарен диабет | Възпалително заболяване на червата |
| Екстремно недохранване | Затлъстяване |
| Хиперлипидемия | Общо парентерално хранене |
| Байпас на Jejunoileal | Отклонение на билиопанкреаса |
| Обширна резекция на тънките черва | Гастропластика при болестно затлъстяване |
| Частична липодистрофия | Диектукулоза на йеюналите с бактериален свръхрастеж |
| Вродени грешки в метаболизма | |
| Абеталипопротеинемия | Фамилна хепатостеатоза |
| Галактоземия | Болест за съхранение на гликоген |
| Наследствена непоносимост към фруктоза | Хомоцистинурия |
| Системен дефицит на карнитин | Тирозинемия |
| Синдром на Вебер-Кристиан | Болест на Уилсън |
ТАБЛИЦА 2
Лекарства, свързани с неалкохолна мастна чернодробна болест
| L-аспарагиназа | Азасерин | Амиодарон | Диданозин |
| Азауридин | Пуромицин | Дихлороетилен | Ставудин |
| Метотрексат | Блеомицин | Етил бромид | Фиалуридин |
| Тетрациклин | Хидразин | ||
| Изониазид | Зидовудин | ||
| Дилтиазем | |||
| Кумадин | |||
| Естрогени | |||
| Глюкокортикоиди | |||
| Тамоксифен | |||
| Нифедипин | |||
| Хлорохин |
ДИАГНОСТИКА
ПАТОГЕНЕЗА
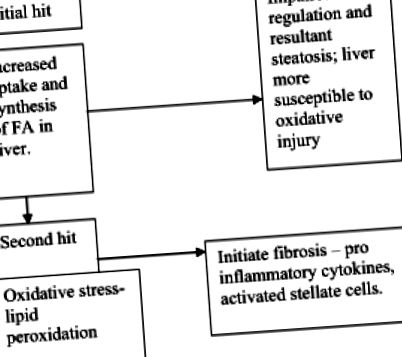
Смята се, че прогресията от проста стеатоза към стеатохепатит, фиброза и цироза е двупосочна хипотеза (Фигура 1).
Хипотеза с два удара. FA Мастни киселини
Първо попадение
Второ попадение
Второто попадение е хепатоцелуларно увреждане, което е резултат от оксидативен стрес, липидна пероксидация и директна клетъчна токсичност от FFA (18). Предложени са множество механизми по отношение на увреждането на хепатоцитите:
Доказано е, че се наблюдава повишена експресия на цитохром P450 изоформа CYP2E1 при пациенти с NASH. CYP2E1 е прооксидант, което води до повишено производство на реактивни кислородни форми, способни да пероксидират клетъчните мембрани.
Повишеният инсулин води до периферна липолиза, водеща до излишък на мастни киселини, който катализира липидните пероксизоми. Пероксизомите участват в процеса на окисляване на мастните киселини. Окисляването, заедно със свързването и износа на мастни киселини, е основният метод за защита на черния дроб от последващи увреждания.
Активираният рецептор-алфа на пероксизомни пролифератори (PPAR-α) е отговорен за регулирането на естерификацията и износа на мастни киселини в липопротеини с много ниска плътност, при свързването на мастните киселини и при митохондриалното и пероксизомното окисление. Намалената експресия на PPAR-α може да има важна роля в патогенезата на NASH (19).
Митохондриални аномалии са описани при пациенти с NASH, но не и при тези с проста стеатоза. Тези митохондриални аномалии водят до повишено бета-окисление на митохондриалните мастни киселини, което в крайна сметка води до увреждане на хепатоцитите в образуването на свободни радикали и стеатохепатит. Пациентите, които са резистентни към инсулин, но нямат митохондриални аномалии, могат да развият мастен черен дроб; като цяло обаче те не прогресират до стеатохепатит (20).
УПРАВЛЕНИЕ
Консервативно управление
В момента управлението е насочено към промяна на начина на живот, насочена главно към загуба на тегло, постигната чрез диетична промяна и упражнения. Освен това трябва да се започне лечение на всички други аспекти на метаболитния синдром. Загубата на тегло и упражненията подобряват инсулиновата резистентност (21), което теоретично трябва да подобри стеатозата. Не е провеждано рандомизирано контролирано проучване, за да се оцени дали настъпва хистологична регресия при пациенти със стеатохепатит или фиброза след загуба на тегло, въпреки че съобщенията за случаи и откритите проучвания предполагат подобрение. Загубата на тегло не трябва да надвишава повече от 1 кг на седмица, защото бързата загуба на тегло може да изостри стеатозата. По същия начин трябва да се избягват много нискокалорични диети, които дават по-малко от 500 kcal/ден, и хирургична операция за байпас на йеюноиума като метод за отслабване, поради риска от влошаване на фиброзата. Препоръчителната цел за отслабване е 10% от телесното тегло на човек за шестмесечен период (22).
Съществуват множество популярни диети като методи за отслабване. Някои диети се основават на дългогодишен медицински опит, докато други се отклоняват значително от основните медицински съвети. Програмата Weight Watchers е един от традиционните модели, ограничаващ размера на порциите и общите консумирани калории. Други популярни диети включват ограничаване на въглехидратите без ограничаване на мазнините (диета на Аткинс), модификация на макронутриенти и гликемично натоварване (зонова диета) и ограничаване на мазнините (диета на Орниш). При пациенти със затлъстяване с ИТМ над 35 kg/m 2 не са открити значителни разлики по отношение на количеството загубено тегло в края на една година (23). Намаляването на сърдечно-съдовите рискови фактори корелира с количеството загуба на тегло. Загуба на тегло от 3 кг до 6 кг за една година е постигната независимо от вида на спазваната диета. Понастоящем няма данни за различни видове диети при пациенти с NASH.
Лекарства за отслабване
Медикаментите, предизвикващи загуба на тегло, не се използват рутинно при лечението на NAFLD и не са изследвани в рандомизирани клинични проучвания. Една серия от случаи предполага, че орлистатът при пациенти с NASH е безопасен и показва значително хистологично подобрение както на степента на стеатохепатит, така и на фиброзата след шест до 12-месечна терапия (24). Орлистат е обратим инхибитор на стомашната и панкреатичната липаза и е един от двата агента, одобрени за лечение на затлъстяване. Това лекарство образува ковалентна връзка с активния серинов остатък на стомашната и панкреатичната липаза в стомаха и тънките черва, като блокира храносмилането и усвояването на диетичните триглицериди. Орлистат в комбинация с контролирана енергийна диета, а не само диета, значително увеличава загубата на тегло при затлъстели възрастни след една година терапия (25).
Разбира се, диетата трябва да се комбинира с упражнения, за да се започне и поддържа загуба на тегло. Упражненията ще засилят калориен дефицит, необходим за отслабване. Необходими са минимум 30 минути умерена продължителна активност пет дни в седмицата, за да се получат ползи за здравето от упражненията (28). Всеки режим на фитнес трябва да включва баланс между аеробни упражнения, тренировки за сила и гъвкавост.
Фармакотерапия, оценена при лечението на NAFLD
ТАБЛИЦА 3
Рандомизирани контролирани проучвания (RCT), оценяващи фармакологичната терапия при пациенти с неалкохолен стеатохепатит (NASH) плюс пилотни проучвания, показващи подобрение на биохимичните и хистологичните параметри при пациенти с NASH
| Метформин | 6 | RCT | - | - | - | Uygun и други (35) |
| Урсодезоксихолова киселина | 24 | RCT | - | - | - | Lindor et al (36) |
| Витамини Е и С | 6 | RCT | - | - | ↑ | Харисън и др. (37) |
| Розиглитазон | 12 | Отворен етикет | ↑ | ↑ | ↑ | Neuschwander-Tetri et al (30) |
| Пиоглитазон | 12 | Отворен етикет | ↑ | ↑ | ↑ | Промрат и др. (31) |
| Бетаин | 12 | Отворен етикет | ↑ | ↑ | ↑ | Абделмалек и др. (38) |
| Орлистат | 24 | Отворен етикет | ↑ | ↑ | ↑ | Харисън и др. (24) |
Бариатрична хирургия
Роля на чернодробната биопсия
Често NAFLD е диагноза за изключване. Пациентите получават съвети относно модификациите на начина на живот и се преоценяват клинично и биохимично няколко месеца по-късно при рутинно проследяване. Засега това може да е разумен подход, тъй като няма ефективни лекарства при лечението на NAFLD. Въпреки това, тъй като фармакотерапията става опция в бъдеще, този ред на мисли може да се наложи да бъде преразгледан. Разграничението между чистата мастна промяна и стеатохепатитът може да се направи само хистологично. Това разграничение е важно, тъй като NAFLD има доброкачествена прогноза, докато NASH прогресира към цироза. Поради риска от NASH при пациенти, за които се подозира, че имат мастен черен дроб, може да се твърди, че на всички пациенти трябва да се предложи чернодробна биопсия за стадий на заболяването. По отношение на логистиката, разходите и страничните ефекти обаче това може да не е възможно. Следователно е разумно да се правят биопсии на пациенти с рискови фактори за по-напреднало заболяване като напредване на възрастта, затлъстяване, хипертония и захарен диабет. В допълнение, чернодробната биопсия може понякога да разкрие неподозирани аномалии, показващи алтернативна или допълнителна диагноза на мастния черен дроб.
ЗАКЛЮЧЕНИЯ
Тъй като епидемията от затлъстяване продължава да нараства, честотата и разпространението на NAFLD също ще се увеличи. Изглежда основната аномалия е тази на присъщата инсулинова резистентност. Естествената история на NAFLD е доста променлива, варираща от доброкачествено заболяване до декомпенсирано заболяване, водещо до асцит, варикозно кървене, хепатоцелуларен карцином или смърт. Понастоящем не са одобрени фармакологични терапии за лечение на NASH. Основата на лечението продължава да бъде терапията за отслабване чрез диета и упражнения и агресивен контрол на рисковия фактор. Въпреки че някои лекарства изглеждат благоприятни при пилотни проучвания при лечението на NASH, са необходими допълнителни рандомизирани контролирани проучвания преди рутинните препоръки на тези агенти.
- Безалкохолни мастни чернодробни заболявания (NAFLD) Симптоми, причини; Лечение
- Безалкохолна мастна чернодробна болест (NAFLD) за предотвратяване на средиземноморската диета и физическата активност
- Безалкохолни мастни чернодробни заболявания и диети с ниско съдържание на въглехидрати Годишен преглед на храненето
- Безалкохолна мастна чернодробна болест MedlinePlus Медицинска енциклопедия
- Безалкохолни мастни чернодробни заболявания Симптоми, причини, диагностика и лечение