, Д-р, Медицинско училище Icahn в планината Синай;
, MD, Център за храносмилателни болести
- 3D модели (0)
- Аудио (0)
- Калкулатори (0)
- Изображения (2)
- Лабораторен тест (0)
- Странични ленти (0)
- Маси (1)
- Видеоклипове (1)
Дивертикулът на дебелото черво е торбичка с лигавица и подлигавица на дебелото черво, която излиза през мускулния слой на дебелото черво; тъй като не съдържа всички слоеве на червата, той се счита за псевдодивертикул (виж също Дефиниция на дивертикуларна болест). Много хора имат множество дивертикули на дебелото черво (дивертикулоза). Честотата на дивертикулозата нараства с увеличаване на възрастта; присъства при три четвърти от хората> 80 години. При хора> 50 години острият дивертикулит е най-често срещан сред жените; в тези
Общи препоръки
1. Francis Francis, Sylla P, Abou-Khalil M, et al: EAES и SAGES 2018 консенсусна конференция за управление на остър дивертикулит: Препоръки за клинична практика, основани на доказателства. Surg Endosc 33 (9): 2726–2741, 2019. doi.org/10.1007/s00464-019-06882-z
2. Shahedi K, Fuller G, Bolus R, et al: Дългосрочен риск от остър дивертикулит сред пациенти с инцидентна дивертикулоза, открита по време на колоноскопия. Clin Gastroenterol Hepatol 11 (12): 1609–1613, 2013. doi: 10.1016/j.cgh.2013.06.020
3. Sallinen V, Mali J, Leppäniemi A, Mentula P: Оценка на риска от рецидивиращ дивертикулит: Предложение за оценка на риска за усложнен рецидив. Медицина (Балтимор) 94 (8): e557, 2015. doi: 10.1097/MD.0000000000000557
4. Bharucha AE, Parthasarathy G, Ditah I, et al: Временни тенденции в честотата и естествената история на дивертикулит: Популационно проучване. Am J Gastroenterol 110 (11): 1589–1596, 2015. doi: 10.1038/ajg.2015.302
Етиология
Етиологията и патофизиологията на дивертикулита не е напълно изяснена и може да варира при пациентите. Отдавна се смята, че дивертикулитът възниква, когато микро или макро перфорация се развива в дивертикул, което води до освобождаване на чревни бактерии и предизвиква възпаление. Новите данни показват, че при някои пациенти острият дивертикулит е по-скоро възпалителен, отколкото инфекциозен процес. Освен това цитомегаловирусът може да бъде причина за това възпаление; установена е активна вирусна репликация в засегнатата тъкан на дебелото черво при над две трети от пациентите с дивертикулит.
Проучване от 2017 г. предполага пряка връзка между консумацията на червено месо на седмица и честотата на дивертикулит (1, 2). Няма връзка между консумацията на ядки, семена, царевица или пуканки и развитието на дивертикулит, както се смяташе преди.
Етиологични препратки
1. Cao Y, Strate LL, Keeley BR, et al: Прием на месо и риск от дивертикулит при мъжете. Червата pii: gutjnl-2016-313082, 2017. doi: 10.1136/gutjnl-2016-313082
2. Strate LL, Keeley BR, Cao Y, et al: Западната диета се увеличава, а разумната диета намалява, риск от инцидентен дивертикулит в проспективно кохортно проучване. Гастроентерология 152 (5): 1023–1030.e2, 2017. doi: 10.1053/j.gastro.2016.12.038
Класификация
Дивертикулитът може да бъде класифициран като
Неусложнен дивертикулит: Най-честата (75 до 80%) проява на дивертикулит
Усложнен дивертикулит: Определя се от наличието на абсцес, фистула, запушване или свободна перфорация; съществуват няколко класификации (напр. виж таблицата Класификация на усложнен дивертикулит)
Усложненията могат да се развият след перфорация на възпален дивертикул.
Около 15% от пациентите с усложнен дивертикулит имат периколичен или интрамезентериален абсцес.
Класификация на усложнен дивертикулит
Модифицирана класификация на Hinchey
Периколичен абсцес или флегмон
Тазов, интраабдоминален или ретроперитонеален абсцес
Далечен абсцес, който може да се дренира перкутанно
Сложен абсцес с фистула
Генерализиран гноен перитонит
Генерализиран фекален перитонит
Адаптирано от Klarenbeek BR, de Korte N, van der Peet DL, Cuesta MA: Преглед на настоящите класификации за дивертикуларна болест и превод в клиничната практика. Int J Colorectal Dis 27 (2): 207–214, 2012. doi: 10.1007/s00384-011-1314-5
Симптоми и признаци
Пациентите имат болка в корема в долния квадрант и нежност и често имат осезаем сигмоид; болката понякога е надпубисна. Въпреки това, азиатците с дивертикулит често се проявяват с десностранна болка поради засягане на дясното дебело черво. Болката може да бъде придружена от гадене, повръщане, повишена температура и понякога дори пикочни симптоми в резултат на дразнене на пикочния мехур. Перитонеални признаци (напр. Отскок или предпазване) могат да присъстват, особено при абсцес или свободна перфорация. Фистулата може да се прояви като пневматурия, фекалурия (изпражнения в урината), фекулентно вагинално отделяне или кожна или миофасциална инфекция на коремната стена, перинеума или горната част на крака. Пациентите с запушване на червата имат гадене, повръщане и раздуване на корема. Кървенето е необичайно.
Повтарящите се епизоди на остър дивертикулит се проявяват подобно на началните епизоди; те не са непременно по-тежки.
Диагноза
КТ на корема и таза
Колоноскопия след разрешаване
Клиничната подозрителност е висока при пациенти с известна дивертикулоза, които се проявяват с характерни коремни симптоми. Тъй като обаче други нарушения (напр. Апендицит, рак на дебелото черво или яйчниците, възпалително заболяване на червата) могат да причинят подобни симптоми, се изисква изследване.
Дивертикулитът се оценява с КТ на корема и таза с водоразтворим контраст, приложен орално и ректално; IV контраст също се дава, когато не е противопоказан. Констатациите при около 10% от пациентите не могат да разграничат дивертикулит от рак на дебелото черво. ЯМР е алтернатива за бременни и млади пациенти.
Колоноскопията често се препоръчва 1 до 3 месеца след разрешаване на епизода, за да се направи оценка за рак. Въпреки това, при липса на високорискови признаци (напр. Усложнен дивертикулит, неусложнен дивертикулит с образни аномалии или нетипичен ход, фамилна анамнеза за колоректален рак, анемия, загуба на тегло), вероятността от злокачествени лезии или напреднали аденоми след епизод на неусложнен остър дивертикулит е нисък (1).
Справка за диагнозата
1. Francis Francis, Sylla P, Abou-Khalil M, et al: EAES и SAGES 2018 консенсусна конференция за управление на остър дивертикулит: Препоръки за клинична практика, основани на доказателства. Surg Endosc 33 (9): 2726–2741, 2019. doi: 10.1007/s00464-019-06882-z
Лечение
Варира с тежестта
Течна диета за леко заболяване; нищо през устата за по-тежко заболяване
CT-ръководен перкутанен дренаж на абсцес
Пациент, който не е много болен, се лекува у дома с почивка и течна диета. Симптомите обикновено отшумяват бързо.
Пациентите с по-тежки симптоми (напр. Болка, треска, изразена левкоцитоза) трябва да бъдат хоспитализирани, както и пациентите, приемащи преднизон (които са изложени на по-висок риск от перфорация и общ перитонит). Лечението е почивка в леглото, нищо през устата и интравенозни течности.
Антибиотици
Антибиотиците се препоръчват традиционно за всички случаи на остър дивертикулит, независимо дали са сложни или не. Въпреки това, последните данни показват, че антибиотиците може да не подобрят резултата при неусложнен дивертикулит, поради което избрани пациенти с остър неусложнен дивертикулит могат да бъдат лекувани консервативно. (Вижте също насоките на Американската гастроентерологична асоциация от 2015 г. за лечение на остър дивертикулит.). Антибиотичната терапия трябва да бъде запазена за пациенти с остър, но сложен дивертикулит, имуносупресия или значителни съпътстващи заболявания.
Ако се използват антибиотици, те трябва да покриват грам-отрицателни пръчки и анаеробни бактерии.
Пероралните антибиотични схеми, които могат да се дават на амбулаторни пациенти, за които е избрано лечение, включват 7 до 10 дни
Метронидазол (500 mg на всеки 8 часа) плюс флуорохинолон (напр. Ципрофлоксацин 500 mg на всеки 12 часа)
Метронидазол (500 mg на всеки 8 часа) плюс цефалексин (500 mg на всеки 6 или 8 или 12 часа)
Метронидазол (500 mg на всеки 8 часа) плюс триметоприм/сулфаметоксазол (800/160 mg на всеки 12 часа)
Амоксицилин (875 mg на всеки 12 часа) плюс клавуланат (125 mg на всеки 12 часа)
Моксифлоксацин (400 mg веднъж дневно за пациенти, които не могат да приемат пеницилини или метронидазол)
IV антибиотични схеми за хоспитализирани пациенти се избират въз основа на много фактори, включително тежестта на заболяването, риска от неблагоприятен изход (например поради други заболявания, по-напреднала възраст, имуносупресия) и вероятността от резистентни организми. Съществуват много режими.
Няма добре дефинирани стандарти, свързани с размера на абсцеса с необходимостта от операция или интервенционен (ултразвуков или КТ-направляван) дренаж. Въпреки това, малките периколични абсцеси (с диаметър по-малък от 2 до 3 cm) често се разрешават с широкоспектърни антибиотици и само почивка на червата.
Ако отговорът е задоволителен, пациентът остава хоспитализиран до облекчаване на симптомите и възобновяване на меката диета. След разрешаването на епизода пациентите трябва да консумират диета с високо съдържание на фибри и да избягват рутинно обезболяващо използване на нестероидни противовъзпалителни лекарства (НСПВС) или аспирин, за да се предотврати рецидив.
Перкутанен дренаж или ендоскопски ултразвуков дренаж
CT-ориентираният перкутанен или ендоскопски ултразвуков дренаж се превръща в стандарт за грижа за по-големи абсцеси (с диаметър над 3 cm), за абсцеси, които не се разрешават с антибиотици, и/или за клинично влошаване. Абсцесите, които са многолокални, недостъпни или не се подобряват с дренаж, изискват хирургическа намеса.
Хирургия
Хирургическа намеса се изисква незабавно при пациенти със свободна перфорация или общ перитонит. Други показания за операция включват тежки симптоми, които не реагират на нехирургично лечение в рамките на 3 до 5 дни и нарастваща болка, чувствителност и повишена температура. Около 15 до 20% от хората, приети с остър дивертикулит, се нуждаят от операция по време на това приемане (1).
За неусложнен дивертикулит, по-рано се препоръчваше хирургична резекция въз основа на броя на рецидивите. Понастоящем Американското общество на дебелото черво и ректалните хирурзи (ASCRS) и други практически насоки препоръчват оценка на всеки отделен случай, а не задължителна елективна сегментна колектомия след втори епизод (2, 3, 4, 5; вж. Също Японската гастроентерологична асоциация насоки за дивертикуларно дебело черво и дивертикулит на дебелото черво и насоки на Американското дружество на дебелото черво и ректалните хирурзи за лечение на левостранния дивертикулит на дебелото черво). Пациентите, при които повтарящите се атаки представляват по-висок риск от смърт или усложнения, обикновено се считат за кандидати за операция.
За усложнен дивертикулит, елективна сегментна колектомия се препоръчва след един епизод. За тези, чиито симптоми се разрешават с антибиотици и/или перкутанен дренаж, операцията може да бъде направена избирателно по-късно, когато може да се използва единична, а не многоетапна процедура.
Засегнатият участък на дебелото черво се резецира. Краищата могат да бъдат реанастомозирани незабавно при здрави пациенти без перфорация, абсцес или значително възпаление. Други пациенти имат временна колостомия с анастомоза, извършена в последваща операция след изчезване на възпалението и общото им състояние се подобрява.
Препоръки за лечение
1. Wieghard N, Geltzeiler CB, Tsikitis VL: Тенденции в хирургичното лечение на дивертикулит. Ан Гастроентерол 28 (1): 25–30, 2015.
2. Feingold D, Steele SR, Lee S, et al: Практически параметри за лечение на сигмоиден дивертикулит. Ректум на дебелото черво 57: 284–294, 2014. doi: 10.1097/DCR.0000000000000075
3. Regenbogen SE, Hardiman KM, Hendren S, Morris AM: Хирургия за дивертикулит през 21 век: систематичен преглед. JAMA Surg 149 (3): 292–303, 2014. doi: 10.1001/jamasurg.2013.5477
4. Comparato G, Di Mario F: Рецидивиращ дивертикулит. J Clin Gastroenterol 42 (10): 1130–1134, 2008. doi: 10.1097/MCG.0b013e3181886ee4
5. Young-Fadok TM: Дивертикулит. N Engl J Med 379 (17): 1635–1642, 2018. doi: 10.1056/NEJMcp1800468
Ключови точки
Дивертикулитът е възпаление и/или инфекция на дивертикул.
Възпалението остава локализирано при около 75% от пациентите; в останалата част се развиват абсцеси, перитонит, запушване на червата или фистули.
Диагностицирайте с помощта на КТ на корема и таза с орален, ректален и IV контраст; направете колоноскопия 1 до 3 месеца след епизода, за да търсите рак.
Лечението зависи от тежестта, но обикновено включва консервативно лечение, често антибиотици, а понякога и перкутанен или ендоскопски ултразвуков дренаж или хирургична резекция.
Повече информация
Следват англоезични ресурси, които могат да бъдат полезни. Моля, обърнете внимание, че РЪКОВОДСТВОТО не носи отговорност за съдържанието на тези ресурси.
Американска гастроентерологична асоциация: Насоки за лечение на остър дивертикулит
Японска гастроентерологична асоциация: Насоки за дивертикуларно дебело черво и дивертикулит на дебелото черво
Американско дружество на хирурзите на дебелото черво и ректума: Насоки за лечение на левостранния дивертикулит на дебелото черво
Сегментарен колит, свързан с дивертикулоза (SCAD)
Сегментен колит, свързан с дивертикулоза (SCAD) и хроничен рецидивиращ дивертикулит са термини, използвани за описване на хронично възпаление на дебелото черво, приписвано на дивертикулоза. SCAD обикновено засяга интердивертикуларната лигавица и обикновено присъства от лявата страна, щадяща ректума и възходящото дебело черво.
Причината за SCAD е неизвестна и може да е многофакторна. Пролапс на лигавицата, фекален застой, локализирана исхемия, промени в чревната микробиота и/или хронично възпаление могат да играят роля. Не е ясно доколко връзката между дивертикулозата и колита е причинно-следствена, дължи се на често срещан фактор или е случайна: хистологичните характеристики съдържат характеристики, подобни на тези, наблюдавани при възпалителни заболявания на червата, инфекциозен колит и исхемичен колит. Разпространението на SCAD при хора с дивертикулоза е много ниско (1%). SCAD обикновено засяга мъже> 60-годишна възраст.
Симптомите на SCAD включват хематохезия, коремна болка и диария.
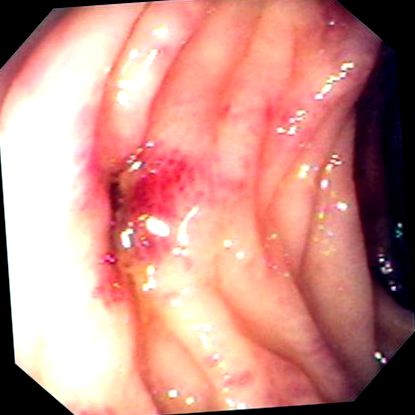
Диагнозата SCAD се препоръчва, когато ендоскопията разкрие еритематозна, ронлива и гранулирана лигавица с дифузно или неравномерно разпределение, включващо интердивертикуларната лигавица.
Лечението на SCAD е симптоматично. Препоръчва се първоначално лечение с перорални антибиотици ципрофлоксацин и метронидазол. При пациенти, които не се подобряват с антибиотици, могат да се използват перорални препарати на 5-аминосалицилова киселина (5-ASA). Кортикостероидите (напр. Преднизон) се използват за рефрактерни случаи, но до момента не са правени висококачествени рандомизирани клинични проучвания. Хирургията (сегментна колектомия) е опция за пациенти с кортикостероид-рефрактерен или кортикостероид-зависим SCAD.
- Дивертикулоза на дебелото черво - Стомашно-чревни разстройства - Ръководства на Merck Professional Edition
- Запек при деца - Педиатрия - Ръководства на Merck Professional Edition
- Гастроезофагеална рефлуксна болест (ГЕРБ) - Стомашно-чревни разстройства - Ръководства на Merck Professional
- Фурункули и карбункули - Дерматологични нарушения - Ръководства на Merck Professional Edition
- Гъбични инфекции на пикочните пътища - Пикочно-полови нарушения - Ръководство за MSD Професионално издание