„Моят лекар каза, че ембрионите ми изглеждат перфектно, но въпреки това не успяват да имплантират - защо това се случи?“
Това е въпросът в съзнанието на жените, претърпели неуспешно IVF и това се превръща в особено мъчително съмнение, когато се сблъскат с множество IVF неуспехи. Много жени естествено смятат, че матката им е дефектна или тялото им не е достатъчно добро, за да приеме ембриона - че матката им отхвърля прехвърления ембрион или собственото им тяло го убива. В крайна сметка, оплождането се е случило в лабораторията, ембрионът е нараснал добре in vitro и дори са видели своя ембрион (не забравяйте, че винаги трябва да виждате ембрионите си и да поискате снимки преди ембриотрансфера!).
Ембриологът ги увери, че изглеждат перфектно и са прочели много истории за успех на IVF на жени, забременели с толкова добри ембриони. В резултат на това те естествено стигат до заключението, че добрите ембриони са предназначени за имплантиране - и ако не го направят, това ясно означава, че има проблем с тяхната матка или тялото им.
Вината не е твоя
Звучи познато? Ниската самооценка, причинена от безплодието, ви улеснява да стигнете до това заключение и да се биете. Лошата ситуация често се влошава от роднини, които ви казват, че ембрионът трябва да е „паднал“, защото не сте почивали достатъчно; или че цикълът е неуспешен, защото сте прекалено стресирани или имате твърде много „телесна топлина“. Ето защо много жени, които се подлагат на повтаряща се неуспешна имплантация, избират сурогатно майчинство.
Тази статия е написана, за да ви помогне да разберете какво причинява повтаряща се неуспешна имплантация (причината наистина ли е известна? И кой е виновникът - семето (ембрион) или почвата (матката)?
Какво е неуспех на имплантацията при IVF?
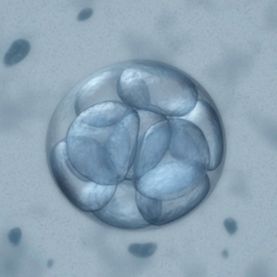
Когато яйцеклетката и сперматозоидите се обединят заедно, се образува ембрион (това събитие се случва във фалопиевата тръба в тялото ви, а в лабораторията за ин витро оплождане се провежда в чашка на Петри, която съдържа хранителна хранителна среда). Така образуваният ембрион се разделя бързо и достига матката в стадия на бластоциста (или се прехвърля в матката на ден 3 или ден 5 по време на IVF цикъл).
Когато е в матката, бластоцистата започва да комуникира с ендометриума (маточната лигавица) чрез секретиране на протеинови молекули. Ако ембрионът е достатъчно компетентен и ако ендометриумът е възприемчив, това води до имплантиране. Имплантацията е прикрепването на ембриона в стадия на бластоциста към ендометриалната лигавица на матката, така че да се развие по-нататък в бебе (представете си засаждане на семе в почвата).
Когато една жена претърпи три или повече неуспешни опити за ин витро оплождане (с ембриони с добро качество) или ако имплантацията не се случи дори след прехвърляне на повече от 10 „добре изглеждащи“ ембриони в продължение на много цикли, тогава се казва, че жената има „неуспешна имплантация“ . Когато ембрионът не успее да имплантира, може да има само две логични причини: ембрионът не е достатъчно добър (генетично ненормален) или ендометриумът не е „възприемчив“ (не позволява на ембриона да имплантира) достатъчно. И така, какво наистина причинява неуспех на имплантацията? Моля, продължете да четете!
Кой е виновникът - семето или почвата?
Представете си фермер, който притежава парче земя и иска да отглежда ориз. Той оре и обработва земята, като я подготвя за сеитба, намира подходящия сезон и внимателно подбира семената.
Това е аналогично на начина, по който IVF лекар подготвя жената за преминаване на IVF цикъл. Той прави хормонални инжекции, така че яйцеклетките се събират и оплождат със спермата на партньора й, за да образуват ембриони (семена). Използват се и хормони (естроген и прогестерон), които правят матката готова за приемане на ембриона (точно като оране на земята, добавяне на торове и т.н.). Жената трябва да е в добро здраве (аналогично на изчакването на подходящия сезон за засяване на семената).
Когато фермерът се грижи за всички тези неща и засява семената, той очаква семената да покълнат и да растат. Но какво се случва, когато семената не успеят да поникнат? Има три основни причини това да се случи:
- Лошо качество на семената (ембрион)
- Почва, която не е плодородна (матка)
- Околната среда не е достатъчно благоприятна (физическо здраве на бъдещата майка)
В редки случаи допълнителни фактори, които възпрепятстват растежа, включват неправилно засяване (труден или травматичен трансфер на ембриона) или внезапна промяна в околната среда (напр. Инфекция в матката).
Как влияе качеството на ембриона върху успешната имплантация?
Добре известен факт е, че младите жени бързо забременяват в сравнение с по-възрастните си колеги. Това е така, защото яйцеклетките от възрастни жени са по-податливи на генетични дефекти, като анеуплоидии (наличие на грешен брой хромозоми) и съдържат неправилна или недостатъчна генетична информация, необходима за изграждането на здраво бебе.
Когато такива яйцеклетки се оплождат, това води до генериране на ембриони, които са генетично некомпетентни. Или такива ембриони не имплантират и дори да го направят, бременността завършва с ранен спонтанен аборт. В редки случаи те също могат да доведат до доносено раждане, при което новороденото има генетични дефекти.
С появата на цялостен хромозомен скрининг вече е възможно да се скринират всички 24 хромозоми (22 автозоми и 2 полови хромозоми) за наличие на анеуплоидия (въпреки че ефективността на подобна техника за увеличаване на живорождението чрез АРТ в клиничната практика все още е не е доказано). Едно такова проучване с използване на CGH показа, че 96% от анеуплоидните ембриони не успяват да имплантират.
Това ясно показва, че компетентността на ембриона играе основна роля при имплантацията. Ето защо възрастните жени изискват повече опити от по-младите си колеги, за да успеят с IVF. Когато възрастна жена използва донорски яйцеклетки, шансът й да постигне IVF успех нараства драстично! Това е неопровержимо доказателство, че именно качеството на ембрионите играе основна роля в имплантацията и IVF успеха.
Роля на ендометриума в имплантирането на ембриона
Значението на качеството на почвата в земеделието е добре известно. Играе ли ендометриумът толкова важна роля в имплантирането на ембриони? Какво се случва, когато плодородно семе (генетично компетентен ембрион) е засято върху дефектна почва (нерецептивен ендометриум)?
Периодът, през който матката е в състояние да приеме ембриона (бластоциста), се нарича „прозорец на имплантацията“. Човешката матка е възприемчива само за кратък период от време, който е известен като „маточна възприемчивост“. При хората периодът на възприемчивост е между 20-ия ден и 24-ия ден от редовния менструален цикъл, т.е. 7-11 дни след скока на LH, който предизвиква овулация. (Можете да изчислите най-доброто време за забременяване с този лесен за използване календар за плодовитост.)
По време на IVF ембрионите се прехвърлят в матката или ден 3 (трансфер на ембриони), или ден 5 (трансфер на бластоцисти) след събирането на яйцеклетките (денят на овулацията), което съвпада с „прозореца на имплантиране“ на естествения менструален цикъл. По време на замразения ембриотрансфер денят на започване на прогестерон се приема като първия ден на овулацията и ембриотрансферът се извършва съответно.
Все още не разбираме напълно имплантацията
Имплантирането на човешки ембрион е загадъчен биологичен феномен - в крайна сметка експериментите in vivo са непрактични и неетични за провеждане; и проучванията с животински модели не се превеждат добре на хората. Всеизвестен факт е, че ембрионът и ендометриумът говорят помежду си, използвайки молекулярни сигнали и такъв кръстосан разговор е необходим за успешното имплантиране. Не са установени обаче надеждни молекулярни маркери за възприемчивост на ендометриума. Това затруднява установяването дали ендометриумът е възприемчив или не по време на IVF цикъл.
По време на IVF възприемчивостта на ендометриума се оценява грубо с помощта на ултразвукови изображения. Дебелината на ендометриума се измерва с помощта на ултразвукови изображения, а ендометриумът, по-голям от 8 mm, който е триламинарен, се смята за оптимален за ембриотрансфер.
Добре известен факт е, че ендометриумът става възприемчив само след излагане на прогестерон. Прогестеронът води до необходимите промени в ендометриума (превръща ендометриума от пролиферативна в секреторна фаза), така че да стане готов да приеме ембриона. Напоследък замразените ембриотрансфери стават много по-успешни от трансферите на свежи ембриони в областта на IVF. Предполага се, че високата концентрация на естроген в организма по време на свежия IVF цикъл компрометира възприемчивостта на ендометриума.
Защо може да имам „неприемлива“ матка?
- Ако матката съдържа сраствания, полипи или миома в кухината, тогава нейната възприемчивост ще бъде нарушена.
- Ако има преждевременно повишаване на нивата на прогестерон (т.е. повишаване на нивата на прогестерон преди събирането на яйцеклетки поради преждевременна лутеизация на фоликулите) по време на IVF цикъл, тогава възприемчивостта на матката не се синхронизира добре с времето на ембриотрансфер. Това може да доведе до неуспешна имплантация. Този проблем може да бъде решен чрез внимателно наблюдение на цикъла на IVF.
- Смята се, че тънката обвивка на ендометриума (подплата, която е по-малка от 8 мм) не е достатъчно възприемчива.
- Предполага се и инфекция на матката, за да се предотврати имплантирането, като се направи маточната среда по-малко оптимална.
Има и много недоказани причини, цитирани за липса на маточна възприемчивост, които включват имунологични теории като наличието на голям брой маточни NK клетки, прекомерно съвпадение на HLA между партньорите и проблеми със съсирването на кръвта.
Какви фактори, различни от ембриона и матката, могат да допринесат за неуспех на имплантацията?
Лекотата, с която може да се договори матката за ембриотрансфер, също играе ключова роля за постигането на успешна имплантация. Ако матката е трудно достъпна през шийката на матката (например при пациенти с цервикална стеноза), тогава трябва да се използват други методи за трансфер на ембриони като ZIFT, за да се подобри имплантацията.
Може ли да се лекува неуспех на имплантацията? Какви терапии, основани на доказателства, са на разположение?
Да, може да се лекува, но само ако е известна причината. Единствената добре известна, научно доказана причина за неуспех на имплантацията са генетично некомпетентните ембриони. Ако сте жена в напреднала майчина възраст или ако имате преждевременно стареене на яйчниците, дори ако получите някои ембриони за прехвърляне по време на IVF цикъл, много пъти те могат да бъдат генетично ненормални и няма да се имплантират успешно.
Иронията е, че много жени не искат да приемат този факт (в края на краищата е много трудно да приемат, че не могат да имат генетично бебе) и се опитват да обвинят матката си за неуспешната имплантация. В резултат на това те вярват, че сурогатното майчинство може да им помогне да заченат, което не е вярно!
Лекарите се възползват от своето невежество и ги „лекуват“ с много различни терапии, които не се основават на доказателства. Виждал съм толкова много жени в напреднала майчина възраст, които се подлагат на много безполезни терапии и в крайна сметка намират успех, когато най-накрая използват донорски яйцеклетки. Така че, ако напредналата възраст на майката или лошият яйчников резерв е причина за неуспешна имплантация, единственото разумно решение е да се използват донорски яйцеклетки.
Ако вашата маточна кухина съдържа сраствания, миома или полипи, които пречат на имплантацията, премахването им ще помогне за постигане на имплантация на ембрион.
Ролята на дебелината на ендометриума при успешното имплантиране все още е въпрос. Много жени с тънък ендометриум имат успешна имплантация, но научната литература показва, че дебелината на ендометриума над 8 mm е оптимална за постигане на имплантация.
Какви видове терапии, базирани на „недоказани“, са на разположение за лечение на неуспешна имплантация?
Следните терапии нямат солидни доказателства за тяхната ефикасност и са много спекулативни:
- Използване на разредители на кръвта като аспирин и хепарин.
- Причиняване на локално увреждане на ендометриума преди ембриотрансфер, за подобряване на локалния маточен кръвен поток.
- Терапии като използване на стероиди, IVIG, интралипиди и т.н., които твърдят, че намаляват нивата на NK клетки в матката.
- Бащина лимфоцитна имунотерапия за „лечение“ на HLA съвпадение между партньорите.
- Използване на G-CSF (стимулиращ фактор на гранулоцитите-колонии), който е търговски известен като неупоген.
- Използване на ембрионално лепило (вещество, за което се твърди, че подобрява прикрепването на ембриона към матката).
- Рутинно правене на дупка в zona pellucida на ембриона (външната обвивка на ембриона) с цел да помогне на ембриона да се излюпи успешно от черупката. Това е известно като лазерно подпомогнато излюпване на ембриони.
- Съвместно култивиране на ембриони с ендометриални епителни клетки.
- Вътрематочно приложение на PBMC (мононуклеарни клетки от периферна кръв).
Лекарите трябва да се противопоставят на предлагането на такива лечения. Те трябва да се уверят, че пациентът разбира, че гореспоменатите терапии не се основават на доказателства и може да не са панацея за техния проблем.
Какво мога да направя, ако имам повтаряща се неуспешна имплантация?
- Тествайте AMH; ден 3 FSH и Е2 стойност; и броя на антралните фоликули - нормални ли са? Имате ли добър яйчников резерв? Ако имате лош яйчников резерв или сте на възраст над 40 години и сте претърпели многократна неуспешна имплантация, трябва да обмислите използването на донорски яйцеклетки.
- Ако сте млади и имате добър яйчников резерв, попитайте ембриолога как изглеждат вашите ембриони - те качествени ли са? Ако те са с добро качество (разделящи се добре според възрастта им), тогава шансовете са ембрионите, които са били пренесени, да са били генетично нормални (за съжаление все още не разполагаме с технология за изследване на всички възможни генетични дефекти преди трансфера ).
- Имате ли СПКЯ? Взели ли са много яйца (повече от 25 яйцеклетки) от яйчниците ви? PCOS може да бъде причина за липсата на имплантация на ембриони. Приемът на сенсибилизатори на инсулин като метформин и миоинозитол може да реши проблема ви.
- Ако Вашият лекар е използвал същия протокол за стимулиране на яйчниците за извличане на яйцеклетки от яйчниците Ви, можете да опитате и други протоколи за стимулиране на яйчниците. Установено е, че протоколите за лека стимулация на яйчниците са по-добри в производството на по-качествени яйцеклетки и ембриони в избрана подгрупа пациенти с IVF (предимно пациенти с лош яйчников резерв).
- Ако сте се провалили IVF няколко пъти, като сте използвали ембриотрансфер на ден 3, опитайте да направите трансфер на ембриони на ден 5. Фактът, че ембрионите се развиват до стадий на бластоциста, е добър индикатор (но не окончателно доказателство), че вашите ембриони са достатъчно добри.
- Можете да опитате да направите замразен ембриотрансфер вместо нов трансфер. Високите нива на естроген в организма по време на нов цикъл могат да увредят възприемчивостта на матката.
- Ако имате цервикална стеноза и ембриотрансферът през цервикалния път стане труден, можете да опитате други начини на ембриотрансфер (като ZIFT)
- Можете да опитате да смените клиниката - понякога това работи!
- Друга възможност е да се използват донорски яйцеклетки или донорски ембриони.
- Ако вашата маточна кухина съдържа сраствания, полипи или миома, трябва да ги премахнете. Ако има много сраствания или ако страдате от тънка обвивка на ендометриума поради нелечим синдром на Ашерман, можете да изберете сурогатно майчинство.
Какво е съобщението за вкъщи?
Когато ембрионът навлезе в матката в стадия на бластоциста, той инициира молекулярно кръстосано говорене с ендометриума. Може би се казва: „Хей, тук съм и искам да се свържа с теб. Готови ли сте да ме приемете? Ендометриумът усеща сигнала, изпратен от ембриона, и реагира съответно. Всички тези кръстосани разговори се случват чрез освобождаване на подходящи протеинови молекули. Смята се, че ако има някакъв проблем с този кръстосан разговор, имплантирането на ембриони се проваля.
Предполага се, че ендометриумът действа като биосензор за качество на ембриона. Това означава, че ако генетично анормална бластоциста навлезе в маточната кухина, ендометриумът усеща това чрез сигналите, изпратени от ембриона, и предотвратява имплантирането на ембриона. Така че, ако този биосензорен механизъм е дефектен при някои жени, те парадоксално стават „суперплодни“. Тоест такива жени забременяват много лесно, тъй като дори е възможно генетично анормални ембриони да се прикрепят към ендометриума и да установят бременност.
От друга страна, те страдат от повтаряща се биохимична бременност или спонтанни аборти, защото дори ако генетично анормалният ембрион имплантира, той не може да се превърне в здраво бебе и в крайна сметка се абортира.
Има също така проучвания, които показват, че дори ако ендометриумът не е оптимално възприемчив, генетично компетентен ембрион може да модифицира ендометриалната среда, за да я направи благоприятна, така че да се постигне успешно имплантиране.
Когато говорите с опитен специалист по IVF, той ще каже от своя практически опит, че когато жените страдат от повтаряща се неуспешна имплантация, през повечето време смяната на яйцеклетката може да доведе до успешна имплантация и бременност!
Ендометриумът изглежда действа като пасивен реципиент. В крайна сметка, семе може да поникне дори при липса на почва (например при жени, които имат извънматочна бременност, където ембрионът имплантира във фалопиевата тръба, където изобщо няма ендометриум) Ако страдате от повтаряща се неуспешна имплантация, моля, не обвинявайте матката си, ако няма явни дефекти.
Това е откъс от предстоящата ни книга „The Guide the Expert Patient’s Guide to IVF. Това е автор на нашия експертен пациент, Манджу и аз.
- Чернодробна недостатъчност - Нарушения на черния дроб и жлъчния мехур - Наръчници на Merck Потребителска версия
- Чернодробна болест при кучета Признаци за отказ; Чести кучешки симптоми
- Симптоми на чернодробна недостатъчност; Причинява деца от Бостън; s Болница
- Функция на черния дроб, отказ; Наука за болестта на живо
- Мед за киселинен рефлукс Наистина ли работи Dabur Honey