Катедра по вътрешни болести, Университет на Илинойс в Чикаго, Чикаго, Илинойс
Секция по нефрология, Медицински университет в Чикаго, Чикаго, Илинойс
Отдел по гастроентерология и хепатология, Университет на Илинойс в Чикаго, Чикаго, Илинойс
Adam E. Mikolajczyk, Отдел по гастроентерология и хепатология, Университет на Илинойс в Чикаго, 840 S. Wood St., 1034 CSB, MC 716, Чикаго, IL 60612. E-mail: [email protected]
Катедра по вътрешни болести, Университет на Илинойс в Чикаго, Чикаго, Илинойс
Секция по нефрология, Медицински университет в Чикаго, Чикаго, Илинойс
Отдел по гастроентерология и хепатология, Университет на Илинойс в Чикаго, Чикаго, Илинойс
Adam E. Mikolajczyk, Отдел по гастроентерология и хепатология, Университет на Илинойс в Чикаго, 840 S. Wood St., 1034 CSB, MC 716, Чикаго, IL 60612. E-mail: [email protected]
Резюме
Гледайте видео презентация на тази статия
Гледайте интервюто с автора
Съкращения
Установете диагнозата
Поликистозната чернодробна болест (PLD) се характеризира с повече от 20 пълни с течност жлъчни епителни кисти в черния дроб. 1 Повечето случаи на PLD възникват като екстраренална проява на автозомно доминиращо поликистозно бъбречно заболяване (ADPKD), причинено от мутации в PKD1 и PKD2. 2 Отделно състояние, автозомно доминиращо поликистозно чернодробно заболяване (ADPLD), се причинява от мутации в SEC63 и PRKCHS гени, наред с други, и се проявява с кисти, обикновено ограничени до черния дроб. 2, 3 Разграничаването на ADPKD от ADPLD е от решаващо значение, тъй като първото може да прогресира до краен стадий на бъбречно заболяване (ESRD) и има извънбъбречни прояви, които изискват допълнителна бдителност и понякога превантивен скрининг (напр. Вътречерепни аневризми) (Таблица 1).
| Стомашно-чревни | Кисти на черния дроб (94% на възраст над 35 години) | |
| Дивертикуларна болест (50% -83% при пациенти с ESRD) | Дивертикуларно заболяване и коремни хернии не се проверяват рутинно при пациенти с ADPKD; проучванията обаче показват повишена честота при пациенти с ESRD, свързани с ADPKD | |
| Хернии (45%) | ||
| Кисти на панкреаса (9% -36%) | Панкреасните кисти могат клинично да се представят като хроничен панкреатит поради компресия на панкреатичния канал | |
| Разширение на общия жлъчен канал (40%) | ||
| Кисти на холедоха (редки) | ||
| Кисти на далака (2,7%) | ||
| Негастроинтестинално | Аномалии на сърдечната клапа (пролапс на митралната клапа: 25%) | Не се препоръчва скрининг с ехокардиография, освен ако не се открие шум или сърдечно-съдови симптоми 3 |
| Перикарден излив (35%) | ||
| Арахноидни кисти (8% -12%) | Пациентите с фокални неврологични дефицити и главоболие трябва да бъдат изследвани за кисти на арахноидната мембрана, но те обикновено са асимптоматични | |
| Церебрални аневризми (9% -12%) | Пациентите с фамилна анамнеза за вътречерепни артериални аневризми или хеморагични инсулти или които се проявяват с внезапно силно главоболие трябва да бъдат изследвани и оценени чрез магнитно-резонансна ангиография. Асимптоматичните пациенти без фамилна анамнеза, които са на възраст над 30 години, трябва да бъдат консултирани относно рисковете и ползите от скрининга преди да продължат. 5 Не се препоръчва скрининг за екстракраниални аневризми, разположени в аортата, коронарните или далачните артерии 3 | |
| Спинално-менингиални кисти (1,7%) | Спиналните кисти рядко могат да се проявят с ортостатично главоболие, диплопия, загуба на слуха и атаксия | |
| Кисти на семенни везикули (40%) | ||
| Бронхиектазии (37%) | ||
| Кисти на щитовидната жлеза (не са ясно дефинирани) |
Във всички случаи на PLD трябва да се извърши придобиване на точна фамилна анамнеза и рентгенологична оценка за наличие на бъбречни кисти. Често се използва ултразвук; въпреки това, компютърната томография и ядрено-магнитен резонанс са по-чувствителни за откриване на бъбречни или чернодробни кисти. 3
Диагнозата ADPKD при определяне на чернодробни кисти се основава на фамилна анамнеза за поликистозни бъбреци с необходимия брой бъбречни кисти за дадена възраст (Таблица 2). Важно е, че до една трета от пациентите с ADPLD имат малък брой бъбречни кисти, но обикновено без бъбречно разширение, увеличен общ бъбречен обем или бъбречна дисфункция. 4 Забележително е, че чернодробните кисти при ADPLD често са по-големи като количество и размери от тези на ADPKD.
| Положителен | Възраст 40 години | Най-малко четири чернодробни кисти | Възраст 40‐59 години | Поне две едностранни бъбречни кисти |
| Възраст ≥ 60+ години | Най-малко четири кисти във всеки бъбрек | |||
| Отрицателни | > 20 чернодробни кисти без бъбречни кисти; малък брой бъбречни кисти могат да присъстват при 28% -35% от пациентите, но бъбречната дисфункция липсва | Възраст 60 години | Осем двустранни бъбречни кисти |
Рядко след рентгенологична оценка причинната диагноза може да бъде несигурна и трябва да се обмисли генетично изследване, което може да се наложи за достъп до определени терапии (напр. Толваптан за предотвратяване прогресирането на бъбречната дисфункция). Генетичните тестове също могат да бъдат полезни за прогнозиране. PKD1 мутации се откриват при 85% до 90% от пациентите с ADPKD; останалите 10% до 15% имат PKD2 мутации, които често са свързани с по-лек фенотип и по-късно прогресиране до ESRD. 5, 6 SEC63 и PRKCSH мутациите, които водят до ненормален трафик на PKD1 и PKD2 протеини, причиняват по-тежък ADPLD. Въпреки това, 70% от пациентите нямат идентифицируеми мутации.
Характеризирайте симптомите
Един от петте пациенти с PLD изпитва симптоми (от директно компресиране на съседни структури), като най-честите са коремна болка или разтягане, гадене, повръщане, езофагеален рефлукс, ранно засищане, задух и болки в долната част на гърба. 5 Тези симптоми трябва да се наблюдават при рутинни посещения в офиса. Важното е, че жените обикновено са по-сериозно засегнати от въпросника за поликистоза на черния дроб, отколкото мъжете. Две валидирани, специфични за заболяването въпросници, PLD ‐ Q и специфичната оценка на жалбата на поликистозната чернодробна болест могат да бъдат използвани за системна оценка на тежестта на симптомите и оценка на ефикасността на лечението. 1
Пациентите могат да получат и остри чернодробни усложнения. Те включват инфекция, руптура, усукване и кръвоизлив, които често се проявяват като остра, силна болка в корема в горния десен квадрант и/или треска. Освен това, рядко компресията на киста на билиарното дърво или чернодробната васкулатура може да доведе съответно до обструктивна жълтеница или тромбоза на порталната вена или усложнения от портална хипертония. 1 Важно е, че въпреки масивното чернодробно засягане, паренхимната функция се запазва при PLD; по този начин, ако се наблюдават намалени нива на серумен албумин, това обикновено е вторично за недохранването. По този начин при масивна хепатомегалия трябва да се има предвид двугодишната оценка на функционалното състояние, мускулната маса и преалбумин и албумин.
Характеризирайте тежестта на кистата
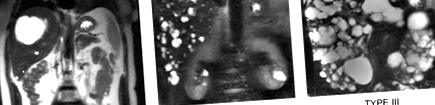
Появата на симптоми трябва да подтикне кръстосано изобразяване, за да се характеризира тежестта на чернодробната киста и да се определи подходящо лечение; няма роля за рутинно наблюдение на кисти с образна диагностика. Предложени са няколко системи за класификация, включително широко цитираната класификация на Gigot (фиг. 1) и системата за класификация Schnelldorfer, която е включена в критериите за изключителни точки за чернодробна трансплантация (LT) (Таблица 3).
Започнете лечение
Лечението е запазено за симптоматични пациенти. Целта е да се минимизират симптомите и да се подобри качеството на живот чрез намаляване на прогресивното увеличаване на размера на кистата. Високата експозиция на естроген по време на бременност, перорални контрацептиви и естроген-заместителна терапия са свързани с по-тежка PLD; поради това се препоръчва избягване на съдържащи естроген и прогестерон орални контрацептиви или вътрематочни устройства при жени с PLD. 1
Наличното в момента медицинско лечение включва аналози на соматостатин (напр. Октреотид, ланреотид). Тези средства инхибират цикличното производство на аденозин монофосфат, което води до намалена епителна пролиферация, както и до намаляване на трансепителната хлоридна секреция на холангиоцитите, покриващи чернодробните кисти. 1 Три рандомизирани проспективни клинични проучвания показват намаление от 2,9% до 4,9% на общия обем на черния дроб (TLV) на 6 до 12 месеца. Важно е, че инфекцията на чернодробна киста е забелязано усложнение в тези проучвания и са необходими допълнителни проучвания, за да се определят ефектите от дългосрочното лечение. 2 Обмислянето на употреба трябва да бъде ограничено до симптоматични пациенти, които показват голям TLV (напр. Schnelldorfer тип C и D) и не могат да се подложат на хирургични интервенции (фиг. 2); няма данни в подкрепа на превантивната употреба при асимптоматични индивиди. 2 Трябва обаче да се отбележи, че употребата на тези лекарства извън етикета може да затрудни получаването им в Съединените щати.
По-инвазивните лечения включват аспирационна склеротерапия (AS), чернодробна киста, чернодробна резекция и LT. AS включва перкутанна аспирация на кистозна течност с инжектиране на склерозиращ агент за унищожаване на епителната обвивка и предотвратяване на бъдеща секреция на течности. AS е безопасна и ефикасна техника за пациенти, които имат една или няколко големи, доминиращи кисти с диаметър по-голям от 5 cm. 7 По-голямата част от пациентите съобщават за подобрение (72% -100%) и пълно разрешаване на симптомите (56% -100%). Намаляването на обема на кистата варира от 76% до 100%. 7 Често усложнение е постпроцедурната болка от дразнене на перитонеума.
Фенестрацията на киста комбинира аспирация и хирургично отстраняване на кисти. Този хирургичен подход може да лекува по-доминиращи кисти за една сесия, отколкото AS, но честотата на усложнения и рецидиви на симптомите не е незначителна (съответно 23% и 22% -24%). Лапароскопският подход е за предпочитане, но не е осъществим за кисти в задните сегменти или близо до купола на черния дроб. 2
Частична или сегментарна чернодробна резекция може да се извърши при пациенти със значително натоварване на кистата в специфични чернодробни сегменти. Чернодробната резекция има значителна заболеваемост (51%) и смъртност на пациентите (3%), свързани с нея. Освен това, това усложнява бъдещите LT поради високата поява на следоперативни сраствания. 2
LT окончателно лекува PLD, но е подходящ само за малък брой пациенти, включително тези с обширен TLV и терапевтично рефрактерни усложнения. Тъй като пациентите с PLD имат запазена синтетична чернодробна функция, те често имат много ниски резултати за модел на чернодробна болест в края на етапа (MELD) и трябва да се получат точки за изключение. 8 Ръководството за кандидатстване за точки за изключение MELD, предложено от Обединената мрежа за споделяне на органи, гласи, че точки могат да се дават на пациенти с Schnelldorfer тип C (с предварителна резекция/фенестрация) и D с поне две от следните: чернодробна декомпенсация, едновременно бъбречно увреждане неуспех (на диализа) и/или компенсирани съпътстващи заболявания. В исторически план тежкото недохранване също се взема под внимание при искане на точки за изключение. 1, 5, 9
Заключение
Практическият подход към пациент с PLD включва клинично разграничаване между ADPKD и ADPLD, определяне на наличието на симптоми и характеризиране на тежестта на кистата с измервания на TLV. Тези стъпки са от съществено значение за определяне на подходящата терапия за пациента.
- Кратка история на лечението на вирусен хепатит С - Strader - 2012 - Клинична чернодробна болест -
- Практически подход към добавките на витамини и минерали при деца с алергия към храни Клинични и
- Интегриран подход към грижите за затлъстяването - Kushner - 1999 - Хранене в клиничната помощ - Wiley Online
- Може ли диетата да помогне на лица със затлъстяване с неалкохолна мастна чернодробна болест (NAFLD)
- 5 естествени начина за борба с безалкохолната мастна чернодробна болест Lifestyle News, The Indian Express