Резюме
Заден план
Схемите за лечение на вируса на хепатит С (HCV) се понасят добре, ефикасни, но скъпи. Тяхната висока цена и ограничена наличност поражда загриженост относно резултата от лечението при неосигурени пациенти. Това проучване изследва резултатите от устойчив вирусологичен отговор (SVR) при преобладаващо неосигурена популация пациенти и завършване на четири стъпки по каскадата на лечението с HCV.
Методи
Проведен бе ретроспективен преглед на диаграмата, за да се характеризират популацията пациенти и да се анализират ковариати, за да се определи връзката със застрахователния статус, постигането на SVR и прогресията през каскадата на лечението на HCV.
Резултати
От общо 216 пациенти 154 (71%) не са осигурени. Приблизително 50% от пациентите (109 от 216 пациенти) са мъже и 57% са испанци (123 от 216 пациенти). Сексът, расата, етническата принадлежност, спазването на лечението и честотата на усложнения не са свързани със застрахователния статус. Застрахованите пациенти са по-възрастни (медиана 60 години срещу 57 години, р-стойност
Заден план
Вирусът на хепатит С (HCV) е важен глобален здравен проблем [1, 2]. Понастоящем около 130–180 милиона индивида са заразени [3], с 3–4 милиона нови инфекции всяка година [3]. Приблизително 2.7-3.9 милиона души в Съединените щати в момента живеят с HCV и 15 000 умират всяка година поради HCV заболяване и произтичащи чернодробни усложнения [4]. Тези цифри обаче вероятно са подценяване на истинската тежест на заболяванията, тъй като групите с най-висок риск често са недостатъчно представени в проучванията на общата популация [5].
Приблизително 85% от инфекциите преминават в хронифициране [3]. Хроничната инфекция може да доведе до цироза, хепатоцелуларен карцином (HCC) [2] и чернодробна недостатъчност [6]. Повечето хора не знаят за своята инфекция [7], излагайки ги на повишен риск от разпространение на болестта и по-вероятно да страдат от свързана с HCV заболеваемост и смъртност [3]. Разширените насоки за скрининг [8] увеличиха броя на откритите случаи [9]. Идентифицирането на окултни случаи не само позволява на тези пациенти да се лекуват, но намалява риска от предаване на HCV [3].
Въвеждането на директно действащи антивирусни лекарства (DAAs) [2] за лечение на HCV с по-малко странични ефекти [10] и препоръката всички хронично заразени пациенти с HCV да бъдат лекувани [8], оказа значително влияние [11]. Тези лекарства имат устойчив вирологичен отговор (SVR) до 97% в клиничните изпитвания, в сравнение с приблизително 50% при схеми, базирани на интерферон [12]. SVR се свързва с намалена заболеваемост и смъртност и подобрено качество на живот [13]. Въпреки тези осезаеми ползи, не са направени достатъчно изследвания за реалните резултати от лечението при незастраховани HCV инфектирани пациенти, лекувани с DAA, и още по-малко при немощни популации пациенти [14, 15]. Освен това, докато бариерите за започване на лечението са изяснени [16], пречките пред успешното завършване на лечението трябва да бъдат напълно охарактеризирани [17].
Тъй като тези режими на лечение са скъпи, ролята на застрахователното покритие при лечението на HCV е важна. Липсата на здравно осигуряване е свързана с намалено преследване и приемане на лечение на HCV, като разходите са движещ фактор [18]. Наличието на застрахователно покритие е свързано с увеличена връзка с грижите [19], по-бързи срокове за одобрение за лечение [20] и последващо задържане в грижите [19]. Интересното е, че след започване на лечение с протеазни инхибитори, неосигурените пациенти имат сравними стойности на SVR с осигурените пациенти [15, 21]. Важно е, че тези проучвания не съобщават за завършване на специфични стъпки в рамките на каскадата на лечението с HCV. Тъй като сега насоките препоръчват лечението на почти всички хронично инфектирани пациенти [8], анализът на резултатите от лечението при пациенти, които не са отговаряли на условията, е равносилно на максимално излекуване и последващо премахване на HCV. Съответно, това проучване изследва честотата на SVR и завършването на стъпките в каскадата на лечението с HCV в преобладаващо неосигурена популация пациенти с достъп до програми за помощ на пациенти.
Методи
Кохорта за изучаване
216 хронични HCV моноинфектирани пациенти са лекувани в болница Jackson Memorial от 2014 г. Всички пациенти, които отговарят на условията за тестване за SVR 12 седмици след завършване на лечението преди 1 август 2017 г., са включени в този преглед на ретроспективното електронно здравно досие (EHR). За да отговарят на условията за лечение, пациентите трябваше да бъдат насочени от доставчик на първична помощ и оценени за допустимост за финансова помощ. Хората трябваше да бъдат без наркотици и алкохол в продължение на 6 месеца при пациенти без цироза или 3 месеца за пациенти с цироза. Лечението е избрано и започнато въз основа на Насоките на Американската асоциация за изследване на чернодробните заболявания (AASLD) [8], като се вземат предвид генотипът, състоянието на цироза и вирусното натоварване преди лечението. Включени са пациенти, които в крайна сметка са приели първата си доза лекарство (както е документирано в EHR). Това проучване е одобрено от Институционалния съвет за преглед в Университета на Маями и Службата за изследвания и субсидии на здравната система на Джаксън.
Резултати от проучването
Събраните първични променливи бяха застрахователният статус и резултатите от теста за вирусно натоварване след лечение 12 или повече седмици след прекратяване на терапията. SVR се постига, ако пациентът е отрицателен за откриваем вирус по това време. Освен това бяха събрани възраст при започване на лечението, пол, раса, етническа принадлежност, генотип, вирусно натоварване преди лечението и статус на цироза. Също така оценихме дали пациентът се е съобразил с назначенията и дали са докладвани усложнения. Всички тези ковариати са анализирани като отделни клинични променливи.
Възрастта при първо лечение с DAA режим е документирана при започване на лечението и е записана в години. Пол, раса и етническа принадлежност бяха събрани и дефинирани според критериите на EHR. Всички пациенти, категоризирани като азиатски, други или други/бели, бяха обединени в една азиатска/друга расова категория. Пациентите, които не са посочили етническа категория (n = 4), са класифицирани като неиспански. Създадена е допълнителна променлива, съчетаваща раса и етническа принадлежност, при която пациентите, които не са испанци, са разпределени в определените им състезателни категории, като не-испано-черно и не-испано-бяло. Неспазването беше определено като липсващи многократни назначения в клиника или лабораторни оценки или като документирано в EHR като „несъответстващ пациент“. Всички останали пациенти са определени като отговарящи на изискванията. Усложненията се определят като всяко свързано с лечението усложнение, за което пациентът е съобщил и е регистрирано в EHR на пациента, включително главоболие, умора и инструкции за затруднено разбиране. Завършването на лечението се оценява чрез доклад на пациента и се документира в EHR. Наличието на цироза се дефинира като пациентът се документира като имащ диагноза цироза въз основа на клинични или рентгенологични критерии.
Статистически анализ
Всички статистически анализи бяха проведени с помощта на SAS 9.4. Тестовете Chi квадрат бяха използвани за категорични променливи. За променливи, при които очакваните клетъчни честоти са по-малки от 5, бяха проведени точни тестове на Fisher. Непрекъснатите променливи, които не са добре описани при нормално разпределение, бяха тествани с помощта на тестове за ранг-сума на Wilcoxon. Беше извършена универсална и мултивариативна логистична регресия, използваща всички предикторски променливи, за да се определят връзките между потенциалните прогностични променливи и застрахователния статус и между потенциалните предиктори и се тества за SVR. Изчислени са 95% доверителни интервали за коефициенти. Значимостта се определя при двустранно алфа ниво от 0,05 за всички тестове.
Резултати
Лечение на HCV при осигурени и неосигурени пациенти
71% от пациентите в тази кохорта (n = 154) не са имали здравна застраховка (Таблица 1). Осигурените пациенти са били по-възрастни (p-стойност Таблица 2 Непроменлива и многовариативна логистична регресия за асоцииране със застрахователен статус
Анализ на каскадата за лечение на HCV
След това оценихме прехода на нашата кохорта през каскадата на лечение на HCV [22] въз основа на застрахователния статус. Каскадата за грижа за HCV описва прогресирането на пациентите от диагностицирането на инфекцията до излекуването [22]. Въпреки това, каскадата за лечение на HCV не включва скрининг, диагностика и връзка с грижите. За да се изяснят клинично значимите точки на преход в каскадата на лечението с HCV, ние се фокусирахме само върху стъпки, участващи конкретно в лечението на HCV и бяха добавени две стъпки: завършване на лечението и 12-седмично тестване за вирусно натоварване след лечението. Фигура 1 представя схема на броя на пациентите, докато те се движат през терапевтичната каскада, и включва данни от пълната ни кохорта от 216 пациенти, започнали лечение с HCV. Както беше установено в предишния анализ, няма значителни разлики между осигурените и неосигурените пациенти, докато те напредват през каскадата на лечението с HCV. Както се очакваше, изчерпването на пациентите се случи, когато хората се движеха през каскадата на лечението.
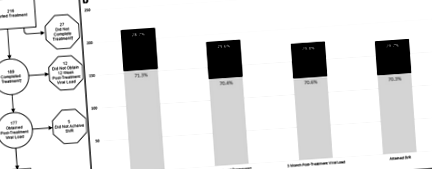
Модифицирана каскада за лечение на HCV. а Абсолютен брой пациенти, прогресиращи през каскадата. б Процент застраховани и неосигурени пациенти на всяка стъпка. † Завършено лечение по насоки (въз основа на доклада на пациента)
От 216 пациенти, започнали лечение, 87,5% от пациентите (n = 189) са завършили лечение (90% от осигурените и 86% от неосигурените, р-стойност 0,4261). При тези 189 пациенти 177 (94%) са получили вирусен товар 12 седмици след завършване на лечението (93% от осигурените и 94% от неосигурените, р-стойност 0,7516). В рамките на популацията, която е получила вирусно натоварване на 12 седмици след лечението (177 пациенти), 172 пациенти (97%) са имали неоткриваеми нива на HCV РНК, постигащи SVR (98% от осигурените и 97% от неосигурените, р-стойност 1.0000) (Фиг. 2). Интересното е, че открихме голяма неочаквана поява на отпадане на пациента на етапите на завършване на лечението и тестване за SVR 12 от повече седмици след завършване на лечението (Фиг. 1). Нито един от тези параметри обикновено не се описва като фаза на каскадата за грижа за HCV [22].
Постигане на специфични етапи в каскадата на лечението на HCV от осигурени и неосигурени пациенти. а При пациенти, започнали лечение (N = 216). б При пациенти, завършили лечение (N = 189). ° С При пациенти, които са получили 12-седмично вирусно натоварване след лечение (N = 177). † Завършено лечение по насоки (въз основа на доклада на пациента)
Анализ на подгрупата на циротика в рамките на каскадата на лечение на HCV
Интересното е, че при тези, тествани за SVR, циротиците достигат сходни нива на излекуване като нециротичните (съответно 95 и 98%, р-стойност 0,3630). По същия начин циротиците и нециротиците са имали сравними проценти на завършване на лечението (съответно 85% срещу 89%, р-стойност 0,3942) и сравними проценти на получаване на 12-седмично вирусно натоварване след лечение за оценка на постигнатото SVR (97% срещу 92 %, съответно, p-стойност 0,2169) (Допълнителен файл 1: Фигура S1).
Анализ на завършеното лечение
Най-голямото отпадане на пациенти по каскадата на лечението с HCV е настъпило между започването на лечението и завършването на лечението. 27 пациенти (12,5% от кохортата, започнали лечение) не успяха да достигнат следващата стъпка от каскадата на лечение с HCV. Тези пациенти са били по-млади (р-стойност 0,0081), със средна възраст от 54 години (интерквартилен диапазон 41-59) в сравнение със средна възраст от 58 години за тези, които са завършили лечението (интерквартилен диапазон 53–62). По-голям дял от жените са завършили лечение, отколкото мъжете (93% срещу 82%, съответно, р-стойност 0,0087). И накрая, пациентите, които са завършили лечението, са по-съвместими (p-стойност Таблица 3 Описателна статистика за данни от пациенти, които са завършили и не са завършили лечението
Анализ на спазването на вирусното натоварване след лечението от 12 седмици
Тъй като завършването на лечението е проучено при други популации [23] и е повлияно от безброй клинични фактори, които не са задължително свързани със застрахователното покритие, ние след това анализирахме ковариати, които корелират с придържането към SVR тестване (Таблица 4). Въпреки че 189 пациенти са завършили лечението, само 177 (82% от кохортата, 94% от завършилите лечението) са били оценени за постигане на SVR 12 седмици след завършване на лечението. Няма статистически значими разлики във възрастта между тестваните и тези, които не са (р-стойност 0,8764). Нито пол, раса, етническа принадлежност или осигурителен статус не са свързани с тестване за SVR. Въпреки това, както се очаква, пациентите, които отговарят на изискванията, са значително по-склонни да бъдат тествани за SVR, отколкото пациентите, които не отговарят на изискванията (p-стойност Таблица 4 Описателна статистика за данни от пациенти, които са били и не са били тествани за SVR
От 216 пациенти, които са започнали лечение, 88% са завършили лечението според насоките въз основа на самоотчет на пациента (90% от осигурените и 86% от неосигурените, р-стойност 0,4261). От завършилите лечение 94% са тествани за SVR, или 93% от осигурените и 94% от неосигурените. Степента на SVR при тестваните е 97% (98% при застрахованите и 97% при неосигурените) (Фиг. 1 и 2). Като цяло, в нашата кохорта от проучване, неосигурените пациенти имат сходни резултати от лечението и висок процент на излекуване като осигурените пациенти. Пациентите обаче бяха загубени за проследяване, докато напредваха през каскадата на лечението с HCV и това не беше свързано със застрахователния статус.
Дискусия
В това проучване ние изследвахме резултатите от лечението на HCV при неосигурени и осигурени пациенти в голяма болница в Маями, Флорида. Освен това бяха изследвани съответствието и степента на усложнения. Като цяло установихме сходни клинични резултати между двете групи. По-конкретно, нашето проучване показва сравними нива на SVR (97%) с тези, докладвани в клинични изпитвания (95% и по-високи) при реална популация от незастраховани пациенти, заразени с HCV. Тези резултати подкопават хипотезата, че неосигурените пациенти ще имат по-малка вероятност да се съобразят със стъпките на каскадата на лечението с HCV и по този начин по-малко вероятно да постигнат SVR. Нашето проучване директно адресира ключова бариера на ниво доставчик за грижа за тези пациенти и засилва препоръката всички пациенти, заразени с HCV, да бъдат лекувани за тази смъртоносна вирусна инфекция [8].
В кохортата на проучването осигурените пациенти са по-възрастни и по-вероятно са циротични. Това може да отразява изискванията за допустимост за Medicare, което включва лица на 65 или повече години или с трайно увреждане [28]. Цирозата може да даде възможност на пациента да получава социалноосигурителни обезщетения на основание, че се счита за трайно увреждане [29]. След това това социално осигуряване може да квалифицира пациента да отговаря на условията за обезщетения Medicare [28]. Въпреки тези разлики, SVR е постигнат при 95% от циротиците и 98% от нециротиците, които са завършили всички етапи от каскадата на лечение с HCV.
По отношение на тези допълнителни бариери, от изследваните променливи, само спазването остава важен предиктор за неуспех при завършване на каскадата на лечението с HCV. По-конкретно, ако пациентът пропуска последователно срещи или лабораторни мерки по време на лечението, този пациент продължава да е малко вероятно да завърши каскадата на лечението с HCV. Важното е, че застрахователният статус не е свързан със завършване на лечението или тестване за постигане на SVR.
Това проучване е ограничено от неговия наблюдателен и ретроспективен дизайн. Пациентите не са били рандомизирани в групи, за да минимизират ефектите от неизмерени фактори. Освен това не се събират клинични маркери за чернодробната функция. Освен това, информацията за предишно лечение с HCV и специфичният използван режим на DAA не са анализирани поради хетерогенността в нашата кохорта, произтичаща от самооценката на пациента и липсата на информация в EHR. Всички ковариати обаче бяха оценени чрез преглед на диаграмата, за да се намали пристрастието при изземване и лекуващият лекар беше включен в анализа на данните. И накрая, тъй като основен резултат от проучването е минималният ефект на застрахователния статус върху каскадата на лечение на HCV при пациенти с достъп до програми за помощ, тези ограничения е малко вероятно да повлияят на това заключение.
Значителна сила на това проучване е неговото характеризиране на реалния опит при лечение на немощна популация пациенти. DAA са разширили допустимостта за лечение, за да обхванат почти всеки пациент с HCV инфекция, разширявайки възможностите за лечение както на застрахованите, така и на неосигурените. Освен това наскоро разширените скринингови практики идентифицират повече пациенти, които биха могли да се възползват от лечението, но които също не са осигурени и нямат достъп до редовни медицински грижи. Постигането на SVR при неосигурените може да има несъразмерно голямо влияние върху предаването на HCV и свързаната с него заболеваемост, тъй като тази популация може да има най-високо разпространение на HCV [30] и е по-вероятно да предаде HCV [30]. Следователно насочването към това неосигурено население би могло драстично да намали въздействието на болестта върху общественото здраве.
Това проучване също така подчертава допълнителна бариера в каскадата за лечение на HCV, която включва тестване за SVR. В тази кохорта 12,5% от пациентите, завършили лечението, не са се върнали за 12-седмично вирусно натоварване след лечението. Пациентите, които са били лекувани, но при които SVR не е оценен, представляват уникален риск. Те могат да предположат, че са излекувани, когато не са, и се включват в рисково поведение, като несъзнателно разпространяват болестта сред другите. Въпреки че DAA са високоефективно лечение за HCV, все още се търсят подобрения в лечението на вирусен хепатит [31]. Документирането на SVR и последващото обучение на пациентите остават съществена и недооценена стъпка при лечението на хронично инфектирани пациенти, особено тези, които са в социално-икономическо неравностойно положение.
Заключения
Като цяло това проучване показва, че неосигурените пациенти с достъп до програми за помощ на пациенти имат сходни резултати от лечението с HCV като осигурените пациенти. Излекуването на неосигурените лица вероятно ще има значително въздействие върху разпространението и предаването на HCV. Подходящото лечение и оценка на SVR при заразени с HCV, незастраховани лица ще допринесат за осъществяването на ликвидирането на HCV.
- Метод за лечение на синдром на утайка при пациенти с хроничен некалкулозен холецистит
- Проблеми с придържането на пациентите при лечението на хепатит С
- Пациентите със захарен диабет са склонни да развият тежък хепатит и чернодробна недостатъчност поради
- Плацебо контролирано проучване на лечение с микросфера на панкреатин с ентеритно покритие при пациенти с
- Периодични пептични язви при пациенти след успешна ерадикация на Helicobacter pylori a