1 Катедра по медицина и хематология, Медицински колеж в Каликут, Каликут 673008, Керала, Индия
Резюме
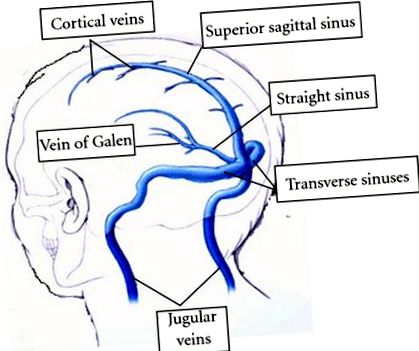
1. Въведение
2. Патогенеза
3. Причини и рискови фактори
4.1. Диагностичен подход
Тя трябва да бъде индивидуализирана в зависимост от клиничната обстановка.
4.1.1. Как да разпознаете ППО?
Ако всички горепосочени четири са налице, това е почти винаги ППО (освен ако не е доказано друго без съмнение чрез оценка, разследване и последващи действия) и следователно е по-разумно да се управлява като ППО. След подозрение за CVT MR и MR венограмата обикновено помага да се потвърди, но е трудно да се изключи, докато друга диагноза не бъде установена със сигурност.
Диагностичните стъпки трябва да включват следното. (1) Разпознайте - ППО чрез прилагане, добро клинично умение и висок индекс на подозрение, най-важната стъпка е това. (2) Изключете друга възможна диагноза - като подкрепяте разследвания като CT и MRI, или понякога само MR/MR венограма помага да се вземе решение при CVT. (3) Клинична оценка за оценка на рисковите фактори на тромбофилия чрез анамнеза и физически преглед и подкрепящи лабораторни тестове - дори когато няма потвърден тромб в един от венозните синуси. (4) Идентифицирайте всички възможни придобити причини - проучете, когато е необходимо, дали ППО е причина или голяма вероятност. (5) Потърсете също възможни наследствени причини - ако са идентифицирани или силно подозирани, обмислете продължителна антикоагулация и избягване на всички придобити рискови фактори за тромбоза.
4.2. Смъртност/заболеваемост
Съобщава се за смъртност от 10–80%, въпреки че по-високата степен се основава на по-стари данни. Последните проучвания изчисляват диапазон на заболеваемост от 6–20%, включително остатъчен фокален неврологичен дефицит и слепота, вторична за атрофия на зрителния нерв. Счита се, че прогнозата за връщане на функцията е малко по-добра, отколкото при артериален инсулт. Най-често прогнозата е отлична, особено когато основните нарушения са незабавно разпознати и коригирани [3, 7].
5. Управление и резултат
5.1. Проблемът с антикоагулацията [11–13]
5.2. Тромболиза [11]
Ендоваскуларна тромболиза може да се опита с прилагането на тромболитичен ензим, обикновено урокиназа, в синуса, понякога в комбинация с механична тромбоаспирация. Публикуваните доклади са ограничени до доклади от случаи и неконтролирани проучвания, от които не е възможно да се заключи, че резултатите, свързани с ендоваскуларна тромболиза, са по-добри от тези със системен хепарин. Докато не са налице по-добри доказателства, ендоваскуларната тромболиза може да се прилага в центрове, където персоналът има опит в интервенционната рентгенология и този метод на лечение трябва да бъде ограничен само до пациенти с лоша прогноза [14]. Вероятно е необходимо рандомизирано проучване за сравняване на ефекта на хепарин с този на ендоваскуларна тромболиза при избрани високорискови пациенти. В случаи на тежко неврологично влошаване, откритата тромбектомия и локалната тромболитична терапия са описани като полезни [11–13, 15, 16].
Хирургични грижи
В случаи на тежко неврологично влошаване, откритата тромбектомия и локалната тромболитична терапия са описани като полезни при пациенти със субдурален емпием или мозъчен абсцес.
5.3. Постоянна вътречерепна хипертония
При пациенти, които имат симптоми само на хронична вътречерепна хипертония, първият приоритет е да се изключи вътречерепно пространство, заемащо лезия, и да се види дали тромбозата на венозните синуси може да е причина за това. Ако няма противопоказания, като големи инфаркти или кръвоизливи, тогава се извършва лумбална пункция за измерване на цереброспиналната течност и също като терапевтична мярка. Пероралният ацетазоламид може да намали вътречерепното налягане, което може да продължи седмици до месеци, както се практикува при пациенти с идиопатична вътречерепна хипертония. Ако многократните лумбални пункции и лечението с ацетазоламид не контролират вътречерепното налягане в рамките на около две седмици, е показан хирургичен дренаж на ликвора, обикновено чрез лумбоперитонеален шънт [15, 16].
6. Обобщение
Понастоящем се диагностицират все повече и повече случаи на церебрална венозна тромбоза и е постигнат важен напредък в нашето разбиране за патофизиологията на нея. Дори тогава мозъчната венозна синусова тромбоза остава диагностично предизвикателство и е потенциално летално заболяване. Високият индекс на подозрение и информираност за клиничните характеристики и предразполагащите фактори помага при диагностицирането, както е илюстрирано от двете истории на случаите по-долу. С подобрена диагноза и бързо лечение е възможно да се постигне отличен резултат за повечето пациенти. Придобити протромботичен рисков фактор или тромбофилно състояние могат да бъдат идентифицирани при повечето пациенти със синусова тромбоза. Често един очевиден ускоряващ фактор, като бременност, раждане или следродилно състояние, или нараняване на главата или травма причинява синусова тромбоза при човек с един или повече придобити и често субклинични тромбофилни състояния или рядко с генетично повишен риск. По време на последния триместър на бременността и след раждането рискът от венозна синусова тромбоза се увеличава многократно [3–5].
- Мозъчна венозна синусова тромбоза при хомоцистинурия Диетична интервенция във връзка с
- Мозъчна венозна тромбоза (CVT) Симптоми и лечение
- Инструкции за освобождаване от отговор при дълбока венозна тромбоза
- Дълбока венозна тромбоза Определение, симптоми и лечение
- Забавена стриктура на червата, усложняваща превъзходната мезентериална венозна тромбоза Chou YL, Huang TY - J Med