От кардиологичния отдел (D.G., V.V.G., A.P.K., J.B.), Училище за медицински сестри (S.B.D., C.M.R.), Нефрологичен отдел (J.M.S.), Университет Емори, Атланта, Джорджия; Отдел по кардиология, Калифорнийски университет в Лос Анджелис (G.C.F.); Сърдечно-съдов отдел, Университет на Пенсилвания, Филаделфия, Пенсилвания (M.J.); и кардиологичен отдел, Северозападен университет, Чикаго, Илинойс (M.G., C.Y.).
От кардиологичния отдел (D.G., V.V.G., A.P.K., J.B.), Училище за медицински сестри (S.B.D., C.M.R.), Нефрологичен отдел (J.M.S.), Университет Емори, Атланта, Джорджия; Отдел по кардиология, Калифорнийски университет в Лос Анджелис (G.C.F.); Сърдечно-съдов отдел, Университет на Пенсилвания, Филаделфия, Пенсилвания (M.J.); и кардиологичен отдел, Северозападен университет, Чикаго, Илинойс (M.G., C.Y.).
От кардиологичния отдел (D.G., V.V.G., A.P.K., J.B.), Училище за медицински сестри (S.B.D., C.M.R.), Нефрологичен отдел (J.M.S.), Университет Емори, Атланта, Джорджия; Отдел по кардиология, Калифорнийски университет в Лос Анджелис (G.C.F.); Сърдечно-съдов отдел, Университет на Пенсилвания, Филаделфия, Пенсилвания (M.J.); и кардиологичен отдел, Северозападен университет, Чикаго, Илинойс (M.G., C.Y.).
От кардиологичния отдел (D.G., V.V.G., A.P.K., J.B.), Училище за медицински сестри (S.B.D., C.M.R.), Нефрологичен отдел (J.M.S.), Университет Емори, Атланта, Джорджия; Отдел по кардиология, Калифорнийски университет в Лос Анджелис (G.C.F.); Сърдечно-съдов отдел, Университет на Пенсилвания, Филаделфия, Пенсилвания (M.J.); и кардиологичен отдел, Северозападен университет, Чикаго, Илинойс (M.G., C.Y.).
От кардиологичния отдел (D.G., V.V.G., A.P.K., J.B.), Училище за медицински сестри (S.B.D., C.M.R.), Нефрологичен отдел (J.M.S.), Университет Емори, Атланта, Джорджия; Отдел по кардиология, Калифорнийски университет в Лос Анджелис (G.C.F.); Сърдечно-съдов отдел, Университет на Пенсилвания, Филаделфия, Пенсилвания (M.J.); и кардиологичен отдел, Северозападен университет, Чикаго, Илинойс (M.G., C.Y.).
От кардиологичния отдел (D.G., V.V.G., A.P.K., J.B.), Училище за медицински сестри (S.B.D., C.M.R.), Нефрологичен отдел (J.M.S.), Университет Емори, Атланта, Джорджия; Отдел по кардиология, Калифорнийски университет в Лос Анджелис (G.C.F.); Сърдечно-съдов отдел, Университет на Пенсилвания, Филаделфия, Пенсилвания (M.J.); и кардиологичен отдел, Северозападен университет, Чикаго, Илинойс (M.G., C.Y.).
От кардиологичния отдел (D.G., V.V.G., A.P.K., J.B.), Училище за медицински сестри (S.B.D., C.M.R.), Нефрологичен отдел (J.M.S.), Университет Емори, Атланта, Джорджия; Отдел по кардиология, Калифорнийски университет в Лос Анджелис (G.C.F.); Сърдечно-съдов отдел, Университет на Пенсилвания, Филаделфия, Пенсилвания (M.J.); и кардиологичен отдел, Северозападен университет, Чикаго, Илинойс (M.G., C.Y.).
От кардиологичния отдел (D.G., V.V.G., A.P.K., J.B.), Училище за медицински сестри (S.B.D., C.M.R.), Нефрологичен отдел (J.M.S.), Университет Емори, Атланта, Джорджия; Отдел по кардиология, Калифорнийски университет в Лос Анджелис (G.C.F.); Сърдечно-съдов отдел, Университет на Пенсилвания, Филаделфия, Пенсилвания (M.J.); и кардиологичен отдел, Северозападен университет, Чикаго, Илинойс (M.G., C.Y.).
От кардиологичния отдел (D.G., V.V.G., A.P.K., J.B.), Училище за медицински сестри (S.B.D., C.M.R.), Нефрологичен отдел (J.M.S.), Университет Емори, Атланта, Джорджия; Отдел по кардиология, Калифорнийски университет в Лос Анджелис (G.C.F.); Сърдечно-съдов отдел, Университет на Пенсилвания, Филаделфия, Пенсилвания (M.J.); и кардиологичен отдел, Северозападен университет, Чикаго, Илинойс (M.G., C.Y.).
От кардиологичния отдел (D.G., V.V.G., A.P.K., J.B.), Училище за медицински сестри (S.B.D., C.M.R.), Нефрологичен отдел (J.M.S.), Университет Емори, Атланта, Джорджия; Отдел по кардиология, Калифорнийски университет в Лос Анджелис (G.C.F.); Сърдечно-съдов отдел, Университет на Пенсилвания, Филаделфия, Пенсилвания (M.J.); и кардиологичен отдел, Северозападен университет, Чикаго, Илинойс (M.G., C.Y.).
От кардиологичния отдел (D.G., V.V.G., A.P.K., J.B.), Училище за медицински сестри (S.B.D., C.M.R.), Нефрологичен отдел (J.M.S.), Университет Емори, Атланта, Джорджия; Отдел по кардиология, Калифорнийски университет в Лос Анджелис (G.C.F.); Сърдечно-съдов отдел, Университет на Пенсилвания, Филаделфия, Пенсилвания (M.J.); и кардиологичен отдел, Северозападен университет, Чикаго, Илинойс (M.G., C.Y.).
Препоръки и модели за прием на натрий
Прекомерният прием на натрий е свързан със задържане на течности. Следователно, всички насоки за управление на HF препоръчват ограничаване на натрия. През 2005 г. Американският колеж по кардиология и насоките на Американската кардиологична асоциация препоръчват 3000 до 4000 mg дневен прием на натрий 16 и за пациенти с обемно претоварване ограничение до 2000 mg/ден. Впоследствие тази препоръка беше актуализирана до умерено ограничение на натрия. 2 Американското общество за сърдечна недостатъчност препоръчва 2000 до 3000 mg дневен прием на натрий 17 и 18 В друго проучване докладваният прием на натрий сред пациентите със СН е 3190 mg/ден. 19 Намаляването на натрия е трудно да се придържа дори при пациенти със симптоматична СН, като се очаква процентът на съответствие от само 33%, както се отбелязва от 3-дневните хранителни дневници. 18 Съгласувано с това наблюдение, скорошно проучване съобщава, че само 34% от пациентите консумират 20 Консумация на натрий 21 и проучванията показват, че полът 22 и расата 23 засягат диетичните предпочитания и спазването на препоръките за ограничаване на натрия при пациенти с СН.
Таблица. Препоръки за насоки за диетично ограничаване на натрий и течности при сърдечна недостатъчност
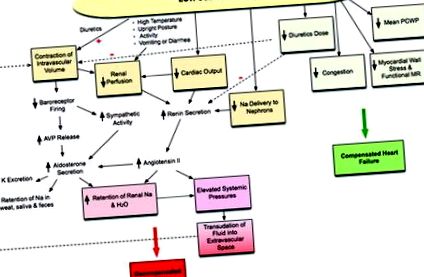
Фигура. Ефекти от приема на натрий при сърдечна недостатъчност: приемът на ниско съдържание на натрий може да има различен ефект върху сърдечната недостатъчност. Контракцията на вътресъдовия обем подобрява хемодинамиката и намалява нуждата от диуретици, задръстванията и стреса на миокардната стена, което води до компенсирана сърдечна недостатъчност. Вътресъдовата контракция на обема обаче може също да доведе до порочен цикъл на повишено задържане на натрий и вода чрез неврохормонално активиране, предразполагащо към декомпенсирана сърдечна недостатъчност. AVP показва аргинин вазопресин; Na, натрий; К, калий; MR, митрална регургитация; PWCP, капилярен натиск на белодробния клин; червен плюс, диуретично действие засилва свиването на вътресъдовия обем; червен минус, ниските дози диуретици намаляват хормоналното активиране и свиване на вътресъдовия обем.
Диетичното ограничение на натрия е свързано с по-нататъшно неврохормонално активиране при СН. При проучвания върху животни диетата с ограничено съдържание на натрий води до намаляване на сърдечния дебит и повишено съдово съпротивление поради активиране на системата ренин ангиотензин алдостерон. Освен това, въпреки че блокирането на ренин ангиотензин алдостероновата система осигурява подобряване на бъбречния кръвоток, това не е свързано с увеличаване на скоростта на гломерулна филтрация или натриуреза, когато е придружено от диета с ниско съдържание на натрий. 30 Наскоро изследователите на Valsartan при сърдечна недостатъчност съобщиха, че по-високата активност на ренина в плазмата (PRA) е силен и независим предиктор за смъртността, независимо от инхибитора на ангиотензин-конвертиращия ензим или лечението с β-блокери. 31 Трябва да се отбележи, че в проучването за оценка на превенцията на сърдечните резултати високият PRA също е независим предиктор за смъртността при високорискови пациенти с атеросклероза или захарен диабет без СН, независимо от разпределението на рамиприл. 32 Тези данни поставят под съмнение възгледа, че неврохормоналната активация при СН има ограничено прогностично значение при наличие на неврохормонална блокада.
Преглед на проучванията за прием на натрий при СН
Няколко проучвания са изследвали ефектите на хранителния натрий при пациенти с СН, въпреки че рандомизираните доказателства са ограничени. Малко проучвания оценяват резултатите и повечето изследват физиологичните ефекти на вариращия натрий в диетата. Повечето проучвания се фокусират предимно върху диетичното ограничаване на натрия, докато други имат допълнителни функции като ограничаване на течности, дозиране на диуретици и използване на парентерален физиологичен разтвор. За да се улесни тази дискусия, приемът на натрий се класифицира на „много нисък“ (230–800 mg/d), „нисък“ (1610 mg/d до 2000 mg/d) и „умерен до висок“ (2300–5750 mg/d) хранителен прием. Сравняването на тези проучвания е предизвикателство поради вариацията в размера на извадката, дизайна на проучването, намесата на натрий, оценката на приема на натрий и изходната високочестотна терапия сред проучванията (Таблица I на приложението за данни само онлайн).
Физиологични и неврохормонални отговори
Диуреза, електролит и бъбречни реакции
Licata и колеги, 43 Parrinello и колеги, 42 и Paterna и колеги 40,41,44 извършиха поредица от проучвания с разнообразно ограничаване на течности, дозиране на диуретици, нисък спрямо умерен до висок хранителен прием на натрий и/или използване на хипертонична физиологична инфузия . Пациентите, които са получавали хипертоничен физиологичен разтвор и диета с умерен до висок натрий, са имали повече диуреза и натриуреза в сравнение с тези, които не са били лекувани с хипертоничен физиологичен разтвор и са консумирали диета с ниско съдържание на натрий. Независимо от употребата на хипертоничен физиологичен разтвор, тези проучвания демонстрират, че ниският прием на натрий в храната е свързан със значително повишаване на азота и креатинин в кръвта, докато приемът на умерен до висок натрий е свързан с намален креатинин и незначително увеличение на азота в уреята в кръвта. 40–44 Най-високата дневна диуреза се наблюдава сред тези, получаващи 500 mg/d фуроземид, 2760 mg/d натриева диета и строго ограничаване на течностите (1000 ml/d). Тези, които получават 2760 mg/d натрий и 1000 ml/d ограничение на течностите, независимо от дозата на диуретик, са имали по-добра натриуреза и са показали само умерено увеличение на креатинин и стабилни нива на азот в уреята в кръвта, докато други групи са показали повече увеличения както на креатинин, така и в урея в кръвта азот. 40
Резултати
Процентът на нежеланите събития, дефиниран като честота на HF или нечестотна реадмисия и смъртност, е бил по-висок при диети с ниско съдържание на натрий в няколко проучвания. 40–44 Смъртността е била по-ниска в групата с умерен до висок натрий в 3 проучвания в сравнение с диета с ниско съдържание на натрий. 41–43 В проучвания, оценяващи ефектите от ниския и умерен до висок хранителен прием на натрий с или без хипертонична физиологична инфузия, пациентите на диета с ниско съдържание на натрий без хипертонична физиологична инфузия са имали по-дълъг болничен престой 43,44 и по-високи нива на реадмисия в сравнение с тези на диета с умерен до висок натрий с хипертонична физиологична инфузия; тези разлики се наблюдават още 30 дни и продължават до 12 месеца. 40–42 Пациенти, които не са разпределени на случаен принцип поради невъзможност да спазват предписаното ограничение на приема на течности, но въпреки това получават умерена до висока натриева диета, са имали по-висока честота на повторни приемания, свързани с СН, подобно на наблюдаваното при тези, получаващи ниско съдържание на натрий диети, в сравнение с тези, които са успели да се съобразят с ограничаването на течностите. 41 По този начин ограниченият прием на течности отчасти може да е отговорен за тези различия.
Заключения
Широко разпространено е схващането, че управлението на СН трябва да включва диетично ограничение на натрий, препоръка, одобрена от всички национални и международни насоки. Като се има предвид общоприетото схващане, че увеличеният прием на натрий води до повишено задържане на течности при СН, се приема, че диетата с ниско съдържание на натрий, както се препоръчва за общата популация, би подобрила резултатите и при пациенти със СН. Всъщност няма убедителни данни, които да показват, че приемът на натрий, препоръчан за общата популация, е несигурен за пациентите със СН в настоящата ера на медицинска терапия. Също така, въпреки че неблагоприятното неврохормонално активиране, свързано с рестрикцията на натрий при СН, остава проблем, неговото клинично значение при оптимално лекуван пациент не е известно.
Ние знаем, че много високият прием на натрий не е оптимален, но не знаем (1) какъв е най-безопасният и най-ефективен диапазон и (2) дали този диапазон би бил приложим за всички пациенти или трябва да бъде индивидуализиран. По този начин, повече проучвания за прием на натрий в зависимост от дозата биха били информативни. Като минимум трябва да се има предвид рандомизирано клинично изпитване при пациенти със систолна СН, което оценява ефектите от ограничаването на натрия върху клиничните резултати, включително смъртност и риск от хоспитализация. Възможни са няколко различни стратегии, една от които би била да се разпределят на случаен принцип пациенти с умерено ограничение на натрия, т.е. 2300 mg/d според настоящата препоръка и 1500 mg/d, строгата препоръка за общата популация, предложена от Американската асоциация по сърдечни заболявания . Тези стойности обаче се предлагат по-скоро от загриженост, за да бъдат съгласувани, ако е възможно, с националните насоки за населението като цяло. Важно е, че тези пациенти трябва да се подложат на еднакво ограничаване на течностите в съответствие с настоящите препоръки и да бъдат на оптимална медицинска терапия, когато изучават ефектите от приема на натрий.
Механистичните проучвания могат да се съсредоточат върху ефекта на натриевата рестрикция върху миоцитите (както на нивото на клетъчната сигнализация, така и на ниво орган), съдовата система, бъбречната функция и неврохормоналното активиране. Тези 4 физиологични домена обаче са пряко засегнати или ефектът от натрия върху тях може да бъде модифициран от изходната медицинска терапия. По този начин фундаменталните изследвания с животински модели и проучвания върху хора на изходна стандартна терапия вероятно ще дадат важни прозрения. Нещо повече, механистични проучвания, оценяващи физиологичните ефекти и безопасността на диетичното ограничение на натрий при пациенти с СН със запазена фракция на изтласкване, също трябва да бъдат проведени, за да се информират за по-големи резултати от проучвания. Възможно е също така ефектът от приема на натрий да варира значително при различните индивиди. Някои начини за персонализиране на препоръките за прием на натрий, които могат да бъдат оценени, включват проучвания, базирани на геномни фактори, телесен размер, бъбречна функция, съпътстваща тежест, състояние на симптомите и т.н.
Освен изследванията на механистичните и клиничните резултати, по-нататъшните поведенчески изследвания са важни. Пациентите със сърдечна недостатъчност, като населението като цяло, въпреки медицинските съвети, продължават да консумират големи количества натрий дневно. По-нататъшните изследвания, изследващи надеждни средства за по-дългосрочна оценка на приема на натрий с течение на времето, са важни, тъй като настоящите средства или са склонни да припомнят пристрастия (напр. Въпросници за честотата на храната), или са епизодични и разкриват състоянието за последните 24 часа, което може да не е отразяващи общия модел на прием на натрий (напр. 24-часови измервания на натрий в урината). Как да се приложат най-добре препоръките за прием на натрий, така че степента на придържане да се подобри и доколко това ще включва застъпничество спрямо интервенции за промяна на поведението, се нуждае от допълнително проучване. Трябва да се търсят алтернативни варианти за подправка на храна, които могат да задоволят вкусовите предпочитания, но не съдържат елементи, които в излишък могат да бъдат вредни (напр. Съдържание на калий при индивиди на лечение с инхибитор на ангиотензин-конвертиращия ензим и алдостеронови антагонисти),.
- Диетични насоки за хора със сърдечна недостатъчност
- Диетата, богата на риба и бобови растения, може да помогне за забавяне на естествената менопауза
- Промени в приема на мазнини в храната променят плазмените нива на окисления липопротеин с ниска плътност и
- Може ли затлъстяването да ви предпази от конгестивна сърдечна недостатъчност
- Диетичният прием на холестерол и инсултът рискуват мета-анализ
- Какво трябва да знаете, ако сте; повторно използване на ароматизирани водни пакети за отслабване жени; s Здраве
- Експозицията на имидаклоприд потиска генерирането на клетки на невронния гребен по време на ранен пилешки ембрион
- Как да отслабнем със сколиоза Добра стойка HQ
- Тя победи превенцията на рака на бъбреците
- Какво е царевично нишесте и лошо ли е за мен
- Консумация на риба и ревматоиден артрит Естествено лекарство или просто друга приказка за риба Харвард Здраве
- Маска за отслабване на лице против бръчки Лифт за повдигане на колан V-образен колан The Elixi; TheElixirUSA
- Нисковъглехидратно пилешко шницел Пилешки котлети Този стар гал
- Засаждане на целина, отглеждане и прибиране на стръкове целина Старият фермерски алманах
- Елина Свитолина Отслабване - как са отслабнали