1 Акушерско-гинекологичен отдел, Обща болница Уотфорд, 35 The Spinney, Уотфорд, Хъртфордшир WD17 4QF, Великобритания
2 Катедра по акушерство, гинекология и репродуктивни науки, Университетска болница Темпъл, 3401 N. Broad Street, Филаделфия, PA 19140, САЩ
Резюме
38-годишна кавказка жена, gravida 3, параграф 2, беше приета на 29 гестационна седмица поради повръщане, дисфагия за твърди вещества и течности и загуба на тегло. При палпация на щитовидната жлеза се забелязва увеличение на предната лява шийна област. ЯМР на шията показва изразена езофагеална дилатация с наличие на остатъци от храна по дължината и изместване на трахеята вдясно. Констатациите от ендоскопията на горната част на стомашно-чревния тракт и манометрията предполагат ахалазия на хранопровода. Консервативното управление с общо парентерално хранене (TPN) през периферна линия се оказа успешно. Здраво мъжко бебе е родено чрез цезарово сечение на 37 седмици. Пациентът е претърпял лапароскопска езофагеална миотомия и фундопликация седем дни след раждането.
1. Въведение
Ахалазията е рядко нарушение на подвижността на хранопровода, включващо гладкомускулния слой на хранопровода и долния езофагеален сфинктер (LES). Характеризира се с непълна LES релаксация, повишен LES тонус и неперисталтични контракции на тялото на хранопровода. Основните симптоми са дисфагия, регургитация и повръщане. Може да се срещне и болка в гърдите, кашлица и загуба на тегло.
Ахалазия може да възникне на всяка възраст, но обикновено се проявява между третото и петото десетилетие от живота със същата честота между мъжете и жените [1] и разпространение от 8 на милион население [2]. Началото е коварно и това може да е причината, поради която рядко съжителства с бременността. При бременни жени се свързва с недохранване и смърт на майката, както и с преждевременно раждане, ограничаване на растежа на плода и смърт на плода [3].
Поради рядкостта на ахалазия по време на бременност, няма данни относно перинаталното лечение. Представяме случай на ахалазия на хранопровода през последния триместър на бременността, управляван с успех с общо парентерално хранене (TPN), прилагано през периферна линия.
2. Представяне на казус
38-годишна жена от Кавказка, gravida 3, параграф 2, се появи в нашата болница с вътрематочна бременност на 29 седмици поради повръщане, дисфагия за течности и твърди вещества, анорексия, леки контракции на матката и девет килограма загуба на тегло в продължение на 4-седмичен период. Първите й две деца бяха родени вагинално на срок. Първоначалният физически преглед при постъпване разкрива уморена жена с тегло 62 кг, височина 178 см, кръвно налягане 110/75 mmHg, пулс 80 удара в минута и температура 36,5 ° C. При палпация на щитовидната жлеза е отбелязано увеличение на лявата шийна област, без увеличени периферни лимфни възли. Останалата част от физическия преглед беше незабележителна. Всички лабораторни изследвания, включително пълна кръвна картина, тестове за чернодробна функция и тестове за функция на щитовидната жлеза, бяха в нормални граници. Резултатите от теста на урината не са забележителни.
Пациентът е приет в предродилното отделение за наблюдение и приложение на i.v. течности, антиеметици и витамини. Жизнеспособна едноплодна бременност е потвърдена чрез трансабдоминална ултрасонография с ултразвукова доплерова скорост на пъпна и маточна артерия в нормални граници. Изчислено е тегло на плода (EFW) от 1681 gr чрез ултразвук.
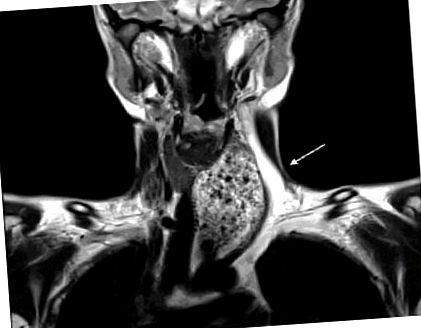
Образните изследвания включват ултразвук на щитовидната жлеза, показващ нормална по размер жлеза с наличие на маса, изместваща левия щитовиден лоб и съдовете на лявата шийна област. ЯМР на шията разкрива нормален размер на щитовидната жлеза, ларинкса и лимфните възли и изразена дилатация на хранопровода с наличие на остатъци от храна по дължината му с изместване на трахеята вдясно (Фигури 1 и 2).
Симптомите на пациента не се подобряват през следващите два дни и се консултира с гастроентеролог. Ендоскопия на горната част на стомашно-чревния тракт (GI) показва увеличен изкривен езофагеален лумен, непълна LES релаксация, езофагит с трудно преминаване на ендоскопа в стомаха и няма данни за интралуминална компресия на хранопровода. Изследването на втората част на дванадесетопръстника беше незабележително. Проведена е и манометрия на хранопровода, показваща повишено LES налягане от 44 mmHg с непълна релаксация, съобразена с ахалазия.
Възможностите за лечение за подобряване на хранителния статус както на майката, така и на плода бяха обсъдени с пациента, включително антагонисти на калциевите канали, нитрати, пневматична дилатация, инжектиране на ботулинов токсин и парентерално хранене (TPN). Жената отрече всякаква намеса по време на бременност и избра TPN през периферна линия от 2000 ml/ден, с 1215 Kcal/ден. По време на хоспитализация мониторирането на състоянието на плода се извършва с кардиотокография и биофизичен профил два пъти седмично. Растежът на плода беше в рамките на нормалното и телесното тегло на майката се увеличи с два кг през следващите осем седмици. Активно, 2160 g мъжко бебе е родено чрез цезарово сечение на 37 гестационна седмица, с оценка по Apgar 9. Бебето не е прието в отделение за интензивно лечение за новородени и показва нормален темп на растеж. Пациентът е подложен на лапароскопска миотомия и фундопликация седем дни след раждането. Следоперативно симптоматиката от страна на храносмилателния тракт се подобри значително и апетитът й се увеличи. Тя е качила пет кг телесно тегло през следващия месец.
3. Дискусия
По време на бременност симптоматиката на ахалазия може да се влоши поради физиологичните промени в LES и лесно да се обърка с гастроезофагеален рефлукс или гравидарум. Диагнозата може да бъде забавена значително и произтичащото от това недохранване на майката може да доведе до неблагоприятни перинатални резултати, като ограничаване на растежа на плода, преждевременно раждане и дори фетална смърт [3]. Съобщава се и за майчина смъртност [4]. Поради рядкостта на това заболяване не съществуват специфични насоки за лечение и лечение при бременност [2]. Освен това възрастта на поява на ахалазия варира и интервалът от време между появата и клиничната симптоматика може да бъде непредсказуем (от една до пет години) [5].
Възможностите за лечение зависят от гестационната възраст и тежестта на симптоматиката. Те включват модификация на диетата и медицинска терапия (блокери на калциевите канали и нитрати) в случаи на късно начало или леко заболяване, но те трябва да се използват с повишено внимание. Тежестта на ахалазията при нашия пациент изключва използването на медицинска терапия. Пневматичното разширяване и инжектирането на ботулинов токсин в LES се считат за по-ефективни мерки до раждането на бебето [6, 7]. Те обаче крият някои рискове, като руптура на хранопровода (3% риск) [8] и спонтанен аборт след употребата на ботулинов токсин (лекарства от категория в) [9]. Wataganara et al. [10] са описали използването на интерсфинктерично инжектиране на ботулинов токсин с раждането на здраво бебе на 37 седмици чрез цезарово сечение. Различни автори са докладвали случаи на успешно лечение на езофагеална ахалазия с ендоскопска пневматична балонна дилатация с добри перинатални резултати [7, 11–13].
Кардиомиотомията (отворена или ендоскопска) е друга възможност, но крие риск от обща анестезия и операция и е противопоказана при бременност. Може да се предложи на пациента след раждането като определено лечение. Паланивелу и др. [14] описва успешното лечение на ахалазия с лапароскопска миотомия на Heller през втория триместър на бременността. Ohno et al. [3] стигна до заключението, че хирургичната миотомия може да подобри резултата от бременността при жени, страдащи преди това от ахалазия на хранопровода. И накрая, Roca et al. [15] съобщава за използването на езофагеална саморазширяваща се протеза при 36-годишна жена на 26 гестационна бременност с добър резултат (Таблица 1).
При нашия пациент, където е отбелязано тежко недохранване на майката, TPN може да се използва като източник на калоричен източник на глюкоза, липиди, електролити и микроелементи [16, 17]. В миналото се смяташе, че TPN е причината за маточните контракции и преждевременното раждане [18]. Последните данни показват, че наблюдаваните в миналото увеличени нива на преждевременно раждане са били отражение на основното състояние на майката, а не пряка последица от съставите на липидните компоненти за TPN [16]. Въпреки риска от инфекция и тромбоза, резултатът от майката и новороденото не се компрометира от използването на TPN [19, 20]. Russo-Steiglitz et al. [18] е изследвал хранителния статус и резултата от майката/новороденото при десет пациенти с тежка хиперемеза, лекувани с TPN. Те не забелязват повишена честота на вътрематочно ограничаване на растежа (IUGR), преждевременно раждане или плацентарна недостатъчност при нито един от изследваните пациенти. Освен това, неотдавнашният напредък в хранителната добавка показа, че тя може да се използва за отлагане на окончателно лечение след раждането [21]. Нашият случай подкрепя значението на консервативното лечение на ахалазия на хранопровода по време на бременност с TPN, когато не може да се приложи категорично хирургично лечение.
4. Заключение
Ахалазията по време на бременност остава рядко срещано състояние. Трябва да се подозира ахалазия на хранопровода при бременни жени, проявяващи дисфагия за твърди вещества и течности, случайно повръщане и загуба на тегло. Управлението и лечението трябва да бъдат индивидуализирани и неговите предимства и недостатъци да бъдат обсъдени внимателно с пациента. Пълното парентерално хранене по време на бременност е безопасен вариант за консервативно лечение на ахалазия и не е свързано с неблагоприятни перинатални резултати като преждевременно раждане, ограничаване на растежа или повишена перинатална смъртност. Остава валиден и ефективен избор на лечение за всяка друга интервенция по време на бременност, особено когато пациентът не избере хирургично лечение.
Препратки
- G. S. McCord, A. Staiano и R. E. Clouse, „Ахалазия, дифузен спазъм и неспецифични двигателни нарушения“, Клинична гастроентерология на Bailliere, об. 5, бр. 2, стр. 307–335, 1991. Изглед на: Google Scholar
- J. F. Mayberry и J. Rhodes, „Ахалазия в град Кардиф от 1926 до 1977 г.“ Храносмилане, об. 20, бр. 4, стр. 248–252, 1980. Преглед в: Google Scholar
- Y. Ohno, M. Kawai, Y. Shibata и Y. Arii, „Ахалазия на хранопровода при бременност“, Американски вестник по перинатология, об. 17, бр. 1, стр. 53–55, 2000. Изглед в: Google Scholar
- Г. Фасина и А. Оскулати, „Ахалазия и внезапна смърт: доклад за случая“, Съдебна наука International, об. 75, бр. 2-3, стр. 133–137, 1995. Преглед на: Сайт на издателя | Google Scholar
- N. I. H. Sleisenger и J. S. Fordtrain, Стомашно-чревни заболявания: Патофизиология, диагностика и управление, W.B.Saunders, Филаделфия, Пенсилвания, САЩ, 4-то издание, 1989.
- R. Pulanic, M. Kalauz, M. Opacic, N. Rustemovic и T. Brkic, „Успешна пневматична дилатация на ахалазия по време на бременност“ Храносмилателна и чернодробна болест, об. 40, бр. 7, стр. 600–601, 2008. Преглед на: Издателски сайт | Google Scholar
- J. F. Mayberry и M. Atkinson, „Ахалазия и бременност“, Британски вестник по акушерство и гинекология, об. 94, бр. 9, стр. 855–859, 1987 г. Преглед в: Google Scholar
- J. M. Lake и R. K. Wong, „Преглед на статия: управлението на ахалазия - сравнение на различните начини на лечение“, Хранителна фармакология и терапия, об. 24, бр. 6, стр. 909–918, 2006. Изглед на: Google Scholar
- J. C. Morgan, S. S. Iyer, E. T. Moser, C. Singer и K. D. Sethi, „Ботулинов токсин А по време на бременност: проучване на лекуващи лекари“ Вестник по неврология, неврохирургия и психиатрия, об. 77, бр. 1, стр. 117–119, 2006. Преглед на: Издателски сайт | Google Scholar
- T. Wataganara, S. Leelakusolvong, P. Sunsaneevithayakul и C. Vantanasiri, „Лечение на тежка ахалазия по време на бременност с езофагоскопска инжекция на ботулинов токсин А: доклад от случая“ Списание за перинатология, об. 29, бр. 9, стр. 637–639, 2009. Преглед на: Издателски сайт | Google Scholar
- V. Khudyak, J. Lysy и D. Mankuta, „Ахалазия по време на бременност“, Акушерско и гинекологично проучване, об. 61, бр. 3, стр. 207–211, 2006. Преглед на: Издателски сайт | Google Scholar
- А. Клемендор, С. Сал и Е. Харбилас, „Ахалазия и хранителен дефицит по време на бременност“ Акушерство и гинекология, об. 33, бр. 1, стр. 106–113, 1969. Изглед в: Google Scholar
- A. J. Satin, D. Twickler и L. C. Gilstrap III, „Езофагеална ахалазия в края на бременността“ Акушерство и гинекология, об. 79, бр. 5, стр. 812–814, 1992 г. Изглед на: Google Scholar
- C. Palanivelu, M. Rangarajan, G. S. Maheshkumaar и R. Parthasarathi, „Лапароскопска кардиомиотомия на Heller за ахалазия на кардията при бременна пациентка“ Анали на Медицинската академия Сингапур, об. 37, бр. 5, стр. 442–443, 2008. Преглед в: Google Scholar
- A. B. Roca, S. B. Sampascual, A. J. Calderón et al., „Саморазширяващи се езофагеални протези като алтернативно временно лечение за ахалазия“, Стомашно-чревна ендоскопия, об. 69, бр. 4, стр. 980, 2009. Преглед на: Издателски сайт | Google Scholar
- M. G. Levine и D. Esser, „Общо парентерално хранене за лечение на тежка хиперемезис гравидарум: хранителни ефекти на майката и резултат от плода,“ Акушерство и гинекология, об. 72, бр. 1, стр. 102–107, 1988. Преглед в: Google Scholar
- M. Hod, R. Orvieto, B. Kaplan, S. Friedman и J. Ovadia, „Hyperemesis gravidarum: преглед“, Списание за репродуктивна медицина за акушер-гинеколог, об. 39, бр. 8, стр. 605–612, 1994. Преглед в: Google Scholar
- K. E. Russo-Steiglitz, A. B. Levine, B. A. Wagner et al., „Резултат от бременността при пациенти, нуждаещи се от парентерално хранене“, Списанието за майчино-фетална медицина, об. 8, бр. 4, стр. 164–167, 1999. Изглед в: Google Scholar
- T. Luukainen, P. Jarvinen и T. Pyrola, „Индукция на раждането с интравенозна мастна емулсия в срок,“ Вестник по акушерство и гинекология на Британската общност, об. 71, стр. 45–47, 1964. Преглед в: Google Scholar
- Л. Хелър, „Парентерално хранене в акушерството и гинекологията“, в Съвременни концепции в парентералното хранене, J. M. Greep, P. B. Soctors и R. I. C. Wesdorp, Eds., Стр. 179–186, Nijhoff Medical Division, Хага, Холандия, 1977 г. Преглед на: Google Scholar
- T. C. Fiest, A. Foong и S. Chokhavatia, „Успешна балонна дилатация на ахалазия по време на бременност“ Стомашно-чревна ендоскопия, об. 39, бр. 6, стр. 810–812, 1993. Изглед на: Google Scholar
- СЛУЧАЙНО ПРОУЧВАНЕ В ГАСТРОЕНТЕРОЛОГИЯТА; ХЕПАТОЛОГИЯ Нечесто усложнение на пептична язва
- Етнически разлики в храненето на майката по време на бременност и екзема при бебета
- Вродени и придобити нарушения на кървенето при бременност Хематология Американско общество по хематология
- Хранително отравяне по време на бременност
- Хранително отравяне при бременност Push Doctor