Башар Хмуд
* Катедра по вътрешни болести, UTMB, Галвестън, Тексас, САЩ
Ашвани К. Сингал
† Отдел по гастроентерология и хепатология, UAB, Бирмингам, Алабама, САЩ
Патрик С. Камат
‡ Отдел по гастроентерология и хепатология, клиника Майо, Рочестър, MN, САЩ
Резюме
Тромбозата на мезентериалната вена все повече се признава като причина за мезентериална исхемия. Острата тромбоза обикновено се проявява с коремна болка и хроничен тип с характеристики на порталната хипертония. Контрастното подобрено КТ на корема е доста точно за диагностициране и диференциране на два вида мезентериална венозна тромбоза. Протромботичното състояние, хематологичното злокачествено заболяване и локалните коремни възпалителни състояния са често срещани предразполагащи състояния. През последното десетилетие мутацията JAK-2 (янус киназа 2) се появи като точен биомаркер за диагностика на миелопролиферативна неоплазма, важна причина за мезентериална венозна тромбоза. Антикоагулацията е избрано лечение за остра мезентериална венозна тромбоза. Тромболизата чрез системен или транскатерен път е друга възможност. Пациенти с перитонеални признаци или рефрактерни на първоначалните мерки изискват хирургично изследване. Повишеното разпознаване на мезентериалната венозна тромбоза и използването на антикоагулант за лечение доведе до намаляване на необходимостта от операция с подобряване на преживяемостта.
Мезентериалната венозна тромбоза (MVT) е необичайна причина за мезентериална исхемия, представляваща 5–15% от случаите. 1 За първи път е описан като отделна причина за мезентериална исхемия от Уорън и Еберхард. Тя може да бъде както остра, проявяваща се често с коремна болка, така и хронична с особености на порталната хипертония. Рядко може да бъде диагностициран като случайна находка при КТ на корема. Причините за MVT включват протромботични състояния, травми и интраабдоминални инфекции. Напредъкът в радиологичните техники и антикоагулацията са довели до подобряване на диагнозата и резултатите. 2
Мезентериална циркулация
Притокът на кръв към червата започва от горната мезентериална артерия, която възниква от коремната аорта. Той осигурява разклонения на панкреаса и дванадесетопръстника; три клона към проксималното дебело черво и завършва в артерията правоъгълник, снабдяващ йеюнума и илиума. Венозната кръв първо се оттича във вената правоъгълник, която след това образува илеоколичната, средната колика и вените на дясната колика, които се събират, образувайки горната мезентериална вена, която от своя страна се среща с далачната вена, за да образува порталната вена. Долната част на хранопровода и горната част на по-малката кривина се оттича през лявата стомашна вена директно в порталната вена в точката на нейното образуване, докато кръвта от дъното на стомаха се оттича през къси вени във вената на далака. Венозното връщане на лявото дебело черво идва през долната мезентериална вена, която се присъединява към далачната вена.
Остра мезентериална венозна тромбоза
Честота и етиология
Честотата на MVT се е увеличила с подобряването на диагностичните условия, което води до увеличаване на броя на случаите, диагностицирани случайно. Честотата между 1970 и 1982 г. се оценява на 2 на 100 000 в сравнение с 2,7 на 100 000 между 2000 и 2006 г. 3 MVT представлява 6% -9% от всички случаи на остра мезентериална исхемия и 1/1000 от спешните отделения. 4 Средната възраст на пациентите при представяне е 45–60 години с леко преобладаване от мъже над жени.
Протромботичните състояния, хирургията, възпалителните заболявания на червата и злокачествените заболявания са често срещани рискови фактори за развитието на MVT. Тромбозата на по-големите дистални части на мезентериалната вена е предимно вторична по отношение на местните фактори, като злокачествено заболяване, панкреатит и инфекция и е свързана с тромбоза на порталната вена, докато тромбозата, която произхожда от вената правоъгълник, водеща до изолирана MVT тромбоза е най-често свързана до протромботично състояние.
Размерът и степента на венозната тромбоза до голяма степен влияят върху резултата, клиничната картина и вероятността от инфаркт на червата. Инфарктът на червата най-вече изисква ангажиране на венозните аркади и ваза ректу, което от своя страна причинява пълна венозна оклузия. 3,8,16 Артериалният вазоспазъм и тромбозата също могат да бъдат основен фактор, водещ до разпространение на исхемия и инфаркт на червата. 17
Клинично представяне
Най-честият проявяващ се симптом при остра MVT е коремна болка, която се появява в 91–100% от случаите, гадене, повръщане и мелена също са често срещани симптоми. 16 Продължителността на симптомите е повече от 1,5–2 дни в повече от 75% от случаите. 3,16,18 Обикновено коремната болка не е пропорционална на резултатите от физическия преглед. 3,8 Въпреки че мелена, хематемеза или хематохезия се срещат само в около 15% от случаите, окултна кръв присъства в 50% от случаите. 8,17 Треска и перитонеални признаци предполагат прогресия на инфаркта, а хипотонията със систолично кръвно налягане под 90 mmHg заедно с образуването на асцит са свързани с лоша прогноза. 17
Диагноза
маса 1
Сравнение на острата мезентериална венозна тромбоза и острата артериална мезентериална исхемия.
| Рисков фактор | Остър интраабдоминален процес | Предсърдно мъждене |
| Тромбофилия | Кардиомиопатия и ХСН | |
| Злокачественост | Клапно сърдечно заболяване | |
| Цироза | ||
| История на DVT | Отсъстващ | Присъства в 20–40% |
| CT | Диагностика само при 40-50% | В повече от 90% |
| Ангиограма | Диагностични при повечето | Само в 50–60% |
| Остра презентация | През повечето време | Може да бъде подостра или хронична |
| Инфаркт на червата | Вероятно, ако не се облекчи за 12 часа | Не е обичайно, ако се диагностицира и AC започне |
| Лечение | Емболектомия или IA папаверин | Антикоагулация, възможна тромболиза, системна или насочена |
| Необходимост от операция | Често срещан | По-малко вероятно, ако AC започна рано |
| Исхемичен към нормален преход | Внезапно | Постепенно |
| Смъртност | По-често срещан, по-разпространен, по-типичен | По-рядко при наличие на CT и AC |
| Хроничност | Редки | Може да се появи при портална хипертония и варици |
CHF: застойна сърдечна недостатъчност; AC: Антикоагулация; ДВТ: дълбока венозна тромбоза.
Контрастното подобрено CT сканиране е избраният метод за диагностика. Все по-честото използване на КТ за коремна болка в спешното отделение е свързано с намаляване на времето за поставяне на диагнозата от 1 седмица на 1 ден. 2 Дефект на пълнене в мезентериалната вена е най-честата находка при пациенти с MVT. Удебеляване на чревната стена, пневматоза на чревния тракт, газове в порталната вена и трайно засилване на чревната стена предполагат исхемия на чревната стена. 11,21,22 Въпреки че тези находки са специфични, но тяхната чувствителност е ниска при диагностицирането на инфаркт на червата и трансмурална некроза. 23 Доплер ултразвук може да се използва в леглото и може да демонстрира тромба и въпреки че е специфичен, зависи от оператора и не е толкова чувствителен като CT и MRI. Изолираният MVT без тромбоза на порталната вена е по-труден за диагностициране на CT само с 67% чувствителност. 16 Ядрената сцинтиангиография е диагностична в 75% от случаите, но не се извършва широко. Ангиографията е инвазивна диагностична и терапевтична мярка, която е запазена за случаи с висока вероятност за предварително тестване и недиагностична CT/MRI, или случаи, при които се планират инвазивни терапевтични мерки. 24
След като MVT бъде потвърдено, е посочена работа за диагностициране на основната етиология. Трябва да се внимава да се вземат кръвни проби преди започване на антикоагулация, особено за диагностициране на протромботични състояния. Тестването за мутация на JAK2 е важно за диагностицирането на миелопролиферативни новообразувания, включително полицитемия Вера, есенциална тромбоцитемия и миелофиброза. Тестването за мутация на JAK2 замени биопсията на костния мозък като първоначален скринингов метод за диагностика на миелопролиферативни новообразувания. 25 Хиперхомоцистеинемия, дефицит на протеин С или S, мутация на протромбинов ген и дефицит на антитромбин III са други нарушения, които трябва да се имат предвид.
Лечение
Целите на лечението са реканализация, предотвратяване на разпространението на тромбозата, което може да доведе до влошаване на чревната исхемия и в дългосрочен план, за предотвратяване на рецидиви.
Поддържащо лечение
Контролът на болката, заместването на течности и електролити и почивката на червата трябва да започне с острата форма. Назогастралната интубация може да се започне при представяне, ако е необходимо, в случаи на илеус, подуване на корема и неразрешимо гадене и повръщане. Подкрепящото лечение включва също кръвопреливане на пациенти с кървене. Употребата на антибиотици не е свързана с подобряване на смъртността или по-кратък престой в болница, въпреки че ако пациентът има перфорация, сепсис, вторичен след бактериална транслокация или септичен тромбофлебит, трябва да се започнат подходящи антибиотици. 24
Антикоагулация
Кървенето от антикоагулация все още е съображение в дългосрочен план, въпреки че рискът е нисък (10%). Най-честото място на кървене е стомашно-чревно, 16,31, а за пациенти, които развиват варици, се препоръчва предотвратяване на кървене с бета-блокери, тъй като лигирането може да причини улцерация и кървене.
Интервенционални радиологични опции
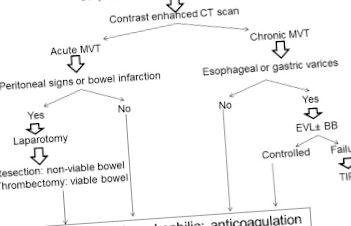
Алгоритъм за управление на остра и хронична мезентериална венозна тромбоза. MVT: мезентериална венозна тромбоза; EVL: ендоскопско лигиране на варикоз; BB: Бета-блокери; СЪВЕТИ: Трансгугулен интрахепатален портосистемен шънт.
Трансгугуларен вътрехепатален портосистемен шънт (TIPS) може да се използва за MVT с обосновка за създаване на система с ниско налягане, която работи като вакуум от съсиреци и подобрява ефективността на тромболизата в случай на остра тромбоза. Използването на TIPS е свързано с незабавно симптоматично подобрение и успешна реканализация при 83% от лекуваните пациенти. 39 Съобщава се, че два случая, един с обширна портална, мезентериална и далачна венозна тромбоза и друг с мезентериална и портална венозна тромбоза, имат благоприятни резултати с TIPS. 40 Ретроспективно проучване върху 20 пациенти с тромбоза на порталната вена (PVT) предполага висок процент на успех в случаите на некавернозен PVT и е ефективно за предотвратяване на варикозно кървене и повтарящи се асцити. 41 Друг проспективен анализ на 9 пациенти с PVT съобщава за честота на усложнения до 22% с 11% смъртност. 42 Белодробната емболия е проблем; обаче, при едно централно преживяване не са наблюдавани клинично значими белодробни емболии. 40
Хирургия
Пациенти с персистиращи или влошаващи се симптоми и такива с развитие на откровена перфорация или признаци на перитонит може да се нуждаят от хирургическа интервенция. Хирургичната резекция на некротично черво и анастомоза е стандартната процедура. Хепарин трябва да се прилага интраоперативно и тъй като артериалният вазоспазъм е важен механизъм на исхемия, трябва да се обмисли даването на папаверин по време на операцията. 17 Инфузия на tPA чрез оперативно поставени катетри също е докладвана и може, заедно с хепаринизация и папаверин, да предотврати удължаването на инфаркта. 43 Два метода помогнаха да се ограничи степента на първоначалната резекция и синдромът на късото черво като усложнение на широката резекция; единият беше подходът на втория поглед, 18 другият беше използването на метод на Доплер и флуоресцеин за оценка на жизнеспособността на червата. В предишно проспективно проучване флуоресцеинът е най-добрият метод за определяне на жизнеспособността, последван от клинична преценка, която е по-добра от Доплер. 44
Резултати
Като цяло резултатите от мезентериалната венозна тромбоза са по-добри в сравнение с артериалната тромбоза със смъртност 44% в сравнение с 66–89% съответно. 45 Подобряването на диагностичните условия и терапията доведе до подобрени резултати и последните доклади предполагат смъртност от 10–20% (Таблица 2). Основната причина за тромбоза, синдром на късото черво, вторичен след операцията и рецидив на тромбоза са три основни фактора, влияещи върху резултатите. Рецидив се случва най-често през първите 30 дни след представянето. Съобщава се за проценти от 0-25%, които могат да бъдат намалени до 0-3% при пациенти, които продължават с антикоагулация. 46,47 Кървенето от антикоагулацията е необичайно, среща се в 10% от случаите и най-честото място е стомашно-чревния тракт. Освен ако кървенето не е вътречерепно, антикоагулацията рядко причинява смърт.
Таблица 2
Лечение и резултат на пациенти с мезентериална венозна тромбоза: Данни от докладвани наблюдателни проучвания.
- Мезентериална венозна тромбоза Симптоми, причини и рискове
- Мезентериална венозна тромбоза MedlinePlus Medical Encyclopedia
- Продължителен прием на дезлоратадин мезентериална лимфна съдова дисфункция и развитие на
- Прогноза на венозни тромбоемболични усложнения след заместване на тазобедрената става на фона на модерната
- Мезентериална лимфна хигрома при възрастни Доклад за случай с преглед на литературата