Триша Бенджамин, PharmD
Общностна аптека
Резидент на практика
Училище по фармация и здравни професии в университета Крейтън
Майкъл Х. Давидиан, доктор по медицина, MS
Доцент по медицина
Крейтън университет
Медицински факултет
Едуард М. DeSimone II, д-р, PhP, FAPhA
Професор по фармация
Училище по фармация и здравни професии в университета Крейтън
Омаха, Небраска
US Pharm. 2018; 43 (5) (Специалност и онкология suppl): 12-15.
РЕЗЮМЕ: Фактор V Leiden тромбофилия е генетично заболяване, което може да увеличи риска на пациента от развитие на венозна тромбоемболия (VTE). Настоящите стратегии за управление включват използването на фармакотерапия, когато е показано, в случай на дълбока венозна тромбоза или белодробна емболия. Насоките за лечение съдържат конкретни препоръки относно използването на орална антикоагулантна терапия за лечение и профилактика на ВТЕ събития. Възможностите за фармакотерапия включват антагонисти на витамин К или директни перорални антикоагуланти, като директни тромбинови инхибитори и инхибитори на фактор Ха. Поради множество съображения относно мястото и причината за VTE, може да е обезсърчително да изберете агент. Разбирането на възможностите за терапия на фактор V Leiden ще бъде от полза за фармацевтите, които имат възможност да отговорят на въпроси и да предоставят консултации на пациентите за това заболяване.
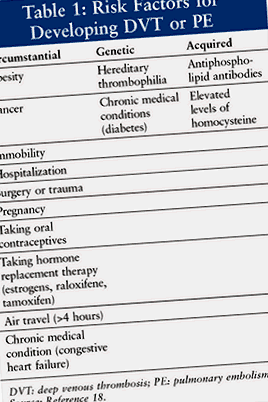
V enous тромбоемболия (VTE) е основен медицински проблем, който засяга между 1 и 2 на 1000 души годишно. 1 Различни генетични, придобити и косвени рискови фактори допринасят за развитието на ВТЕ (Таблица 1 ). При пациенти, които имат VTE, половината се идентифицира като имаща тромбофилия. Най-често наследяваната тромбофилия е фактор V Leiden, който представлява приблизително 30% от случаите на ВТЕ, причинени от тромбофилия. 2 Лайден се отнася до града в Холандия, където за първи път е описан вариант на нормалния фактор на съсирване V. 3 Хората с тази генетична мутация са изложени на повишен риск от преживяване на ВТЕ или като дълбока венозна тромбоза (DVT), или като белодробна емболия (PE). Указанията за лечение не са специфични за употребата на фармакотерапия, освен ако пациентът не е имал епизод на ВТЕ.
Фактор V е прокоагулант фактор на съсирване, който увеличава производството на тромбин и, чрез каскадата на съсирването, в крайна сметка води до образуване на съсиреци. Фактор V циркулира в плазмата като неактивен фактор и се активира, когато тромбинът се въведе чрез протеолиза. Активиран протеин С е естествен антикоагулант, който ще разгради активирания фактор V (фактор Va). Това разграждане намалява производството на тромбин и прекъсва каскадата на съсирването. Фактор V Leiden е резултат от едноточкова мутация в фактор V гена, която причинява лоша антикоагулантна реакция на активиран протеин С.
Наследяването на дефектния ген може да бъде изразено като хомозиготен или хетерозиготен фактор V Leiden. Хетерозиготност носи относителен риск от инцидент VTE от приблизително три до осем пъти. За разлика, хомозиготност носи относителен риск от инцидент VTE от 80 пъти. 4 Относителният риск се използва за изчисляване на шансовете за образуване на тромбоемболия. Ако относителният риск е по-голям от нула, това означава, че шансовете благоприятстват тромбоемболия. 5
Използването на диагностично тестване е противоречиво, тъй като етиологията на тромбозата е многофакторна и идентифицирането на тромбофилен дефект е само един от многото елементи, които играят роля при определянето на риска на пациента. 6 Factor V Leiden няма отчетливи клинични характеристики, които винаги ще присъстват. Вместо това, тази диагноза обикновено се подозира при лица, които имат анамнеза за ВТЕ, проявяваща се или като ДВТ или ПЕ. 2
Препоръчва се изследване за тромбофилия, когато резултатите са необходими за подобряване или модифициране на управлението. Диагнозата на фактор V Leiden изисква завършване на теста за устойчивост на активиран протеин С или генетичен тест. Тестването трябва да се извърши при следните пациенти: тези, които имат ВТЕ на всяка възраст под 50 години; тези, които имат необичайно местоположение на VTE (чернодробни, мезентериални или мозъчни вени), повтарящи се VTE, VTE плюс силна фамилна анамнеза за тромботични заболявания, VTE по време на бременност или по време на употреба на орални контрацептиви; тези, които имат фамилна анамнеза за ВТЕ при роднини на възраст под 50 години; и при жени пушачи на възраст под 50 години, прекарали миокарден инфаркт. 7
Лечението на VTE трябва да бъде индивидуализирано въз основа на всички рискови фактори, довели до съсирек и предотвратяване на бъдещи съсиреци. Настоящите насоки не разглеждат емпиричната терапия с антикоагуланти за тези лица, които все още не са имали тромбоза. Американският колеж на гръдните лекари препоръчва антикоагулантна терапия за събития с ВТЕ, които са провокирани или непровокирани ДВТ и ПЕ. Използването на антикоагулантна терапия в продължение на 3 месеца се препоръчва в следните случаи: пациенти, които изпитват проксимален ДВТ на крака или PE, провокиран от операция; проксимален DVT на крака или PE, провокиран от нехирургичен преходен рисков фактор; пациенти, които изпитват изолиран дистален ДВТ на крака, провокиран от операция или нехирургичен преходен рисков фактор; и при пациенти с непровокиран DVT на крака (изолиран дистален или проксимален) или PE. При пациенти, чиято първа ВТЕ е непровокирана проксимална ДВТ на крака или РЕ и които имат нисък или умерен риск от кървене, препоръката е удължена антикоагулантна терапия (без планирана дата на спиране); за тези, които имат висок риск от кървене, препоръката е 3 месеца терапия. 8
64-годишен бял мъж с оток и болка в левия крак и бедро. Пациентът отрече всякаква травма на крака или бедрото, но забеляза леко подуване по-рано през седмицата. Пациентът е бил видян от неговия доставчик на първична медицинска помощ и е установено, че има над 2 епидемични отока по крака и дискомфорт предимно в прасеца и бедрото. Пациентът никога преди не е имал подобно подуване и не е имало подуване или болка в дясната му долна част. Пациентът е имал анамнеза за периферни съдови заболявания, но това се е проявило като клаудикация (повишена болка при ходене). Пациентът отрича да е имал болка в гърдите или задух или някакви симптоми на корема или пикочните пътища. Пациентът няма анамнеза за необичайно кървене, натъртване или образуване на кръвни съсиреци. Наскоро не беше предприемал дълги пътувания с кола или самолет. Венозен доплер изследване разкрива подостър оклузивен DVT в лявата задна тибиална и гастрокнемиална вени. Имаше и подостър повърхностен тромб в комуникацията между голямата сафена вена и малката сафена вена.
Лабораторни резултати: Кардиолипиновото антитяло имуноглобулин G е 4 (нормално 9). Употребата на варфарин няма да има пряк ефект върху установен тромб, но целта на антикоагулантната терапия е да се предотврати по-нататъшното разпространение на съсирека и да се намали усложнението на образувания съсирек, емболизиращ и пътуващ до друг част от тялото. Дозирането на варфарин е индивидуализирано за всеки пациент в зависимост от международното нормализирано съотношение на пациента (INR) - стандартизираната мярка за времето, през което кръвта се съсирва - в отговор на лекарството. Необходимо е често наблюдение на INR, докато пациентът се стабилизира на доза в терапевтичния диапазон на INR. За съжаление множество храни, лекарства и други фактори влияят неблагоприятно върху този диапазон на INR. Варфарин не се препоръчва по време на бременност, тъй като може да причини увреждане на плода. Ако се изисква средство за обръщане, препоръчва се приложение на фитонадион (Mephyton) в доза от 2,5 до 25 mg
DOAC—Насочен тромбинов инхибитор
Дабигатран (Pradaxa): Dabigatran е директен тромбинов инхибитор, който е показан за лечение на DVT и PE при пациенти, лекувани с парентерален антикоагулант в продължение на 5 до 10 дни. 11 Освен това е показано да се намали рискът от рецидив на DVT и PE при пациенти, които преди това са били лекувани. Препоръчителната доза и в двата случая е 150 mg перорално два пъти дневно. Не са необходими корекции на дозата при бъбречно или чернодробно увреждане. Реверсивен агент като идаруцизумаб (Praxbind) може да се прилага в доза от 5 g и да се прилага като две дози от 2,5 g IV с интервал не повече от 15 минути. 12
DOAC—Инхибитори на фактор Ха
Употребата на този клас лекарства е нараснала поради предимствата на бързото начало, предвидимата фармакокинетика и ограничените взаимодействия между храни и лекарства. 13 За разлика от това, тези агенти имат недостатъците на високата цена, ограничената наличност на агенти за обръщане и невъзможността да се наблюдават техните ефекти.
Апиксабан (Eliquis): Apixaban е показан за лечение на DVT и PE и за намаляване на риска от рецидиви на DVT и PE след начална терапия. Не се изисква корекция на дозата на бъбреците или черния дроб за увреждане. Употребата при бременност не се препоръчва поради повишения риск от кръвоизлив при раждането и раждането. 14.
Бетриксабан (Bevyxxa): Betrixaban е показан за профилактика на VTE при възрастни пациенти, които са изложени на риск от тромбоемболични усложнения, докато са хоспитализирани за остро медицинско заболяване, което ограничава подвижността. 15 Показанието за това лекарство е специфично и препоръчителната продължителност на лечението е от 35 до 42 дни. Това лекарство не се препоръчва за продължителна терапия или терапия през целия живот. Корекциите на дозата са показани, ако креатининовият клирънс е 15-30 ml/минута, а betrixaban не се препоръчва за употреба, ако креатининовият клирънс е 16
Ривароксабан (Xarelto): Ривароксабан е показан за лечение на DVT и PE, плюс намаляване на риска от рецидив на DVT и/или PE при пациенти с риск от рецидиви на DVT и/или PE след завършване на първоначалното лечение с продължителност най-малко 6 месеца. Употреба при бъбречно увреждане (17
РОЛЯ НА ФАРМАЦЕВТА
Фармацевтите са преминали обучение, което им позволява да предоставят експертни съвети и препоръки за медикаментозна терапия. В общностната среда фармацевтите са достъпен източник на здравна информация за пациентите, които се интересуват от фактор V Leiden (Вижте Ресурси за пациенти). Фармацевтите са наясно с наличните възможности за антикоагулант и са в състояние да наблюдават за дублиране на терапия или допълнителни средства без рецепта, които могат да изложат пациента на повишен риск от усложнения на кървенето. Правилното обучение на пациентите за рисковете и ползите, свързани с всяка опция, е необходимо, за да могат те да вземат информирани решения относно грижите им.
- Безалкохолна мастна чернодробна болест Патология и патогенеза Годишен преглед на патологичните механизми
- Преглед на преждевременното посивяване на косата с актуализации
- Стомашно-чревна метаплазия при деца, различни от Helicobacter pylori, при деца Серия от случаи и преглед на
- Merrick - Диета с ограничени съставки - Преглед на сьомга и сладък картоф
- PRESS Преглед на супа за почистване - Веганското редактиране
