Томохиде Хаями
1 Отдел по диабет, Катедра по вътрешни болести, Медицински факултет на Медицинския университет в Аичи, Нагакуте, Япония
Йоширо Като
1 Отдел по диабет, Катедра по вътрешни болести, Медицински факултет на Медицинския университет в Аичи, Нагакуте, Япония
Хидеки Камия
1 Отдел по диабет, Катедра по вътрешни болести, Медицински факултет на Медицинския университет в Айчи, Нагакуте, Япония
Масаки Кондо
1 Отдел по диабет, Катедра по вътрешни болести, Медицински факултет на Медицинския университет в Айчи, Нагакуте, Япония
Ена Найто
1 Отдел по диабет, Катедра по вътрешни болести, Медицински факултет на Медицинския университет в Аичи, Нагакуте, Япония
Юкако Сугиура
1 Отдел по диабет, Катедра по вътрешни болести, Медицински факултет на Медицинския университет в Аичи, Нагакуте, Япония
Чика Коджима
1 Отдел по диабет, Катедра по вътрешни болести, Медицински факултет на Медицинския университет в Аичи, Нагакуте, Япония
Сами Сато
1 Отдел по диабет, Катедра по вътрешни болести, Медицински факултет на Медицинския университет в Аичи, Нагакуте, Япония
Юичиро Ямада
1 Отдел по диабет, Катедра по вътрешни болести, Медицински факултет на Медицинския университет в Айчи, Нагакуте, Япония
Рина Касаги
1 Отдел по диабет, Катедра по вътрешни болести, Медицински факултет на Медицинския университет в Айчи, Нагакуте, Япония
Тошихито Андо
1 Отдел по диабет, Катедра по вътрешни болести, Медицински факултет на Медицинския университет в Аичи, Нагакуте, Япония
Саеко Нода
1 Отдел по диабет, Катедра по вътрешни болести, Медицински факултет на Медицинския университет в Аичи, Нагакуте, Япония
Хироми Накай
1 Отдел по диабет, Катедра по вътрешни болести, Медицински факултет на Медицинския университет в Аичи, Нагакуте, Япония
Ерико Такада
1 Отдел по диабет, Катедра по вътрешни болести, Медицински факултет на Медицинския университет в Аичи, Нагакуте, Япония
Еми Асано
1 Отдел по диабет, Катедра по вътрешни болести, Медицински факултет на Медицинския университет в Аичи, Нагакуте, Япония
Микио Мотеги
1 Отдел по диабет, Катедра по вътрешни болести, Медицински факултет на Медицинския университет в Аичи, Нагакуте, Япония
Atsuko Watarai
2 Център за превантивна медицина, болница Chubu Rosai, Нагоя, Aichi, Япония
Коичи Като
3 Медицинска лаборатория, Фармацевтично училище на Университета Aichi Gakuin, Нагоя, Aichi, Япония
Джиро Накамура
1 Отдел по диабет, Катедра по вътрешни болести, Медицински факултет на Медицинския университет в Айчи, Нагакуте, Япония
Резюме
Представяме случай на 32-годишна жена с диабет със синдром на Prader – Willi, която е развила тежка кетоацидоза, причинена от инхибитор на натрий-глюкоза котранспортер 2 (SGLT2), нов клас антихипергликемични средства, по време на строга диета с ниско съдържание на въглехидрати. При приемането нивото на серумна глюкоза от 191 mg/dL е относително ниско, въпреки че лабораторните оценки показват тежка кетоацидоза. Това е първият доклад за кетоацидоза, причинена от инхибитор на SGLT2. Необходимо е не само да се обърне внимание, когато се използва инхибитор на SGLT2 при пациенти след диета с ниско съдържание на въглехидрати, но също така да се започне диета с ниско съдържание на въглехидрати при пациенти, лекувани с инхибитор на SGLT2, поради високия риск от развитие на кетоацидоза.
Въведение
Инхибиторите на котранспортер 2 на натрий-глюкоза (SGLT2) са нов клас антихипергликемични средства, които инхибират обратното поемане на глюкоза в бъбреците 1. Счита се, че диетата с ниско съдържание на въглехидрати е ефективна при отслабване при производството на кетоза 2. Въпреки това са съобщени няколко случая на кетоацидоза, без захарен диабет по време на диета с ниско съдържание на въглехидрати 3, 4 .
Наскоро срещнахме случай на тежка кетоацидоза, причинена от инхибитор на SGLT2 по време на диета с ниско съдържание на въглехидрати. Тук представяме този случай, тъй като доколкото ни е известно, не е имало предварителни доклади за болестните състояния, показани в този случай.
Доклад за случая
маса 1
Физически преглед и лабораторни данни при постъпване
| BH 150 cm, BW 63,9 kg, BMI 28,4 kg/m 2, RR 32 пъти/мин, HR 112 пъти/мин, BP 139/77 mmHg, ниво на съзнание: предупреждение |
| WBC | 13700/μL | Plt | 25,7 × 10 4/μL | рН | 5.0 |
| RBC | 501 × 10 4/μL | Глюкоза | (4 +) | ||
| Hb | 15,2 g/dL | Кетонно тяло | (3 +) | ||
| Ht | 45,9% | Окултна кръв | (-) | ||
| Утайки | нито един |
| Na | 135 mmol/L | T-chol | 202 mg/dL | рН | 7.055 |
| К | 3,4 mmol/L | HDL-хол | 28 mg/dL | PaCO2 | 10.9 mmHg |
| Cl | 104 mmol/L | LDL-хол | 151 mg/dL | PaO2 | 125,0 mmHg |
| TP | 7,8 g/dL | TG | 116 mg/dL | HCO3 | 3,0 mmol/L |
| Alb | 3,9 g/dL | Глюкоза | 191 mg/dL | Основен излишък | -25,3 mmol/L |
| BUN | 17,5 mg/dL | HbA1c | 9,3% | Лактат | 8,7 mg/dL |
| Cre | 0,4 mg/dL | GA | 19,6% | ||
| UA | 6,5 mg/dL | С-пептид | 0,4 ng/ml | ||
| Ейми | 51 IU/L | Анти-GAD Ab | * | 7473 μmol/L | |
| γ-GTP | 24 IU/L | Ацетоацетат * | 1915 μmol/L | ||
| ALP | 264 IU/L | 3-хидроксибутират * | 5558 μmol/L |
Ab, антитяло; Alb, албумин; ALP, алкална фосфатаза; ALT, аланин трансфераза; Еми, амилаза; AST, аспартат аминотрансфераза; BH, телесна височина; ИТМ, индекс на телесна маса; АН, кръвно налягане; BW, телесно тегло; BUN, азот в урея в кръвта; Cl, хлорид; Cre, креатинин; GA, гликиран албумин; GAD, декарбоксилаза на глутаминова киселина; γ-GTP, гама-глутамил транспептидаза; Hb, хемоглобин; Hct, хематокрит; HDL-хол, липопротеинов холестерол с висока плътност; HR, сърдечен ритъм; IA-2, инсулин автоимунен-2; К, калий; LDL-хол, липопротеинов холестерол с ниска плътност; Na, натрий; Plt, тромбоцити; RBC, червени кръвни клетки; RR, честота на дишане; T-Bil, общ билирубин; Т-хол, общ холестерол; TG, триглицерид; TP, общ протеин; UA, пикочна киселина; WBC, бели кръвни клетки.
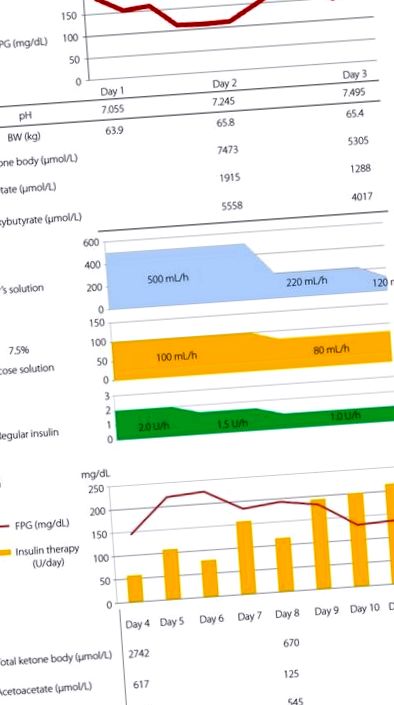
Клиничен курс. (а) Клиничен курс в дни 1–3. (б) Клиничен курс в дни 4-11. BW, телесно тегло; FPG, плазмена глюкоза на гладно; PG, плазмена глюкоза.
Дискусия
В настоящия доклад описахме случай на тежка кетоацидоза, причинена от инхибитор на SGLT2 по време на диета с ниско съдържание на въглехидрати. Най-широко използваните диагностични критерии за диабетна кетоацидоза включват глюкоза в кръвта> 250 mg/dL, артериално рН 5. Условията на този пациент са в съответствие с диагностичните критерии, с изключение на нивото на кръвната глюкоза. Фактът, че нивото на лактат е нормално и че пациентката не е консумирала алкохол, показва, че нейните състояния не са нито лактатна ацидоза, нито алкохолна кетоацидоза. Поради факта, че тя не консумира прекомерни безалкохолни напитки, безалкохолната кетоза е малко вероятна. Изглежда, че има несъответствие между стойностите на гликирания албумин и HbA1c. Нивото на гликиран албумин от 19,6% при постъпване е относително ниско в сравнение с нивото на HbA1c от 9,3%, което показва, че нивото на кръвната глюкоза е намаляло с приложението на инхибитор на SGLT2 за около 2 седмици преди да се развие тежка кетоацидоза. Характерната особеност на този пациент беше, че нивото на кръвната глюкоза от 191 mg/dL при постъпване беше относително ниско въпреки тежката кетоацидоза.
Уринарният С-пептид, който не се открива при постъпване, се увеличава до 40,2 μg/ден след началото на диета, съдържаща 210 g въглехидрати/ден. Предполага се, че ендогенната секреция на инсулин се потиска по време на кетоза или кетоацидоза и се подобрява след лечение при пациенти с неинсулинозависим диабет 6. Следователно, инсулиновият секреторен капацитет на този пациент ще бъде запазен достатъчно, за да предотврати кетоацидоза при предишното лечение.
Изследването на хранителните навици на пациента показа, че общите калории в ежедневното й хранене са 1860 kcal, състоящи се от 27,4% протеини, 55,1% мазнини и 14,3% въглехидрати. Приблизителният й прием на въглехидрати е бил само 66 g/ден. Следователно пациентът би бил хронично склонен към кетоза при строга диета с ниско съдържание на въглехидрати. Наскоро беше показано, че инхибиторът на SGLT2 увеличава ендогенното производство на глюкоза, нивото на серумния глюкагон и серумните кетонни тела 7 - 9. Ускоряването на екскрецията на глюкоза в урината от инхибитор на SGLT2 и прекратяване на предишното лечение със сулфонилурейни продукти, метформин и дипептидил пептидаза-4 инхибитор, които успяха да поддържат инсулиновото действие достатъчно, за да не предизвикат кетоацидоза, биха довели до състояние „няма налични въглехидрати“ и напълно инсулиново дефицитно състояние, водещо до обостряне на кетозата и накрая до кетоацидоза. Освен това дехидратацията би допринесла за развитието на кетоацидоза. Следователно, дори при пациенти с достатъчно секреторен капацитет на инсулин, комбинация от строга диета с ниско съдържание на въглехидрати и инхибитор на SGLT2 може да причини кетоацидоза.
В заключение, за първи път описахме случай на тежка кетоацидоза, причинена от прилагането на инхибитор на SGLT2 по време на диета с ниско съдържание на въглехидрати. Необходимо е не само да се обърне внимание на употребата на инхибитор на SGLT2 при пациенти след диета с ниско съдържание на въглехидрати, но също така да се започне диета с ниско съдържание на въглехидрати при пациенти, лекувани с инхибитор на SGLT2 поради висок риск от развитие на кетоацидоза.
Разкриване
Авторите не декларират конфликт на интереси.
- Казус на пациент с диабет и хирургия за отслабване Диабет спектър
- Казус на пациент с неконтролиран диабет тип 2 и сложни съпътстващи заболявания, чийто диабет
- Доклад за случай на неочаквано дълго оцеляване на пациент с хронична лимфоцитна левкемия Защо
- Казус с бариатрична хирургия - последици за NHS на вътрешния и външния медицински туризъм a
- 8 лекарства за стари жени, преразгледани онлайн грижи за пациенти