Резюме
Носимите кардиовертерни дефибрилатори (WCD), първоначално достъпни през 2002 г., наскоро са изпитани по-рутинно в много институции като средство за предотвратяване на внезапна сърдечна смърт (SCD) преди оценка на имплантируемия кардиовертер дефибрилатор (ICD). WCD се различават от ICD по своята неинвазивна природа, което ги прави подходящи за популации пациенти, които имат шанс за значително сърдечно възстановяване (например след остър миокарден инфаркт).
Въпреки техния неинвазивен характер, лечението на WCD на трайни камерни тахиаритмии е много успешно. Допълнителна функция е използването на бутони за реакция, което намалява броя на съзнателните сътресения. Продължителността на употреба варира в зависимост от състоянието, но обикновено е от няколко седмици до няколко месеца. Многобройни проучвания показват добро съответствие с използването на WCD и отлична ефикасност. Въпреки че са публикувани малко проспективни проучвания, няколко са в ход, включително рандомизирано контролно проучване на пациенти с висок риск след инфаркт на миокарда.
Употребата на WCD бързо набира популярност при пациенти с скорошен инфаркт на миокарда, скорошни кардиомиопатии и остър или подостър миокардит. Често се срещат и хирургични закъснения при имплантиране на посочен ICD или след отстраняване на ICD. Премахването на WCD се случва, когато пациентът или отговаря на изискванията за ICD имплантация, или е установено, че вече няма повишен риск от SCD.
Въведение
Внезапната сърдечна смърт (SCD) е често срещан начин на смъртност в западните страни, за който се съобщава, че в Германия има 81 смъртни случая на 100 000 човеко-години. [1] Докато SCD може да е резултат от брадиаритмии, най-честите първоначално животозастрашаващи аритмии се считат за камерни тахиаритмии. [2,3] Терапията с дефибрилация, ако се предостави своевременно, е много ефективна при обръщане на камерни тахиаритмии и прекъсване на SCD. [4]
Имплантируемите кардиовертерни дефибрилатори (ICD) демонстрират ефикасност при намаляване на SCD и смъртността като цяло сред специфични популации, за които е установено, че имат висок риск от SCD. [5,6,7,8,9,10] Терапията с ICD обаче не е без опасности и поради неговата инвазивна природа обикновено е запазена за пациенти с постоянен риск от SCD.
Все пак остават популации пациенти с висок риск от SCD, които са временни или променливи поради променящите се сърдечни състояния и може да бъдат по-добре обслужвани от неинвазивна терапия. За някои пациенти хоспитализацията за сърдечно наблюдение (с терапия за дефибрилация, осигурена от медицински персонал) е рационален избор, но като цяло това решение не може да бъде оправдано за дълги периоди от време (т.е. седмици или месеци). Разликата между хоспитализацията и имплантацията на ICD остава трудно решение за лекарите. През това време носимият кардиовертерен дефибрилатор (WCD) е подходящ терапевтичен вариант за много пациенти.
От първото одобрение на FDA през 2001 г. и CE, отбелязано през същата година, WCD се използва при над 150 000 пациенти [12] и употребата продължава да расте в Европа и САЩ. Въпреки това не са публикувани малко проспективни проучвания и рандомизирани проучвания. В тази статия WCD ще бъде прегледан, като се използват публикувани данни, както и личен опит.
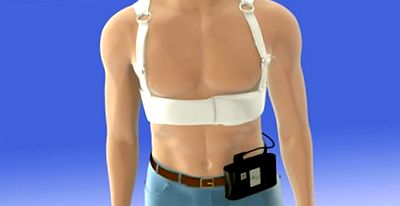
Описание на устройството
WCD е описан в технически подробности няколко пъти [13,14,15,16] ([Фигура 1]). Като цяло той функционира подобно на ICD, тъй като автоматично открива и лекува камерни тахиаритмии (VT/VF). Той обаче има няколко важни разлики. Първо, WCD доставя последователност от ескалиращи аларми, когато се открие VT/VF. Тези аларми са с продължителност минимум 30 секунди. В резултат на това типичното време от началото на аритмия до доставяне на шок е 45 секунди (включено е времето за откриване и потвърждение). Тъй като алгоритъмът за откриване работи непрекъснато чрез алармите, непостоянните аритмии (т.е. с продължителност под 30 секунди) не се третират по проект. Второ, пациентът в съзнание може да предотврати шок, като задържи двата бутона за отговор на WCD. По този начин почти всички лекувани камерни аритмии се появяват при пациенти в безсъзнание, които обикновено не помнят самото лечение. Тази комбинация (безсъзнателно, продължително VT/VF) отговаря на класическата дефиниция за внезапен сърдечен арест. [17]
Лечебният шок (150 джаула в пресечена експоненциална двуфазна форма на вълната), доставен от WCD, е подобен на много външни дефибрилатори. Въпреки това, 98% успехът на първия шок при търговска употреба [12] е по-висок от обикновено съобщения по време на реанимационни проучвания, независимо дали са базирани в общността или са стационарни. [18] Този успех отчасти се дължи на скоростта, с която настъпва дефибрилация, въпреки че други фактори, като връх-задния път на дефибрилация, могат да допринесат. [19] В проучване на индуциран VT/VF, WCD дефибрилацията, използваща 70 джаула, е била успешна при 10/10 опита. [20] Следователно 150 джаула вероятно представляват разумна граница на безопасност за потребителите на WCD.
В момента WCD се предлага само от един производител (ZOLL, Питсбърг, САЩ). От момента на търговското представяне на настоящото устройство LifeVest 4000, размерът и теглото на дизайна са намалели значително, като същевременно се запазват основните характеристики на откриване и лечение на VT/VF. Добавени бяха и допълнителни подобрения като автоматично изтегляне на информация, съхранявана в устройството, увеличена съхранена памет и подобрения в полза на взаимодействията пациент-устройство.
Производителят поддържа уебсайт от самото начало за преглед на изтеглена информация, включително ежедневна употреба и ЕКГ записи на аларми, получени от пациентите. В текущата версия на уебсайта е възможно да се организират автоматични сигнали (имейл или факс съобщения) за лечение, спазване и други данни. В нашата практика ние не използваме автоматизацията и вместо това разчитаме на наблюдение на уебсайта в момент на наше удобство. Откриваме, че значими събития, изискващи незабавно внимание, като лечение, се съобщават бързо от пациенти и/или свидетели.
Предварителни проучвания
Има няколко проспективни проучвания за ефективността на WCD и много ретроспективни анализи на конкретни популации. Проучването за регулаторно одобрение на FDA (WEARIT/BIROAD) съобщава, че 6 от 8 VT/VF събития са били реанимирани успешно и са настъпили само 6 неподходящи шока в продължение на 900 пациентски месеца мониторинг. Проучването е предназначено да сравнява степента на реанимация на WCD с исторически контрол с 25% успех. По-дългосрочната смъртност не е била характеристика на проучването, тъй като успешната реанимация при тези популации (изброени трансплантации, остър инфаркт на миокарда с вентрикуларна дисфункция или скорошна операция на CABG с камерна дисфункция) би довела до имплантиране на ICD, а не до продължителна употреба на WCD. По същество WCD се счита за мостова терапия към сърдечна трансплантация, ICD имплантация или подобряване на сърдечната функция.
Регистърът WEARIT II завърши записването на 2000 пациенти в САЩ и очаква завършване на едногодишно последващо събиране на данни. Междинен доклад, след като всички пациенти са завършили употребата на WCD, разкрива, че е имало 120 трайни VT/VF епизода по време на употреба на WCD при 41 пациенти (2% от популацията пациенти). Интересното е, че само 30 от епизодите всъщност са били третирани от WCD. Останалите 90 продължителни VT/VF епизода не са лекувани поради използването на бутон за отговор от съзнателни пациенти. [23]
Има две рандомизирани контролни проучвания за използване на WCD, които понастоящем записват субекти. Проучването за предотвратяване на ранна внезапна смърт (VEST) ще изследва дали употребата на WCD може да намали SCD сред пациенти с фракция на изтласкване ≤35% през първите три месеца след инфаркт на миокарда. Започната през 2008 г., проучването планира да се състезава за записване на 1900 субекта през 2016 г. На фона на DINAMIT [24] и IRIS [25], които не показват полезността на ICD имплантацията рано след миокарден инфаркт при подобни пациенти, резултатите ще бъдат много добри интерес към медицинската общност.
Второто рандомизирано контролно проучване, използване на WCD при пациенти на хемодиализа (WED-HED), започва да се записва през 2015 г. и планира да завърши записването на до 2600 субекта до 2019 г. Ще проучи ефекта от използването на WCD върху SCD сред пациенти на 50-годишна възраст или по-възрастни през първите шест месеца след започване на хемодиализа. За разлика от повечето опити за първична профилактика на SCD, субектите трябва да имат фракция на изтласкване над 35%. Известно е, че пациентите с хемодиализа имат висока смъртност, особено през първите месеци след започване, а внезапната смърт представлява около 25% от смъртността, независимо от фракцията на изтласкване. [26]
Има многобройни ретроспективни анализи, използващи търговски данни, събрани предварително от производителя. Повечето са колекции от по-малки специфични подгрупи пациенти, като вродени сърдечни заболявания27 или деца [28,29], но три заслужават да бъдат споменати като значими доказателства за безопасност и ефикасност в реалното приложение.
Първият включва 3569 пациенти, които представляват всички потребители на WCD в САЩ между 2002 и 2006 г. [30] Тези пациенти са имали средна дневна употреба от 21,7 часа и средна продължителност на употреба от 52 дни. Докато носеха WCD, 59 пациенти бяха лекувани с 80 VT/VF. От 80 VT/VF събития 79 бяха преобразувани при първия удар. Обаче 8 пациенти са починали след лечението (4, докато са били под медицинска помощ, 2 поради нарушаване на сигнала, 1 взаимодействие на пейсмейкъра и 1 намеса от страничен наблюдател). Други смъртни случаи по време на износване на WCD се дължат на асистолия (17 смъртни случая), спиране на дишането (2 смъртни случая) и безпулсова електрическа активност (1 смърт). Този анализ показва, че по-голямата част от пациентите могат да използват правилно WCD, че повечето внезапни сърдечни арести започват като VT/VF събития и че WCD е много ефективен при преобразуване на такива аритмии. И накрая, авторите сравняват употребата на WCD с употребата на ICD и откриват подобно оцеляване.
Друго проучване от същата група сравнява склонността към реваскуларизирани пациенти (след CABG хирургия или PCI) пациенти, които или са използвали WCD, или са били част от регистър, поддържан от институцията. [31] Всички пациенти са имали значителна вентрикуларна дисфункция (фракция на изтласкване ≤35%). Установено е, че смъртността на 90 дни е по-ниска за потребителите на WCD (7% смъртност в сравнение с 3% при потребители на WCD за пациенти с CABG, 10% до 2% за пациенти с PCI) и този ефект се запазва и след съвпадение на склонността. Подобрената преживяемост не се дължи изцяло на откриването и лечението на V/VF събития, тъй като само 1,3% от пациентите са имали подходяща терапия. Авторите предполагат, че по-голямата от очакваната разлика може да се дължи на факта, че потребителите на WCD са получили по-последователно проследяване за оценка на ICD и/или че мониторирането на ЕКГ може да е разкрило допълнителни лечими условия. За отбелязване е, че месечната смъртност е значително по-висока през първите три месеца на проследяване и за двете групи.
Окончателното проучване използва резултатите от 8 453 пациенти, носещи WCD след остър миокарден инфаркт. [32] Общо 133 пациенти (1,6%) са лекувани по подходящ начин и 91% са реанимирани успешно. Времето от индекса на инфаркта на миокарда до лечението е средно 16 дни, като 75% от леченията са настъпили през първия месец и 96% през първите три месеца. Това е успоредно с добре познатата ранна смъртност на тези пациенти. Пациентите, които са били реанимирани, са имали едногодишна преживяемост от 71%. Това проучване показва, че пациентите, избрани за риск от SCD, са най-вероятно да получат внезапно събитие на сърдечен арест рано, преди обсъждането на ICD, и че реанимационните пациенти имат обещаваща тенденция за оцеляване след края на употребата на WCD.
WCD опит от първа ръка
В нашата институция използваме WCD редовно от средата на 2010 г. Нашият опит с над 225 пациенти отразява търговските констатации на САЩ, тоест откриваме, че WCD се понася добре от пациентите. Поднабор беше представен по време на есенната среща на Германското кардиологично общество през 2013 г. В тази подгрупа пациентите използват WCD медиана от 22 часа на ден и средната продължителност на употреба е 72 дни. Нямаше лечение, но един пациент изпитваше съзнателно VT и успешно използваше бутоните за реакция в продължение на 55 минути, предотвратявайки съзнателен шок ([Фигура 2]). Впоследствие този пациент получи ICD. Този пациент илюстрира две точки. Първо, WCD може да достави по-малко подходящи шокове, отколкото ICD, тъй като съзнателните пациенти могат да предотвратят шока от VT. Наскоро беше установено, че намаляването на броя на шоковите състояния при доставените пациенти с МКБ подобрява смъртността. [33,34,35,36,37,38] Второ, без наблюдение на WCD това събитие може да е пропуснато и пациентът не би могъл получил ICD. Мониторингът за продължително VT е недооценен, но много ценен аспект на терапията с WCD.
Тъй като само 43% от нашите пациенти се нуждаят от постоянна защита с ICD, едно от основните предимства на използването на WCD се крие във факта, че той лесно се отстранява след медицинска оптимизация или просто време позволява на сърдечната функция да се възстанови. Допълнителни 2 до 3 месеца са значително време за оценка, преди да се вземе решение за постоянна терапия, която не е напълно доброкачествена. Докато ICD терапията ясно подобрява преживяемостта в определени популации за някои пациенти, други пациенти ще изпитват ненужни болезнени шокове, инфекции на устройства и други заболявания. [39]
Дискусия/Избор на пациент
WCD се използва най-добре като метод за свързване на пациенти през високорискови периоди за SCD, докато може да се случи имплантиране или оценка на ICD. В нашата институция ние най-често използваме WCD за пациенти, които имат значителна камерна дисфункция, като по този начин повишават риска от SCD, но също така имат разумен шанс за възстановяване на сърдечната функция. В допълнение, ние използваме WCD, когато пациентите имат несигурен риск от SCD, като пациенти, които могат да имат генетично предразположение към SCD, но все още не са преминали пълна оценка, и за безопасно изписване на пациенти, когато е показан ICD, но не може да бъде имплантиран поради хирургично противопоказание.
Пациентите, които имат шанс за сърдечно възстановяване, са може би най-вълнуващата употреба за WCD. Тези пациенти са преживели скорошно сърдечно събитие (остър миокарден инфаркт, реваскуларизация или диагностика на неисхемична кардиомиопатия), имат дилатативна кардиомиопатия, изискваща медицинска оптимизация, или имат остър или подостър миокардит. При всички тези групи пациенти не се препоръчва незабавна имплантация на ICD, докато не се установи стабилизиране на заболяването. [40,41]
В нашия случай миокардитът е честа диагноза, която представлява 45% от пациентите. Преди WCD пациентите с миокардит са взели трудно решение, тъй като мнозинството ще се възстанови, но съществува значителен риск от SCD, независимо от фракцията на изтласкване. По този начин имплантирането на ICD по време на острия/подостър период в момента е запазено за тези, които имат показания за вторична профилактика. Тъй като болестта прогресира, само около 21% от пациентите ще развият разширена кардиомиопатия [42] и ще се нуждаят от постоянна защита от SCD чрез имплантиране на ICD. Пациентите с късно усилване на галия по време на сърдечно-магнитен резонанс изглежда имат по-висок риск от смъртност и SCD по време на фазата на възстановяване [43], но скринингът за SCD в момента не е добре дефиниран. Често разчитаме на използването на WCD за такива пациенти, докато или рискът се разреши, или изискванията за ICD бъдат изпълнени.
В продължение на десетилетия началните месеци след инфаркт на миокарда бяха признати за особено рисков период за SCD. [44] Като клинична стратегия значителната част от пациентите, възстановяващи камерна функция след ИМ, прави избора на WCD особено привлекателен в периода след инфаркта. И все пак, опитите за използване на ICD рано след MI (DINAMIT и IRIS) не са се оказали полезни. [24,25] Тази липса на полза се дължи на недостатъчна мощност, конкуриращи се рискове от смъртност, риск от хирургична имплантация близо до времето на сърдечно събитие и/или отрицателни ефекти от ICD шокове, водещи до повишена сърдечна недостатъчност. [24,45,46,47] Въпреки че резултатът от VEST остава в бъдеще, експертният консенсус на HRS/ACC/AHA от 2014 г.40 призна, че пациентите с значителна вентрикуларна дисфункция може да се възползва от употребата на WCD преди оценката на ICD.
Подобно на техните исхемични аналози, много пациенти с неисхемична кардиомиопатия възстановяват значителна камерна функция след поставяне на диагнозата. Перипартната кардиомиопатия и химически индуцираната кардиомиопатия (напр. Алкохолна кардиомиопатия) са свързани с до 90% възстановяване след отстраняване на причинителите. Дори пациентите с идиопатична разширена кардиомиопатия обикновено се подобряват с медицинска оптимизация.51 Ранната защита от SCD остава важна, тъй като SCD се появява по време на периода на оптимизация без защита от SCD51 и, ако ICD се имплантира, тези с наскоро диагностицирана неисхемична кардиомиопатия са също толкова вероятно да изпитват шокове от ICD. [52] Също така е отбелязано, че пациентите, които подобряват вентрикуларната функция след имплантиране на ICD, получават шокове със сходни темпове с тези, които не се подобряват. [53] Въз основа на броя статии, доказващи, че пациентите с неисхемична кардиомиопатия често се подобряват след имплантиране на ICD, може да има смисъл да се използва WCD за по-дълги периоди от време - може би до една година - при пациенти, които го понасят. [40]
Заключения
WCD е добре дошъл в допълнение към терапевтичните възможности за профилактика на SCD. Неинвазивният му характер и ефективността при прекратяване на VT/VF го правят отличен избор за пациенти, които все още не отговарят на показанията за постоянна защита от SCD, предоставени от ICD имплантация. Въпреки че проспективните проучвания са малко, много ретроспективни анализи показват, че 1) приемането и спазването от страна на пациента е отлично, 2) ефективността при прекратяване на VT/VF е висока и 3) шоковете са сведени до минимум, като позволяват на съзнателни пациенти да използват бутони за отговор. Пациенти с миокардит, остър миокарден инфаркт с камерна дисфункция и кардиомиопатия с камерна дисфункция могат да се възползват от употребата на WCD, докато бъде установен потенциалът за възстановяване.
- Каква е здравето и хранителната стойност на гъбите The New York Times
- Високата стойност на здравето на сърцето на магнезия за питейна вода - ScienceDirect
- Въпрос: Дали овесените трици са толкова добри, колкото овесените ядки по хранителна стойност?
- Стойност на загуба на тегло при педалиране под бюрото
- Украйна Валута Гривна стойност, дизайн, история и др